Lékařský expert článku
Nové publikace
Histoplasma je původcem histoplazmózy.
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Histoplazmóza je přirozená fokální hluboká mykóza charakterizovaná převážným poškozením dýchacích cest. Rozlišuje se americká (H. capsulatum) a africká (H. duboisii) histoplazmóza, která je registrována pouze na africkém kontinentu. Africká (H. duboisii) se vyznačuje lézemi kůže, podkožní tkáně a kostí u venkovských obyvatel, stejně jako u lidí přicházejících do kontaktu s půdou a prachem. Kromě lidí trpí touto mykózou v přírodních podmínkách i paviáni.
Původci histoplazmózy jsou Histoplasma capsulatum a H. duboisii.
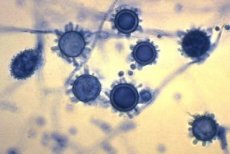
Morfologie histoplazmy
Dimorfní houby. Myceliální fáze je reprezentována septovaným myceliem o tloušťce 1-5 μm, kulovitými nebo hruškovitými mikrokonidiemi o průměru 1-6 μm a tuberkulózními makrokonidiemi o průměru 10-25 μm. Při teplotě 35-37 °C rostou jako kvasinkové buňky, jejichž velikost je u H. capsulatum 1,5-2x3-3,5 μm a u H. duboisii 15-20 μm.
Kulturní vlastnosti histoplazmy
Kolonie kvasinkových hub jsou lesklé, měkké konzistence. Optimální teplota pro růst je 25–30 °C, pH 5,5–6,5, ale růst je možný v širokém rozmezí pH – 5,0–10,0. Biochemická aktivita je nízká.
Antigenní struktura histoplazmy
Má společné antigeny s Blastomyces dermatitidis. Má antigen kvasinkové a myceliální (histoplazminové) fáze. Při růstu na tekutém médiu po dobu 3 dnů produkuje myceliální forma exoantigeny h, m, které lze stanovit pomocí imunodifuze v gelu. Faktory patogenity jsou mikrokonidie, hydrolázy, polysacharidy buněčné stěny.
Ekologická nika Histoplasmy
Přirozeným prostředím je půda. Houba dobře roste v půdě kontaminované ptačím a netopýřím trusem, kde roste jako mytelium.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Ekologie
H. duhoisii nebyl dostatečně prozkoumán, zprávy o izolaci tohoto druhu z půdy jsou ojedinělé.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Udržitelnost v životním prostředí
Mikrokonidie jsou ve vnějším prostředí vysoce odolné, v suché půdě zůstávají životaschopné asi 4 roky a ve vodě při 4 °C asi 600 dní.
Citlivost na antibiotika
Citlivý na amfotericin B a ketokonazol. Citlivý na antiseptika a dezinfekční prostředky. Citlivý na působení běžně používaných antiseptik a dezinfekčních prostředků.
Epidemiologie histoplazmózy
Histoplazmóza - sapronóza. Zdrojem infekčního agens pro člověka a zvířata je půda endemických zón. Endemické zóny se nacházejí v Severní, Střední, Jižní Americe, Karibiku, Jižní Africe, Indii, jihovýchodní Asii, na Novém Zélandu a v Austrálii. Nemocní lidé a zvířata nejsou pro ostatní infekční. Mechanismus přenosu je aerogenní, cesta přenosu je vzdušná a prašná. Náchylnost populace je univerzální. Při epidemických ohniscích je zjišťován kontakt pacientů s půdou. Epidemiologie africké histoplazmózy nebyla dostatečně prozkoumána.
Příznaky histoplazmózy
Příznaky histoplazmózy závisí na imunitním stavu organismu: akutní formy se pozorují u dětí kvůli zvláštnostem jejich imunitního systému, chronické diseminované formy se zpravidla vyvíjejí na pozadí nedostatečnosti buněčné imunity. Projevy histoplazmózy se mohou lišit od akutní plicní infekce, končící spontánním zotavením, až po chronickou kavernózní histoplazmózu a generalizaci infekce.
Laboratorní diagnostika histoplazmózy
Vyšetřovaným materiálem je hnis z ulcerózních lézí kůže a sliznic, sputum, krev, moč, mozkomíšní mok, punkce kostní dřeně, sleziny, jater, lymfatických uzlin a podkožní tkáně.
Pro laboratorní diagnostiku se používají mikroskopické, mykologické, biologické, sérologické, alergologické a histologické metody. Práce s patogenem se provádí v laboratořích zvláště nebezpečných infekcí.
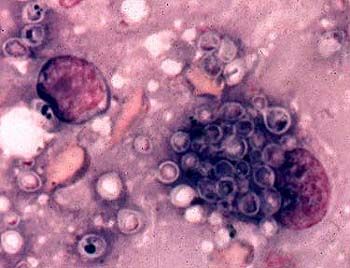
Mikroskopické vyšetření hnisu a exsudátu odhaluje histoplazmy v hyperplastických buňkách mononukleárního fagocytárního systému ve formě oválných kvasinkovým buňkám o velikosti 10-15 μm, umístěných extracelulárně nebo uvnitř monocytů a makrofágů. Nátěry se barví podle Romanovského-Giemsy.
Pro izolaci čisté kultury se studovaný materiál inokuluje na Sabouraudovo médium, sérum nebo krevní agar a infikují se také kuřecí embrya. Do média se přidává thiamin pro stimulaci růstu a penicilin a streptomycin pro potlačení růstu bakterií. Některé inokulace se kultivují při teplotě 22–30 °C a jiné při 37 °C po dobu 3 týdnů. Izolovaná kultura se identifikuje podle morfologických znaků a výsledků biotestu na myších. Detekce dvoufázové houby s charakteristickou morfologií myceliální fáze (tenké septové mycelium, mikrokonidie a tuberkulózní makrokonidie) a kolonií sestávajících z malých buněk umožňuje identifikaci opouzdření H.
Izolace pouze myceliální formy houby vyžaduje důkaz jejího dimorfismu. Transformace se dosahuje buď pěstováním myceliálních elementů při 30–35 °C, nebo intraperitoneální infekcí myší, které uhynou za 2–6 týdnů a ve vnitřních orgánech se detekují malé kvasinky.
Čistá kultura se izoluje intraperitoneální infekcí bílých myší nebo zlatých křečků. Po měsíci se zvířata utratí, rozdrcená játra a slezina se zasejí do Sabouraudovy půdy s glukózou a patogen se kultivuje po dobu 4 týdnů při teplotě 25, 30 a 37 °C.
Izolace kultury u primární histoplazmózy je obtížná kvůli minimálním změnám v plicích, proto je v takových případech třeba se spoléhat na výsledky sérologických reakcí, z nichž nejúčinnější jsou RP a RSK s histoplazminem, RP, imunodifuze a latexová aglutinace jsou pozitivní 2.–5. týden po infekci. Později je detekována pozitivní RSK, jejíž titry se zvyšují s generalizací infekce.
Pozitivní intradermální test s histoplazminem (1:100) se objevuje v rané fázi onemocnění a přetrvává po mnoho let. Diagnostickou hodnotu má pouze přechod dříve negativní reakce na pozitivní. Intradermální test s histoplazminem může stimulovat tvorbu protilátek, proto se provádí po sérologických vyšetřeních.
Pro histologické vyšetření se řezné preparáty barví Schiffovým činidlem, ale nejjasnější výsledky dává Gomori-Grocottova metoda: kvasinkové buňky se barví černě nebo hnědě. Patogen se nachází v cytoplazmě lymfocytů, histiocytů ve formě malých zaoblených jednotlivých nebo pučících buněk.

