Lékařský expert článku
Nové publikace
Mozková ischemie u novorozenců: příznaky, důsledky, léčba
Naposledy posuzováno: 12.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Porušení krevního oběhu v cévním systému mozku dítěte bezprostředně po narození, které způsobuje nedostatek kyslíku v krvi (hypoxémii), je definováno jako mozková ischemie u novorozenců. Kód MKN-10 - P91.0.
Vzhledem k tomu, že ischemie, hypoxémie a hypoxie (hladovění kyslíkem) jsou fyziologicky propojeny (zatímco hypoxie se může vyvinout i při normálním průtoku krve mozkem), je kritický stav nedostatku kyslíku pro mozek novorozenců v neurologii považován za klinický syndrom a nazývá se neonatální hypoxicko-ischemická encefalopatie, která se vyvíjí během 12–36 hodin po narození.
Epidemiologie
V neonatální neurologii a pediatrii není epidemiologie klinických projevů mozkové ischemie u novorozenců zaznamenávána odděleně od syndromu hypoxicko-ischemické encefalopatie, proto je hodnocení morbidity problematické z důvodu nedostatku kritérií pro jejich rozlišení.
Výskyt novorozenecké encefalopatie spojené se sníženým průtokem krve mozkem a mozkovou hypoxií se odhaduje na 2,7–3,3 % případů na tisíc živě narozených dětí. Současně 5 % dětí s infantilními mozkovými patologiemi prodělalo perinatální cévní mozkovou příhodu (jeden případ je diagnostikován na 4,5–5 tisíc kojenců s mozkovou hemodynamickou patologií).
Výskyt perinatální asfyxie se odhaduje na jeden až šest případů na tisíc donošených novorozenců a dva až deset případů u předčasně narozených dětí. Globální odhady se značně liší: podle některých údajů způsobuje novorozenecká asfyxie každoročně na celém světě 840 000 neboli 23 % novorozeneckých úmrtí, zatímco podle údajů WHO způsobuje nejméně 4 miliony, což představuje 38 % všech úmrtí u dětí mladších pěti let.
Odborníci z Americké akademie pediatrie dospěli k závěru, že nejlepším odhadem výskytu neonatální mozkové patologie jsou populační údaje: průměrně tři případy na tisíc lidí. Podle některých západních neurofyziologů jsou některé důsledky hypoxicko-ischemické encefalopatie prodělané při narození pozorovány u 30 % populace rozvinutých zemí a více než poloviny obyvatel rozvojových zemí.
Příčiny mozkové ischemie u novorozenců.
Mozek vyžaduje neustálý přísun krve, která přenáší kyslík; u kojenců tvoří mozek až 10 % tělesné hmotnosti, má rozvětvený cévní systém a spotřebovává pětinu kyslíku dodávaného krví do všech tkání těla. Když je snížena mozková perfuze a okysličení, mozková tkáň ztrácí zdroj životodárné podpory pro své buňky a příčiny mozkové ischemie u novorozenců, které jsou dosud známy, jsou četné. Mezi ně může patřit:
- hypoxémie matky v důsledku nedostatečné ventilace plic u kardiovaskulárních onemocnění, chronického respiračního selhání nebo pneumonie;
- snížený průtok krve do mozku plodu a hypoxémie/hypoxie v důsledku poruch placenty, včetně trombózy, odtržení placenty a infekce;
- prodloužené sevření pupeční šňůry během porodu, vedoucí k těžké metabolické acidóze pupečníkové krve, systémovému snížení objemu cirkulující krve (hypovolemie), poklesu krevního tlaku a zhoršené mozkové perfuzi;
- akutní cerebrovaskulární příhoda (perinatální nebo neonatální mrtvice), ke které dochází u plodu od 20. týdne těhotenství a u novorozence - do čtyř týdnů po narození;
- nedostatek automatické samoregulace průtoku krve mozkem u předčasně narozených dětí;
- porušení intrauterinního oběhu plodu v důsledku zúžení plicní tepny nebo vrozených srdečních anomálií (hypoplazie levé strany srdce, otevřený ductus arteriosus, transpozice velkých cév atd.).
Rizikové faktory
Existuje také řada rizikových faktorů pro rozvoj mozkové ischemie u novorozenců, mezi nimiž neurologové a porodníci uvádějí:
- první těhotenství ve věku nad 35 let nebo mladší 18 let;
- dlouhodobá léčba neplodnosti;
- nedostatečná tělesná hmotnost novorozence (méně než 1,5-1,7 kg);
- předčasný porod (před 37. týdnem těhotenství) nebo těhotenství po termínu (více než 42 týdnů);
- spontánní prasknutí membrán;
- příliš dlouhý nebo příliš rychlý porod;
- špatná prezentace plodu;
- vasa previa, nejčastěji pozorovaná při oplodnění in vitro;
- trauma lebky dítěte během porodu (v důsledku porodnických chyb);
- nouzový císařský řez;
- silné krvácení během porodu;
- přítomnost kardiovaskulárních nebo autoimunitních onemocnění, anémie, diabetes mellitus, funkčních poruch štítné žlázy, poruch srážlivosti krve (trombofilie), antifosfolipidového syndromu, infekčních a zánětlivých onemocnění pánevních orgánů u těhotné ženy;
- těžká arteriální hypotenze během těhotenství a pozdní gestace.
Vrozené krevní patologie spojené s mutacemi v genech protrombinu, destičkových koagulačních faktorů V a VIII, plazmatického homocysteinu, stejně jako DIC syndrom a polycytémie jsou také uznávány jako rizikové faktory mozkové ischemie u kojenců.
Patogeneze
Mozková ischemie u novorozenců narušuje metabolismus mozkových buněk, což vede k nevratné destrukci struktury nervové tkáně a její dysfunkci. V první řadě je patogeneze vývoje destruktivních procesů spojena s rychlým poklesem hladiny adenosintrifosfátu (ATP), hlavního dodavatele energie pro všechny biochemické procesy.
Rovnováha mezi intracelulární a extracelulární koncentrací iontů migrujících přes jejich membrány je také důležitá pro normální funkci neuronů. Když je mozek zbaven kyslíku, transmembránový gradient iontů draslíku (K+) a sodíku (Na+) v neuronech je narušen a extracelulární koncentrace K+ se zvyšuje, což vede k progresivní anoxidační depolarizaci. Současně se zvyšuje příliv iontů vápníku (Ca2+), což iniciuje uvolňování neurotransmiteru glutamátu, který působí na mozkové NMDA receptory; jejich nadměrná stimulace (excitotoxicita) vede k morfologickým a strukturálním změnám v mozku.
Zvyšuje se také aktivita hydrolytických enzymů, které štěpí nukleové kyseliny buněk a způsobují jejich autolýzu. V tomto případě se báze nukleových kyselin, hypoxanthin, transformuje na kyselinu močovou, což urychluje tvorbu volných radikálů (aktivních forem kyslíku a oxidu dusíku) a dalších sloučenin toxických pro mozek. Antioxidační ochranné mechanismy mozku novorozenců ještě nejsou plně vyvinuty a kombinace uvedených procesů má extrémně negativní vliv na jeho buňky: dochází k neuronální glióze, atrofii gliových buněk a oligodendrocytů bílé hmoty.
Symptomy mozkové ischemie u novorozenců.
Klinické příznaky mozkové ischemie u novorozenců a intenzita jejich projevu jsou určeny jejím typem, závažností a lokalizací neuronálních nekrózních zón.
Mezi typy ischemie patří fokální nebo topograficky omezené poškození mozkové tkáně, stejně jako globální poškození, které se rozšiřuje na mnoho cerebrovaskulárních struktur.
První příznaky mozkové ischemie při narození lze detekovat kontrolou reflexů vrozeného spinálního automatismu. Posouzení jejich odchylek od normy však závisí na stupni poruchy mozkové perfuze a fyziologické zralosti novorozence.
Etapy
Mozková ischemie 1. stupně u novorozence (mírná forma hypoxicko-ischemické encefalopatie) se tedy u donošeného dítěte projevuje mírným zvýšením svalového tonusu a šlachových reflexů (uchopení, Moro atd.). Mezi příznaky patří také nadměrná úzkost s častými pohyby končetin, posthypoxický myoklonus (záškuby jednotlivých svalů na pozadí svalové ztuhlosti), problémy s přikládáním k prsu, spontánní pláč a přerušovaný spánek.
Pokud se dítě narodilo předčasně, pak se kromě snížení nepodmíněných reflexů (motorických a sání) během prvních několika dnů po narození pozoruje oslabení celkového svalového tonusu. Zpravidla se jedná o dočasné anomálie a pokud se stav centrálního nervového systému dítěte během několika dnů stabilizuje, pak ischemie prakticky nezpůsobuje neurologické komplikace. Vše však závisí na endogenní regenerační aktivitě vyvíjejícího se mozku konkrétního dítěte, stejně jako na produkci mozkových neurotrofinů a růstových faktorů - epidermálních a inzulinu podobných.
Mozková ischemie 2. stupně u novorozence (způsobující středně těžkou formu hypoxicko-ischemické encefalopatie) přidává k již zmíněným příznakům epileptické záchvaty; snížený arteriální a zvýšený mozkový tlak (pozoruje se zvětšení a znatelná pulzace fontanely); letargie během krmení a časté regurgitace; střevní potíže; období abnormálního srdečního rytmu a apnoe (zástava dýchání během spánku); labilní cyanóza a efekt „mramorované kůže“ (v důsledku vegetativně-cévních poruch). Akutní období trvá přibližně deset dní. Neonatologové dále upozorňují na možnost komplikací v podobě hydrocefalu, poruch očních pohybů - nystagmu a šilhání očí (strabismus).
Pokud se u novorozence vyskytne mozková ischemie 3. stupně, chybí novorozenecké reflexy (sání, polykání, uchopení) a záchvaty jsou časté a prodloužené (během 24–48 hodin po narození). Poté záchvaty ustupují a ustupují postupnému snižování svalového tonu, stavu strnulosti a zvyšování edému mozkové tkáně.
V závislosti na umístění hlavních ložisek mozkové ischemie se může objevit respirační dysfunkce (dítě často vyžaduje mechanickou respirační podporu); změny srdeční frekvence; rozšířené zornice (špatně reagující na světlo) a nedostatek okulomotorické konjugace („oči jako u panenky“).
Tyto projevy se stupňují, což naznačuje rozvoj těžké hypoxicko-ischemické encefalopatie, která v důsledku kardiorespiračního selhání může být fatální.
 [ 30 ]
[ 30 ]
Komplikace a důsledky
Vývoj mozkové ischemie u novorozenců způsobuje poškození jejích buněk v důsledku nedostatku kyslíku a vede k velmi závažným, často nevratným neurologickým následkům a komplikacím, které korelují s topografií lézí.
Studie ukázaly, že u novorozenců jsou k mozkové ischemii náchylnější pyramidální buňky hipokampu, Purkyňovy buňky v mozečku, retikulární neurony perirolandické oblasti mozkové kůry a ventrolaterální části thalamu, buňky bazálních ganglií, nervová vlákna kortikospinálního traktu, jádra středního mozku, stejně jako neurony neokortexu a mozkového kmene.
U donošených novorozenců je primárně postižena mozková kůra a hluboká jádra, u předčasně narozených dětí je pozorována difúzní destrukce buněk bílé hmoty v hemisférách, která způsobuje chronické postižení u přeživších dětí.
A při globální ischemii buněk mozkového kmene (kde jsou soustředěna centra regulace dýchání a srdeční funkce) dochází k jejich úplné a téměř nevyhnutelné smrti.
Negativní důsledky a komplikace perinatální a neonatální mozkové ischemie 2.–3. stupně u malých dětí se projevují epilepsií, jednostrannou ztrátou zraku, opožděným psychomotorickým vývojem, motorickými a kognitivními poruchami, včetně dětské mozkové obrny. V mnoha případech lze jejich závažnost plně posoudit do tří let věku dítěte.
 [ 31 ]
[ 31 ]
Diagnostika mozkové ischemie u novorozenců.
Počáteční diagnostika mozkové ischemie u novorozenců se provádí bezprostředně po narození během standardního vyšetření dítěte a stanovení tzv. neurologického stavu (podle Apgarovy stupnice) – kontrolou stupně reflexní dráždivosti a přítomnosti určitých vrozených reflexů (některé z nich byly zmíněny při popisu symptomů této patologie). Nezbytně se zaznamenávají ukazatele srdeční frekvence a krevního tlaku.
Instrumentální diagnostika, zejména neurovizualizace, umožňuje identifikovat oblasti mozkové ischemie. K tomuto účelu se používají:
- počítačová tomografie mozkových cév (CT angiografie);
- magnetická rezonance (MRI) mozku;
- kraniocerebrální ultrazvukové vyšetření (ultrazvuk);
- elektroencefalografie (EEG);
- echokardiografie (EKG).
Laboratorní testy zahrnují kompletní krevní obraz, krevní testy na hladiny elektrolytů, protrombinový čas a fibrinogen, hematokrit, hladiny plynů v arteriální krvi a test pH pupečníkové nebo žilní krve (k detekci acidózy). Testuje se také moč na její chemické složení a osmolalitu.
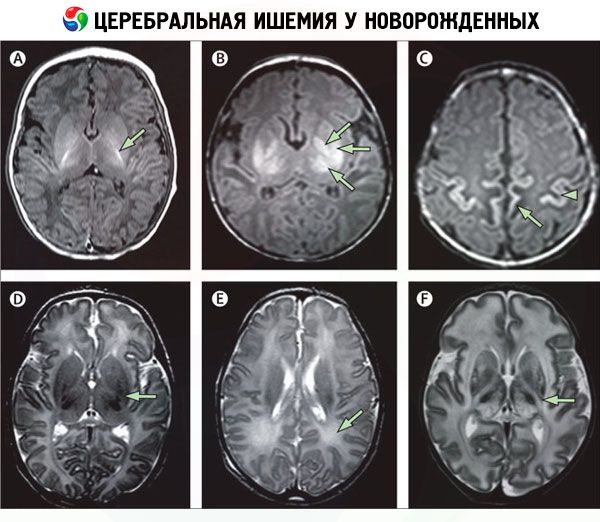
Diferenciální diagnostika
Pro vyloučení přítomnosti perinatální meningoencefalitidy, mozkového nádoru, tyrozinemie, homocystinurie, vrozeného Zellwegerova syndromu, poruchy metabolismu pyruvátu, jakož i geneticky podmíněných mitochondriálních neuropatií, methylmalonové nebo propionové acidemie u kojence se provádí diferenciální diagnostika.
Kdo kontaktovat?
Léčba mozkové ischemie u novorozenců.
V mnoha případech, v raných stádiích, vyžaduje léčba mozkové ischemie u novorozenců kardiopulmonální resuscitaci s umělou plicní ventilací a všemi opatřeními k obnovení hemodynamiky cévního systému mozku, udržení hemostázy a prevenci hypertermie, hypo- a hyperglykémie.
Kontrolovaná hypotermie významně snižuje stupeň středně těžkého a těžkého ischemického poškození mozkových buněk u kojenců: ochlazení těla na +33-33,5ºC po dobu 72 hodin s následným postupným zvyšováním teploty na fyziologickou normu. Tato léčba se nepoužívá u předčasně narozených dětí narozených před 35. týdnem těhotenství.
Léčba léky je symptomatická, například u tonicko-klonických záchvatů jsou nejčastěji používanými antikonvulzivy difenin (fenytoin), trimethin (trimethadion) - dvakrát denně, 0,05 g (se systematickým sledováním složení krve).
Pro snížení svalové hypertonicity po třech měsících lze intramuskulárně podávat svalový relaxans Tolperison (Mydocalm) - 5-10 mg na kilogram tělesné hmotnosti (až třikrát denně). Lék může způsobit nežádoucí účinky ve formě nevolnosti a zvracení, kožních vyrážek a svědění, svalové slabosti, dušení a anafylaktického šoku.
Zlepšení mozkové perfuze je usnadněno intravenózním kapkovým podáním Vinpocetinu (dávkování se vypočítá na základě tělesné hmotnosti).
Pro aktivaci mozkových funkcí je obvyklé používat neuroprotektivní léky a nootropika: Piracetam (Nootropil, Noocephal, Pyrroxil, Dinacel) - 30-50 mg denně. Sirup Ceraxon se předepisuje 0,5 ml dvakrát denně. Je třeba mít na paměti, že tento lék je kontraindikován při svalové hypertonicitě a mezi jeho vedlejší účinky patří alergická kopřivka, snížený krevní tlak a poruchy srdečního rytmu.
Při útlumu funkcí centrálního nervového systému se užívá Glutan (kyselina glutamová, Acidulin) - třikrát denně, 0,1 g (s monitorováním složení krve). A nootropika kyseliny hopantenové (Pantogam sirup) zlepšují okysličení mozkové tkáně a vykazují neuroprotektivní vlastnosti.
Vitamíny B6 (pyridoxin hydrochlorid) a B12 (kyanokobalamin) se užívají parenterálně s roztokem glukózy.
Fyzioterapeutická léčba
V případě mírné mozkové ischemie u novorozence je fyzioterapeutická léčba povinná, zejména terapeutická masáž, která pomáhá snižovat svalovou hypertonicitu. V případě epileptického syndromu se však masáž nepoužívá.
Zlepšete stav novorozenců s mozkovou ischemií vodními procedurami ve formě koupele s odvarem z květů heřmánku, máty peprné nebo citronové máty. Bylinná léčba - viz Sedativa pro děti
Prevence
Neurologové se domnívají, že prevence syndromu neonatální hypoxicko-ischemické encefalopatie u novorozenců je problematická. Zde se můžeme bavit pouze o správné porodnické podpoře těhotenství a včasném odhalení rizikových faktorů: kardiovaskulárních patologií u nastávající matky, endokrinních poruch, problémů se srážlivostí krve atd. Včasnou léčbou je možné předcházet účinkům anémie, vysokého nebo nízkého krevního tlaku nebo infekčních a zánětlivých onemocnění. Mnoho problémů však dnes nelze vyřešit dostupnými prostředky.

