Lékařský expert článku
Nové publikace
Zlatý stafylokok ve výtěru z hltanu, nosu: příčiny, léčba
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Stafylokoky patří mezi nejběžnější skupiny mikroorganismů, mezi které patří saprofyty a patogeny lidí i zvířat. Navzdory relativně snadné detekci stafylokoků v biologickém materiálu od pacientů a v objektech životního prostředí se v praxi setkáváme s řadou obtíží. To je dáno tím, že stafylokoky jsou zástupci normální mikroflóry, a proto stafylokoky v nátěru nejsou vždy objektivním důkazem jejich etiologické role ve vývoji onemocnění. Je také nutné vzít v úvahu rozmanitost jejich projevů, stupeň patogenity, širokou variabilitu pod vlivem antibakteriálních látek a extrémní rozmanitost klinických forem.
Proto schéma diagnostiky a léčby této infekce nemůže být univerzální, ale mělo by být vyvinuto s ohledem na specifika konkrétní nozologické formy onemocnění. Důležitým opatřením je navíc kombinované stanovení kvalitativních a kvantitativních ukazatelů obsahu patogenních stafylokoků ve studovaném materiálu.
Potravinové toxické infekce stafylokokové etiologie zaujímají mezi bakteriálními otravami jedno z předních míst co do počtu případů.
Norma stafylokoka v nátěru
Normálně musí být stafylokok v nátěru přítomen, protože je zástupcem normální mikroflóry. Jeho absence nebo nízká hladina má stejný negativní vliv na zdraví jako vysoká hladina. Za normu se považuje hladina do 103 (10 ze 3). Jakákoli odchylka, a to jak ve směru zvyšování koncentrace, tak ve směru jejího snižování, je považována za porušení. Zvýšení nad tuto hladinu je patologický stav, kdy se stafylokok uvolňuje do životního prostředí, a to i při klidném dýchání.
Stafylokok v nátěru 10 ze 3 - 10 z 5
Jednotkou měření pro kvantitativní analýzu je CFU/ml – počet jednotek tvořících kolonie v 1 ml studovaného biologického materiálu.
Pro provedení výpočtů a určení stupně kontaminace nejprve spočítejte počet homogenních kolonií, které vyrostly v Petriho misce po zasetí. Měly by mít identickou barvu a pigmentaci. Poté přepočítejte počet kolonií na stupeň kontaminace.
Podívejme se na konkrétní příklad. Pokud například v misce vyrostlo 20 CFU, znamená to, že 0,1 ml testovaného materiálu obsahovalo 20 kolonií mikroorganismů. Celkový počet mikroorganismů lze vypočítat takto: 20 x 10 x 5 = 1000, neboli 10³ (10 ve 3). V tomto případě vycházíme z toho, že 20 je počet kolonií, které vyrostly na Petriho misce, 10 je počet jednotek tvořících kolonie v 1 ml, s přihlédnutím k tomu, že byla vyseta pouze desetina mikroorganismů, 5 je objem fyziologického roztoku, ve kterém byl vzorek naředěn.
Koncentrace 104 (10:4) se stanoví podobným způsobem, což mnoho odborníků považuje za hraniční stav mezi relativní normou a výraznou patologií, při které se rozvíjí bakteriemie a akutní zánětlivý proces. Ukazatel 105 (10:5) je považován za absolutní patologii.
Příčiny zlatého stafylokoka ve stěru.
Staphylococcus aureus bude v nátěru vždy detekován v normálním rozmezí, protože je zástupcem normální mikroflóry. Z bakteriologického hlediska je proto rozumné diskutovat o důvodech zvýšení kvantitativních ukazatelů stafylokoků. Koncentrace Staphylococcus aureus se tedy zvyšuje především se sníženou imunitou. Za normálních okolností imunitní systém produkuje ochranné faktory (histokompatibilní komplex, interferony, imunoglobuliny atd.), které stimulují normální stav sliznic, zabraňují nekontrolovanému množení bakteriální flóry a potlačují aktivní růst.
Dalším důvodem je dysbakterióza. Z různých důvodů se snižuje počet zástupců normální mikroflóry. V důsledku toho se objevuje „volný prostor“, který je okamžitě obsazen jinými mikroorganismy, včetně stafylokoků. Je to jeden z prvních mikroorganismů, které kolonizují volný prostor a pevně se k němu přichytí. V důsledku toho se kvantitativní ukazatele prudce zvyšují.
Existuje mnoho příčin dysbakteriózy. Asi nejdůležitější je užívání antibiotik, protože prakticky neexistují cílená antibiotika, která by působila pouze na patogen. Všechny jsou to širokospektrální léky. Působí nejen na specifický patogen, ale i na doprovodnou flóru. Chemoterapie a protinádorová léčba mají podobný účinek.
Snížená imunita a narušení normální mikroflóry jsou usnadněny podchlazením, přepracováním, neustálým nervovým a psychickým vypětím, stresem, nedodržováním denního režimu. Negativní vliv má nedostatečná a nedostatečná výživa, nedostatek vitamínů, mikroprvků, špatné návyky, nepříznivé životní a pracovní podmínky.
Staphylococcus aureus ve výtěru z krku
Výtěr z krku se odebírá při preventivních prohlídkách u pracovníků v odvětví stravování a péče o děti, stejně jako pro diagnostiku infekčních onemocnění (pouze pokud je to indikováno). Hlavní indikací je přítomnost zánětlivých procesů v nosohltanu a hltanu.
Vývoj stafylokokové infekce, otravy jídlem, začíná v ústní dutině a hltanu. Mikroorganismus často přetrvává v hltanu, nosohltanu a člověk o tom ani netuší, protože v raných stádiích může být patologický proces asymptomatický. Jeho počet se však zvyšuje, což může následně vést k chronické patologii, těžkému zánětu, tonzilitidě, zvětšeným lymfatickým uzlinám. Kromě toho se při zvýšené koncentraci mikroorganismu uvolňuje do životního prostředí. V důsledku toho se člověk stává nositelem bakterií. Zároveň sám nemusí být nemocný, ale nakazí ostatní.
Pokud je v krčním výtěru zjištěn stafylokok, nesmí se lidé pouštět do práce v potravinářských podnicích, kulinářských dílnách a jídelnách, což pomáhá předcházet otravě jídlem. Také nositelé bakterií nesmí pracovat s dětmi, zejména s dětmi raného, předškolního a mladšího věku. Provádí se povinná hygiena.
Stanovení přesné koncentrace stafylokoků v nátěru umožňuje přesně určit patogen, diagnostikovat patologický proces a zvolit optimální léčbu.
Materiál pro vyšetření se odebírá sterilním tamponem, který se přejede po povrchu mandlí. Materiál musí být odebrán nalačno, nejdříve 2–3 hodiny po jídle. Materiál je nutné odebrat před zahájením antibiotické terapie, jinak budou výsledky zkreslené.
Poté se v laboratorních podmínkách studovaný materiál vyseje na živná média. Materiál musí být vyset do 2 hodin po odběru. Za optimální médium pro výsev stafylokoků se považuje mléčně-solný agar, žloutkový agar.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
Staphylococcus aureus ve výtěru z nosu
Výtěr z nosu se odebírá při vyšetření některých kategorií pracovníků (práce s dětmi, v pohostinství). Vzorek se odebírá sterilním tamponem z nosní sliznice. Pro každou nosní dírku se používá samostatný tampon. Nosní dutina by se neměla ničím ošetřovat a výplach by se neměl provádět den předem. Vzorek se odebírá před antibiotickou terapií, jinak bude výsledek neplatný.
Analýza trvá průměrně 5–7 dní. Po odběru materiálu se vysévá přímo na povrch živného média. K výsevu se používá 0,1 ml promývacího roztoku. Vhodné je použít Baird-Parkerovo médium, na kterém jsou kolonie stafylokoků velmi snadno rozpoznatelné podle opaleskujícího lesku a černých kolonií. Obecně platí, že výběr média určuje laboratorní technik v závislosti na vybavení laboratoře a individuálních výzkumných cílech, specializaci a úrovni kvalifikace. Poměr semenného materiálu a živného média je 1:10. Poté se inkubuje v termostatu.
Poté se 2.–3. den kultura přenese na šikmý agar, izoluje se čistá kultura. S ní se provádějí další studie (biochemické, imunologické), stanoví se hlavní vlastnosti, identifikuje se kultura, stanoví se její koncentrace a v případě potřeby i citlivost na antibiotika.
Mikroskopie se provádí samostatně, což umožňuje určit přibližné předběžné zhodnocení nátěru, identifikovat druh mikroorganismu na základě charakteristických morfologických a anatomických znaků. Lze detekovat i další příznaky patologie: známky zánětu, novotvary.
Osobě je poskytnut pouze konečný výsledek s uvedením typu mikroorganismu, stupně kontaminace a někdy i citlivosti na antibakteriální léky.
Staphylococcus aureus ve vaginálním stěru
Jsou detekovány, protože jsou trvalými obyvateli kůže a sliznic. Onemocnění způsobená stafylokoky jsou autoinfekce, tj. rozvíjejí se při změně hlavních parametrů lidského biochemického cyklu, hormonálního pozadí, mikroflóry, poškození sliznic, těhotenství. Méně často jsou důsledkem exogenního pronikání infekce (z vnějšího prostředí).
Staphylococcus aureus ve stěru z děložního čípku
Mohou být detekovány na pozadí dysbakteriózy, která se vyvíjí během těhotenství, snížené mikroflóry a poruch hormonálního cyklu. Vzhledem k tomu, že stafylokoky se vyznačují širokou škálou infekčních zdrojů a polyorganismu, mohou se snadno přenášet krví a způsobovat zánět mimo hlavní zdroj. Rozvoj stafylokokové infekce je často důsledkem antibiotické terapie, fyzioterapie a chirurgických zákroků.
Rizikové faktory
Riziková skupina zahrnuje osoby s patologickým zdrojem infekce v těle. Například stafylokoková infekce se může vyvinout v přítomnosti kazu v ústní dutině, zánětu mandlí, chronických a ne zcela vyléčených onemocnění dýchacích cest, urogenitálních orgánů, v přítomnosti hnisavě septických ran, popálenin, poškození kůže a sliznic. Katetry, implantáty, transplantáty, protézy představují velké nebezpečí, protože mohou být kolonizovány stafylokokovou infekcí.
Mezi rizikové faktory patří snížená imunita, poruchy endokrinního systému, dysbakterióza a onemocnění gastrointestinálního traktu. Rizikovou skupinou jsou i lidé, kteří nedávno podstoupili operaci, po závažných onemocněních, po antibiotické terapii a chemoterapii.
Samostatnou skupinu tvoří lidé s imunodeficiencí, AIDS, jinými infekčními onemocněními a autoimunitními patologií. Ohroženými jsou novorozenci (kvůli nezralosti mikroflóry a imunitního systému) a těhotné ženy (kvůli hormonálním změnám). Rodiče a ženy, které již rodily, jelikož v současné době v nemocnicích a porodnicích představují vážné nebezpečí nozokomiální kmeny stafylokoků, které žijí ve vnějším prostředí, získaly mnohočetnou rezistenci a zvýšenou patogenitu. Nakazit se jimi lze poměrně snadno.
Do rizikové skupiny patří lidé, kteří nedodržují denní režim, nejedí dostatečně a podléhají nervovému a fyzickému stresu a přetížení.
Zvláštní skupinu představují zdravotničtí pracovníci, biologové, výzkumníci, kteří pracují s různými kulturami mikroorganismů, včetně stafylokoků, mají kontakt s biologickými tekutinami, vzorky tkání, stolicí a jsou v neustálém kontaktu s infekčními i neinfekčními pacienty.
Patří sem také laboratorní technici, zdravotní sestry, sanitáři, zaměstnanci hygienických inspekčních orgánů, lékárníci, vývojáři vakcín a anatoxinů a jejich testerové. Ohroženi jsou i zemědělskí pracovníci, kteří pracují se zvířaty, produkty porážky skotu a drůbeže, které jsou také zdrojem infekce.
Symptomy zlatého stafylokoka ve stěru.
Příznaky přímo závisí na lokalizaci infekce. Pokud se tedy rozvine respirační infekce, dochází nejprve ke kolonizaci ústní sliznice a nosohltanu. To se projevuje jako zánět, otok, hyperémie. V závislosti na závažnosti patologie se objevuje bolest při polykání, bolest v krku, pálení v krku, ucpaný nos, rýma s uvolňováním žlutozeleného hlenu.
S postupem infekčního procesu se objevují známky intoxikace, stoupá teplota, objevuje se slabost, snižuje se celková odolnost těla, snižuje se imunita, v důsledku čehož se patologický proces pouze zhoršuje.
Mohou se objevit příznaky poškození systémových orgánů. Infekce se šíří sestupnými dýchacími cestami a způsobuje bronchitidu, zápal plic, zánět pohrudnice se silným kašlem a hojnou tvorbou sputa.
Když se infekce vyvine v urogenitálním traktu a reprodukčních orgánech, nejprve se objeví podráždění sliznic, objeví se svědění, pálení, hyperémie. Postupně patologický proces postupuje, objevuje se zánět, bolest, bílý výtok se specifickým zápachem. Objevuje se bolest při močení, pálení. Progrese onemocnění vede k rozvoji intenzivního infekčního procesu, který se šíří do konečníku, hráze a vnitřních orgánů.
Pokud je zánětlivý proces lokalizován na kůži a povrchu rány, rána se infikuje, objevuje se specifický zápach, může se zvýšit lokální a poté i celková tělesná teplota. Zdroj infekce se neustále šíří, rána „močí“, nehojí se a neustále se zvětšuje.
S rozvojem stafylokokové infekce ve střevní oblasti se objevují příznaky otravy jídlem: nevolnost, zvracení, průjem, poruchy trávení, zhoršení stolice, ztráta chuti k jídlu. Objevují se bolesti a záněty v gastrointestinálním traktu: gastritida, enteritida, enterokolitida, proktitida. S generalizací zánětlivého procesu a zvýšením známek intoxikace se zvyšuje tělesná teplota, objevuje se zimnice a horečka.
První známky
Existují časné příznaky, které jsou předzvěstí onemocnění. Vyvíjejí se s rostoucí koncentrací stafylokoků v krvi a objevují se dlouho předtím, než se objeví skutečné příznaky.
Vývoj stafylokokové infekce je tedy doprovázen zvýšenou srdeční frekvencí a dýcháním, třesem v těle, zimnicí, horečkou. Při chůzi se může objevit zvýšená zátěž, zátěž srdce, plic, objevuje se mírná dušnost. Může se objevit bolest hlavy, migréna, ucpaný nos, ucpané uši, méně často slzení, bolest v krku a sucho v krku, suchá kůže a sliznice.
Často se objevuje pocit zvýšené teploty, ale při měření zůstává normální. Člověk se rychle unaví, pracovní kapacita prudce klesá, objevuje se podrážděnost, plačtivost, ospalost. Může se snížit koncentrace pozornosti a schopnost soustředění.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Staphylococcus aureus v nátěru
Staphylococcus aureus, S. aureus, je častým původcem zánětlivých a infekčních onemocnění vnitřních orgánů lidí a zvířat. Je známo více než 100 nozologických forem onemocnění způsobených tímto patogenem. Patogeneze Staphylococcus aureus je založena na celém komplexu toxických látek a agresivních faktorů, enzymů, které mikroorganismy produkují. Kromě toho bylo zjištěno, že patogenita mikroorganismu je způsobena genetickými faktory a vlivy prostředí.
Za zdůraznění stojí, že Staphylococcus aureus má polyorgánový tropismus, tj. může se stát původcem patologického procesu v jakémkoli orgánu. To se projevuje schopností vyvolávat hnisavě-zánětlivé procesy v kůži, podkožní tkáni, lymfatických uzlinách, dýchacích cestách, močových cestách a dokonce i v pohybovém aparátu. Je častým původcem alimentárních toxických infekcí. Zvláštní význam tohoto mikroorganismu je dán jeho rolí v etiologii nozokomiálních infekcí. Mezi Staphylococcus aureus se často vyskytují kmeny rezistentní na meticilin, které jsou vysoce odolné vůči působení jakýchkoli antibiotik a antiseptik.
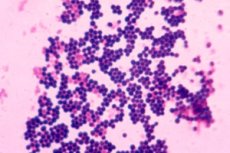
V nátěru je poměrně snadné je rozpoznat, protože vypadají jako grampozitivní koky, jejichž průměr se pohybuje od 0,5 do 1,5 µm, uspořádané v párech, krátkých řetězcích nebo shlukech ve tvaru hroznu. Jsou nepohyblivé, netvoří spory. Rostou v přítomnosti 10% chloridu sodného. Povrchové struktury jsou schopné syntetizovat řadu toxinů a enzymů, které hrají důležitou roli v metabolismu mikroorganismů a určují jejich roli v etiologii stafylokokových infekcí.
V nátěru je také snadné jej rozpoznat podle morfologických znaků, jako je přítomnost buněčné stěny, membránových struktur, kapsle a flokulačního faktoru. Důležitou roli v patogenezi hraje aglutinogen A - protein, který je rovnoměrně rozložen po celé tloušťce buněčné stěny a je kovalentně vázán na peptidový glykan. Biologická aktivita tohoto proteinu je různorodá a je nepříznivým faktorem pro makroorganismus. Je schopen reagovat s mukózním imunoglobulinem a tvořit komplexy, které jsou doprovázeny poškozením krevních destiček a rozvojem tromboembolických reakcí. Je také překážkou aktivní fagocytózy a přispívá k rozvoji alergické reakce.
Staphylococcus epidermidis v nátěru
Dlouho se věřilo, že epidermální stafylokok není patogenní. Nedávné studie však potvrdily, že tomu tak není. Je zástupcem normální mikroflóry kůže a u některých lidí může způsobovat onemocnění. To platí zejména pro osoby se sníženou imunitou, po popáleninách, poškození integrity kůže a s různými poraněními. V důsledku rozvoje stafylokokové infekce se poměrně rychle rozvíjí hnisavě-septický zánětlivý proces, objevují se zóny nekrózy, eroze, vředy a hnisání.
V nátěru je poměrně snadno rozpoznatelný podle tvorby pigmentovaných kolonií o průměru až 5 mm. Tvoří koky, mohou být jednotlivé nebo se sdružovat do polykompoundů připomínajících hrozny. Mohou růst jak za aerobních, tak za anaerobních podmínek.
Hemolytický stafylokok v nátěru
Hemolytické vlastnosti stafylokoka spočívají v jeho schopnosti lyzovat krev. Tato vlastnost je zajištěna syntézou plazmokoagulázy a leukocidinu - bakteriálních toxinů, které rozkládají krev. Právě schopnost rozkládat a koagulovat plazmu je hlavním a stálým kritériem, podle kterého lze patogenní stafylokoky poměrně snadno identifikovat.
Princip reakce spočívá v reakci plazmatické koagulázy s plazmatickým kofaktorem za vzniku koagulázy trombin, která přeměňuje trombinogen na trombin za vzniku krevní sraženiny.
Plazmokoaguláza je enzym, který se snadno ničí proteolytickými enzymy, jako je trypsin, chymotrypsin, a při zahřátí na teplotu 100 stupňů nebo vyšší po dobu 60 minut. Vysoké koncentrace koagulázy vedou ke snížení schopnosti krve srážet se, dochází k narušení hemodynamiky a dochází k nedostatku kyslíku v tkáních. Kromě toho enzym podporuje tvorbu fibrinových bariér kolem mikrobiální buňky, čímž snižuje účinnost fagocytózy.
V současné době je známo 5 typů hemolysinů, z nichž každý má svůj vlastní mechanismus účinku. Alfa toxin není účinný proti lidským erytrocytům, ale lyzuje erytrocyty ovcí, králíků, prasat, agreguje trombocyty, má letální a dermonekrotický účinek.
Beta-toxin způsobuje lýzu lidských erytrocytů a vykazuje cytotoxický účinek na lidské fibroblasty.
Gamatoxin lýzuje lidské erytrocyty. Je také známý jeho lytický účinek na leukocyty. Při intradermálním podání nemá toxické účinky. Při intravenózním podání způsobuje smrt.
Delta toxin se od všech ostatních toxinů liší svou tepelnou labilitou, širokým spektrem cytotoxické aktivity, poškozuje erytrocyty, leukocyty, lysosomy a mitochondrie.
Epsilon toxin poskytuje nejširší možnou oblast účinku a lyzuje všechny typy krevních buněk.
Koaguláza-negativní stafylokok v nátěru
Význam koaguláza-negativních stafylokoků ve vývoji patologií vnitřních orgánů je nepochybný. Podle výzkumníků je tato skupina zodpovědná za rozvoj patologie urogenitálního traktu přibližně v 13–14 % případů. Jsou původci kožních a ranných infekcí, zánětu spojivek, zánětlivých procesů a sepse u novorozenců. Nejzávažnější formou infekce je endokarditida. Počet těchto komplikací se zvýšil zejména v důsledku vysoké prevalence kardiochirurgických zákroků k instalaci umělých chlopní a bypassů cév.
Vzhledem k biologickým vlastnostem je třeba poznamenat, že mikroorganismy jsou koky s průměrem nepřesahujícím 5 µm, netvoří pigmenty a mohou růst jak za aerobních, tak za anaerobních podmínek. Rostou v přítomnosti 10% chloridu sodného. Jsou schopny hemolýzy, redukce dusičnanů, mají ureázu a neprodukují DNAázu. Za aerobních podmínek jsou schopny produkovat laktózu, sacharózu a manózu. Nejsou schopny fermentovat mannitol a trehalózu.
Největší význam má Staphylococcus epidermidis, který je jedním z předních klinicky významných patogenů. Způsobuje sepsi, zánět spojivek, pyodermii a infekce močových cest. Mezi koaguláza-negativními kmeny je také mnoho zástupců nozokomiálních infekcí.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Staphylococcus saprophyticus, saprofytický v nátěru
Týká se koaguláza-negativních kmenů, které jsou schopné existovat v aerobních i anaerobních podmínkách. Aktivně se množí v ranách, v poškozených oblastech kůže, při těžkých popáleninách, s cizím tělesem v měkkých tkáních, v přítomnosti transplantátů, protéz a během invazivních zákroků.
Často vedou k rozvoji toxického šoku. Tento účinek je způsoben působením endotoxinů. Často se rozvíjí při používání absorpčních tamponů u žen během menstruace, v poporodním období, po potratech, samovolných spontánních potratech, gynekologických operacích a po dlouhodobém užívání bariérové antikoncepce.
Klinický obraz se projevuje prudkým zvýšením teploty, nevolností, ostrou bolestí svalů a kloubů. Později se objevují charakteristické tečkované vyrážky, nejčastěji generalizované. Rozvíjí se arteriální hypotenze doprovázená ztrátou vědomí. Úmrtnost dosahuje 25 %.
Stafylokok ve stolici ve stěru
Je hlavním původcem otravy jídlem. V životním prostředí je dobře konzervovaný. Hlavní cestou přenosu je fekálně-orální. Do prostředí se uvolňuje stolicí. Do těla se dostává špatně tepelně upraveným jídlem, špinavýma rukama a neumytými výrobky.
Mechanismus účinku je realizován stafylokokovými enterotoxiny, což jsou tepelně stabilní polypeptidy vznikající během reprodukce enterotoxigenních kmenů stafylokoků v potravinářských výrobcích, střevech a umělých živných médiích. Vykazují vysokou odolnost vůči působení potravinářských enzymů.
Enteropatogenita toxinů je určena jejich vazbou na epitelové buňky žaludku a střev a jejich vlivem na enzymatické systémy. To následně vede ke zvýšení rychlosti tvorby prostaglandinů, histaminu a ke zvýšení sekrece tekutin do lumen žaludku a střev. Toxiny navíc poškozují membrány epitelových buněk, čímž zvyšují propustnost střevní stěny pro další toxické produkty bakteriálního původu.
Virulence fekálních enteropatogenních stafylokoků je regulována genetickým aparátem bakteriální buňky v reakci na faktory prostředí, což umožňuje mikroorganismu rychle se přizpůsobit podmínkám prostředí, což umožňuje mikroorganismu rychle se přizpůsobit měnícím se podmínkám při přechodu z jedné mikrobiocenózy do druhé.
Diferenciální diagnostika
Při určování role a významu různých zástupců rodu Staphylococcus v etiologii hnisavě-zánětlivých onemocnění u lidí je jejich detekce, i přes relativní jednoduchost, spojena s řadou obtíží. To je dáno tím, že stafylokok je zástupcem normální mikroflóry, která obývá různé biotopy lidského těla. Je nutné jasně rozlišovat mezi endogenním stafylokokem, který se vyvíjí uvnitř těla, a endogenním, který proniká do těla z prostředí. Důležité je také pochopit, který z biotopů lidského těla je pro něj typický a kde je zástupcem přechodné flóry (náhodně zavlečené).
Je také důležité vzít v úvahu vysokou variabilitu mikroorganismu pod vlivem různých faktorů, včetně antibiotik. Zohledňuje se široká škála klinických projevů a nozologických forem. Proto neexistuje univerzální diagnostické schéma pro stafylokokovou infekci. Je snazší vyšetřit ta biologická prostředí, která jsou normálně sterilní (krev, moč, mozkomíšní mok). V tomto případě je detekce jakéhokoli mikroorganismu, kolonie patologií. Nejobtížnější je diagnostika onemocnění nosu, krku, střev a studium bakterionosičství.
V nejobecnější podobě lze diagnostické schéma redukovat na správný odběr biologického materiálu, jeho bakteriologický primární výsev na umělé živné médium. V této fázi lze provést předběžnou mikroskopii. Studiem morfologických a cytologických znaků vzorku je možné získat určité informace o mikroorganismu a provést alespoň jeho generickou identifikaci.
Pro získání podrobnějších informací je nutné izolovat čistou kulturu a provést s ní další biochemické, sérologické a imunologické studie. To nám umožňuje určit nejen rod, ale i druh, a také stanovit biologickou příslušnost, zejména sérotyp, biotyp, fágový typ a další vlastnosti.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Kdo kontaktovat?
Léčba zlatého stafylokoka ve stěru.
Stafylokoková infekce vyžaduje antibiotickou terapii. Terapie je výhradně etiologická, tj. je zaměřena na odstranění příčiny onemocnění (samotné bakterie), respektive na snížení stupně její kontaminace na normální úroveň. Používají se různá antibiotika.
Někteří lékaři dávají přednost použití širokospektrých léků, zatímco jiní předepisují svým pacientům antibiotika, která jsou zaměřena výhradně na eliminaci grampozitivních infekcí, včetně stafylokoků. Volba je určena především výsledky testu citlivosti na antibiotika, který určuje nejúčinnější lék a volí jeho optimální dávkování.
V některých mírných případech nemusí být antibiotická terapie k nápravě stavu nutná. Může být nutná pouze normalizace mikroflóry. To se pozoruje u dysbakteriózy. V tomto případě se předepisují probiotika a prebiotika, které normalizují stav mikroflóry snížením množství patogenní flóry a zvýšením koncentrace zástupců normální mikroflóry.
Symptomatická terapie se používá zřídka, protože obvykle stačí k odstranění infekce a doprovodné příznaky samy zmizí. V některých případech se předepisují další opatření, například: léky proti bolesti, protizánětlivé léky, antihistaminika, antialergické léky. U kožních onemocnění se používají zevní látky: masti, krémy. Může být předepsána fyzioterapie, lidové a homeopatické léky.
Vitaminoterapie se neprovádí, protože vitamíny působí jako růstové faktory pro mikroorganismy. Výjimkou je vitamín C, který musí být užíván v dávce 1000 mg / den (dvojnásobná dávka). Tím se zvýší imunita, odolnost a odolnost těla vůči nepříznivým faktorům.
Léky
Léčba infekčních onemocnění by měla být brána vážně. Samoléčba by se neměla provádět, protože má často katastrofální následky. Před zahájením léčby je nutné vzít v úvahu mnoho nuancí. To může nejlépe udělat pouze lékař.
Je důležité dodržovat preventivní opatření: infekci neléčit „slepo“, a to ani s výrazným klinickým obrazem. Je nutné provést bakteriologickou studii, izolovat patogen, vybrat pro něj nejoptimálnější antibiotikum a stanovit potřebnou dávku, která zcela potlačí růst mikroorganismu.
Je také důležité dokončit celou kúru, i když příznaky vymizely. Je to proto, že pokud léčbu ukončíte, mikroorganismy nebudou zcela zničeny. Přeživší mikroorganismy si rychle vyvinou rezistenci na lék. Pokud bude lék znovu použit, bude neúčinný. Navíc se rezistence vyvine na celou skupinu léků a na podobné léky (v důsledku vzniku zkřížené reakce).
Dalším důležitým opatřením je, že dávkování nemůžete sami snižovat ani zvyšovat. Snížení dávky nemusí být dostatečně účinné: bakterie nebudou usmrceny. V důsledku toho v krátké době zmutují, získají rezistenci a vyšší stupeň patogenity.
Některá antibiotika mohou mít také vedlejší účinky. Žaludek a střeva jsou na antibiotika obzvláště citlivé. Může se rozvinout gastritida, dyspeptické poruchy, poruchy střev a nevolnost. Některá mají negativní vliv na játra, proto by se měla užívat společně s hepatoprotektory.
Níže jsou uvedena antibiotika, která se osvědčila při léčbě stafylokokových infekcí s minimálními vedlejšími účinky.
Amoxiclav je účinný při léčbě stafylokokových infekcí jakékoli lokalizace. Používá se k léčbě onemocnění dýchacích cest, močového měchýře a střev. Užívejte 500 mg denně po dobu tří dnů. V případě potřeby léčbu opakujte.
Ampicilin se předepisuje hlavně při onemocněních horních a dolních cest dýchacích. Optimální dávkování je 50 mg/kg tělesné hmotnosti.
Oxacilin je účinný jak při lokálních zánětlivých procesech, tak při generalizovaných infekcích. Je spolehlivým preventivním opatřením proti sepsi. Předepisuje se v dávce 2 gramy každé 4 hodiny. Podává se intravenózně.
Při hnisavě-zánětlivých kožních onemocněních se levomycetinová mast aplikuje zevně, nanáší se tenká vrstva na poškozený povrch. Levomycetin se také užívá interně, 1 gram třikrát denně. V případě silné generalizace infekčního procesu se levomycetin podává intramuskulárně, 1 gram každé 4-6 hodiny.
Čípky pro Staphylococcus aureus
Používají se hlavně při gynekologických onemocněních, infekcích urogenitálního traktu a méně často při střevní dysbakterióze se zánětem konečníku. Čípky může předepsat a zvolit optimální dávkování pouze lékař, protože při nesprávném použití existuje vysoké riziko komplikací a dalšího šíření infekce. Čípky se nepředepisují bez předběžných testů. Indikací pro jejich použití je výhradně stafylokok v nátěru.

