Lékařský expert článku
Nové publikace
Bederní rentgenové vyšetření s funkčními testy: jak se připravit a jak se provádí?
Naposledy posuzováno: 03.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
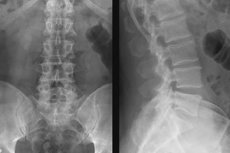
Nejdostupnější diagnostikou, která umožňuje vizualizaci vnitřní struktury a posouzení stavu kostí páteře, je rentgen. Zákrok je bezbolestný, nevyžaduje složitou přípravu, je cenově dostupný a provádí se rychle téměř ve všech zdravotnických zařízeních. Rentgenové snímky bederní páteře se používají především k identifikaci defektů kostních struktur (zlomeniny, osteofyty, zakřivení, posuny, posuny, novotvary a zánětlivé procesy), protože jejich tkáň je na rentgenovém snímku nejkontrastnější a jasně viditelná.
Toto vyšetření samo o sobě někdy nestačí k posouzení stavu fibrochrupavčitých struktur meziobratlových plotének a měkkých tkání. Pro přesné zjištění natažení svalů a vazů, poškození nervů a cév nebo kýly páteře je nutné použít i další metody.
Indikace postupu
Pacienta mohou na rentgen bederní páteře odeslat různí specialisté: terapeut, neurolog, vertebrolog, onkolog, ortoped. Při odeslání pacienta na diagnostické oddělení lékař specifikuje oblast páteře, která má být vyšetřena, a předpokládanou diagnózu.
Důvodem pro odeslání pacienta na rentgen může být:
- stížnosti na necitlivost a svalové křeče v dolních končetinách;
- předpoklady o možných deformacích páteře v této oblasti: posunutí plotének, kýly, kostní výrůstky, komprese způsobující bolest, brnění, necitlivost v bederní oblasti;
- traumatická poranění: zlomeniny, dislokace, subluxace bederní páteře;
- onkologická onemocnění této lokalizace, primární a metastatická;
- kolagenózy;
- podezření na infekci páteře – osteomyelitida, syfilis, tuberkulóza;
- podezření na vrozené anomálie páteře;
- předoperační a pooperační vyšetření;
- sledování výsledků terapie.
Příprava
Před tímto diagnostickým postupem je nutné provést jednoduchou přípravu na vyšetření. Rentgenové vyšetření dolní části páteře se provádí v první polovině dne nalačno. Předtím, večer před vyšetřením, je nutné vyčistit střeva. To se provádí proto, aby plyny nahromaděné ve střevech nezkreslovaly jasnost obrazu a tím i výsledek vyšetření.
Zdá se to být jednoduché a jasné, ale jak vyčistit střeva před rentgenovým vyšetřením? Existuje několik způsobů, jak to udělat.
Můžete vyhledat lékařskou pomoc a podstoupit hydrokolonterapii. Procedura čištění střev proudem vody bude trvat asi dvacet minut, bude stát určitou částku peněz a čas na návštěvu lékařského zařízení po předchozí domluvě.
Většina pacientů se raději neobtěžuje a před rentgenem si doma udělá očistný klystýr. Pomůcky pro tento postup jsou obvykle k dispozici v každé lékárničce - silikonová (gumová) baňka nebo Esmarchův hrnek. Pomocí kteréhokoli z těchto zařízení by se dospělému mělo do střev nalít 1,5-2 litry roztoku o teplotě asi 37-38 °C. Nejjednodušším a nejoblíbenějším roztokem je převařená voda se solí rozpuštěnou v následujícím poměru: čajová lžička soli na ½ litru vody, tedy tři lžíce se rozpustí v 1,5 litru a čtyři ve dvou.
Heřmánek si můžete vařit z lékárny podle receptu uvedeného v návodu na obalu. Čisticí klystýr před rentgenem s takovým nálevem dobře odstraňuje plyny a dezinfikuje střeva.
Když je roztok připraven a nalit do Esmarchova hrnku, pacient si lehne na levý bok, mírně pokrčí kolena a vloží špičku, předem namazanou vazelínou, do konečníku, stiskne hadici a pomalu nalije roztok do střeva. Poté se musíte pokusit udržet roztok uvnitř co nejdéle. Poté - navštivte toaletu a zbavte se obsahu střeva.
Pro ty, kteří nesnášejí očistnou proceduru klystýrem, lze použít jiné metody: vypít několik (5-7) sklenic osolené vody na noc nebo použít speciální lék Fortrans, projímadlo určené k čištění střev před operacemi a diagnostickými zákroky. Lék se ředí vodou v poměru jeden sáček na litr a množství vody se vypočítá z poměru 1 litr na 15-20 kg tělesné hmotnosti. Projímavý roztok pijte pomalu. Rychlost vstřebávání roztoku by měla být asi litr za hodinu. Celou porci roztoku lze vypít na noc najednou nebo rozdělit na dvě části.
Existují různé možnosti. Jsou jasně popsány v návodu k projímadlu. Pacient si zvolí nejvhodnější možnost pro sebe v závislosti na době zákroku a své vlastní schopnosti absorbovat velké množství tekutiny. Fortrans je účinný a poměrně bezpečný lék, ale stejně jako všechny léky existují kontraindikace pro jeho použití. Jsou to senzibilizace, poškození střevní sliznice z různých důvodů - zánět, nádory, polypóza, riziko obstrukce, mimochodem, klystýr je v těchto případech také nežádoucí. Pokud užíváte léky, měli byste se seznámit s vlastnostmi interakcí v návodu k Fortransu.
Je také třeba poznamenat, že klystýry se nepodávají a projímadla se neužívají ihned po jídle. Je nutné, aby od vašeho posledního jídla uplynuly alespoň tři hodiny, a to bude vaše poslední jídlo před zákrokem. Večer můžete pít čistou, neperlivou vodu, pokud chcete, ale ne litry, ale pár doušků.
Důležitá je také dieta před rentgenem bederní páteře. Asi dva až tři dny před očekávaným diagnostickým zákrokem byste neměli jíst těžko stravitelné potraviny a potraviny, které podporují tvorbu plynů. Patří sem čerstvé housky, sušenky a jiné sladkosti, sycené nápoje, káva a alkohol, čerstvé mléko, chléb, luštěniny, zelí v jakékoli formě, uzené maso a ryby, klobásy, syrová zelenina a ovoce.
Mnoho lidí si klade otázku, co si mohou před rentgenem bederní páteře dát. Klid, dieta není přísná. Pokud sníte kousek chleba (ne půlku bochníku) s dušeným masem nebo miskou polévky, očistná akce vše srovná. Totéž platí pro sklenici mléka a sendvič s klobásou. Pokud je však možnost si vybrat, pak by se měla dát přednost snadno stravitelným jídlům: polévkám, zeleninovým pyré, masovým vývarům. Můžete je jíst s masem nebo rybami, ale vařené nebo pečené. Z nápojů je lepší dát přednost čaji a čisté vodě. Samozřejmě se tři nebo čtyři dny obejdete bez limonády, alkoholu, kávy a hrachové polévky. Zelí také u mnoha lidí způsobuje zvýšenou tvorbu plynů. Obecně platí, že každý zná svou reakci na potraviny a dokáže předvídat výsledek. Pokud se vyskytnou problémy s trávením, můžete si během přípravného období před jídlem vzít tabletu enzymatického přípravku (mezim, festal), který podporuje trávení. Nadýmání, které se objeví v nevhodnou dobu, lze také řešit pomocí aktivního uhlí nebo enterosgelu.
Den před rentgenem se doporučuje naposledy jíst nejpozději do šesté hodiny, aby vrchol očistných aktivit nenastal pozdě v noci.
Kromě toho se při oblékání spodního prádla ráno před zákrokem ujistěte, že nemá žádné ozdoby - kovový povlak, kamínky.
Technika Rentgenový snímek bederní páteře
V den vyšetření je zakázáno jíst, pít a kouřit. V rentgenové místnosti si musí pacient před zaujmutím místa určeného lékařem a požadované polohy sundat z těla všechny kovové předměty kromě svrchního oděvu (svlékne se do spodního prádla).
Rentgen bederní páteře se ve většině případů provádí v poloze pacienta vleže na zádech (přímá zadní projekce) nebo na boku (laterální), někdy, v závislosti na možnostech zařízení, vsedě nebo ve stoje. Pokud jsou potřeba další informace, může být předepsáno šikmé vyšetření páteře.
Pacient si lehne na stůl a zaujme potřebnou polohu, oblasti těla přiléhající k vyšetřovanému (krk a hrudník) jsou zakryty olověnou vestou, aby chránily orgány, které se tam nacházejí, před zářením. Během snímkování se pacient nesmí hýbat ani dýchat, pečlivě dodržuje pokyny radiologa. Samotný zákrok trvá několik minut, snímky jsou obvykle hotové do čtvrt hodiny.
Na základě diagnostické verze již získaných snímků a s přihlédnutím k pacientovým stížnostem může být předepsán rentgenový snímek bederní páteře s funkčními testy. Účelem takové studie je posoudit pohyblivost této části. Snímek se pořizuje v maximálních polohách ohnuté a narovnané páteře. Za vhodnější a nejinformativnější se považují snímky pořízené ve stoje nebo vsedě, ale v závislosti na typu zařízení, cílech vyšetření a zdravotním stavu pacienta lze použít i polohu vleže.
Funkční rentgen bederní páteře se provádí v laterální projekci.
- Pacient stojí a bokem se dotýká svislého stojanu rentgenového přístroje. Nejprve se co nejvíce předkloní a snaží se dotknout podlahy prsty s narovnanými koleny – v této poloze se pořizuje první snímek. Poté se narovná, co nejvíce se zakloní dozadu, zvedne paže vzhůru a sepne dlaně v zadní části hlavy – v této poloze se pořizuje druhý snímek.
- Pacient sedí, bokem těla se opírá o stojan, předkloní se, sepne kolena zkříženýma rukama a lokty si opře o boky (první snímek). Ze stejné vsedě se pacient pro pořízení druhého snímku co nejvíce zakloní, zakloní hlavu a prohne hrudní kost.
- Flekční snímek se provádí vleže na boku ve fetální poloze s hlavou opřenou o pokrčenou paži. Druhý snímek (maximální extenze) se provádí ve stoje u pultu, přičemž se pacient jednoduše jednou rukou drží okraje stolu.
Kontraindikace k postupu
Rentgenové snímky se neprovádějí u pacientů s kovovými nebo elektronickými implantáty.
Pacientům s duševními onemocněními, která znemožňují podstoupit zákrok z důvodu nepochopení nutnosti dodržovat určité požadavky (zaujmout potřebnou polohu, zadržet dech), se rutinní rentgen nepodává.
Těhotenství a dětství do 15 let jsou absolutní kontraindikací pro rutinní rentgenové vyšetření z důvodu rizika nežádoucích účinků na nitroděložní vývoj budoucího dítěte a růst kostí v dětství. Výjimkou jsou případy, kdy tato diagnostika může zachránit život této kategorie populace - akutní poranění a nutnost urgentního chirurgického zákroku. Nouzové rentgenové vyšetření pro životně důležité indikace se provádí téměř u všech kategorií populace s dodržením bezpečnostních opatření.
Rentgenové vyšetření může být dočasně kontraindikováno, pokud pacient není schopen zůstat v klidu ani krátkou dobu; zákrok může být zrušen z důvodu nevhodnosti v důsledku nedostatečné přípravy střev.
U osob s oslabenou imunitou může být rutinní diagnostika odložena na příznivější období.
U lidí s nadváhou nemusí být tento test příliš informativní, protože vrstvy podkožního tuku způsobují, že rentgenové snímky jsou méně ostré.
Normální výkon
Rentgenové snímky mohou ukázat změny ve struktuře kostní tkáně obratlů (zlomeniny, praskliny, opotřebení, ztenčení a deformace kostí a chrupavky), různé patologie páteře (zakřivení, zúžení, posunutí obratlů, cysty, zánětlivé procesy), naznačit přítomnost novotvarů, kýl a deformací tlumicích plotének mezi obratli.
Rentgenové snímky mohou diagnostikovat lumbosakrální osteochondrózu, osteoporózu, radikulitidu, spondylolistézu, zlomeniny, ruptury ploténky, kostní ostruhy a další výrůstky. Někdy jsou patologické procesy nesouvisející s onemocněními páteře diagnostikovány jako náhodné nálezy.
Individuálně, po pořízení snímků v požadovaných projekcích a po určitých stížnostech, může lékař předepsat další vyšetření. Rentgenový snímek bederní páteře s funkčními testy umožňuje vyhodnotit plný rozsah pohybu v této oblasti. Toto vyšetření je nezbytné, pokud má pacient částečné nebo úplné omezení motorických schopností částí těla spojené s patologií této lokalizace.
Popis rentgenového snímku bederní páteře
Na normálním snímku by viditelná oblast dolní části páteře měla být hladká, bez zakřivení, počet obratlů, jejich tvar a velikost by měly také odpovídat požadovaným parametrům, celistvost struktur kostní tkáně by neměla být poškozena a měkké tkáně obklopující páteř by měly být bez otoku.
Rentgenové snímky odhalují známky závažných onemocnění páteře nebo naznačují potíže a indikují lokalizaci patologického procesu.
Snímek je černobílý s oblastmi různé intenzity. Kosti jsou nejsvětlejší, téměř bílé, čiré struktury a měkké tkáně jsou velmi špatně viditelné, protože rentgenové záření jimi téměř úplně prochází. Zlomeniny jsou na snímku jasně viditelné - vypadají jako tmavé nerovnoměrné mezery (praskliny) protínající kost, v místech zlomenin se mohou vyskytovat posuny - nesouosost linií bočních okrajů kosti. Skolióza se na snímku zobrazuje jako asymetrické uspořádání páteře (její odchylka na jakoukoli stranu).
Bederní osteochondróza je diagnostikována na základě takových příznaků, jako je snížení vůle mezi obratli, ve které se nachází meziobratlová ploténka. V důsledku vzpřímené chůze je zátěž na spodní části páteře u lidí nejvyšší; jsou nuceni ji neustále tlumit při běhu, skákání a chůzi. Právě na úrovni bederní oblasti se patologické změny detekují jako první.
Přítomnost osteochondrózy je také indikována přítomností kompenzačních degenerativních změn ve formě osteofytů (okrajových výrůstků na těle obratle), které se tvoří v místech trvalého (chronického) poškození páteřních vazů.
Komplikace osteochondrózy, spondylóza, je na snímku vizualizována jako zobákovité výrůstky spojující sousední obratle.
Znatelný je také pokles hustoty kostní tkáně obratlů; v oblastech se sníženou hustotou je film silněji exponován a tyto oblasti ztmavnou (zbarví se do šeda, nikoli do bílé barvy).
Stádia onemocnění lze také určit rentgenem: první stádium odpovídá zmenšení meziobratlového prostoru o výšku maximálně třetinu výšky obratle; druhé – až o polovinu. Třetí stádium odpovídá zbývající velikosti meziobratlového prostoru, která není větší než třetina výšky těla obratle.
Na rentgenovém snímku je vidět lumbalizace prvního křížového obratle (S1). Tato patologie vypadá jako další fragment páteře, oddělený od hlavní osy probuzením. Vrozená vada, obvykle zjištěná náhodně na rentgenovém snímku. Je jednou z příčin lumbaga, skoliózy a časné osteochondrózy. V tomto případě je první křížový obratel částečně nebo úplně oddělen od křížové kosti a stává se šestým bederním obratlem (normálně jich je pět).
Sakralizace pátého bederního obratle (L5) ukazuje, že bederních obratlů není dostatek. Jsou čtyři místo požadovaných pěti a chybí fazetové klouby, což také vede k časné osteochondróze způsobené zvýšenou zátěží zbývajících obratlů v důsledku absence obratle.
Výhřez disku v bederní oblasti je určen přítomností některých nepřímých příznaků. Jeho existenci lze spíše podezřívat, než přesně určit. Při vzniku kýly jsou postiženy měkké tkáně, takže na rentgenovém snímku není viditelná. Analyzují se a porovnávají frontální a laterální snímky. Je možné předpokládat, že kýla může vzniknout, pokud obratle vypadají jako velké obdélníkové útvary s vysokou intenzitou s mírně konkávními stranami a zaoblenými rohy. Laterální projekce ukazuje přítomnost osteofytů. Zkušení radiologové analyzují obrysy obratlů, vzdálenosti mezi nimi, intenzitu paprsků procházejících kostní tkání, ale chyba je stále možná - takové příznaky mohou naznačovat dislokace a zlomeniny, novotvary, skoliózu a kyfózu.
Rentgenové snímky někdy ukazují tmavé skvrny s jasnými zaoblenými konturami, což naznačuje možnou přítomnost novotvarů (ne nutně páteř, mohou být promítány i jiné nádory umístěné v této oblasti). Tmavší oblasti s rozmazanými, nejasnými hranicemi lze interpretovat jako otok zanícených tkání. Žádný lékař však nedokáže přesně říci, co znamenají tmavé skvrny na rentgenových snímcích v bederní oblasti. Jsou nutná další vyšetření.
Komplikace po postupu
V medicíně se k diagnostickým účelům používá rentgenové záření nízké intenzity, které má krátkodobý účinek. I když se tento diagnostický postup několikrát opakuje, nemohou po zákroku vzniknout žádné bezprostřední následky. A dlouhodobá rizika, například vzniku onkopatologie v budoucnu u lidí, kteří toto vyšetření podstoupili, a u těch, kteří ho nikdy nepodstoupili, jsou prakticky stejná.
Vysokoenergetické elektromagnetické vlny používané v rentgenových zařízeních se nemohou hromadit v tělesných tkáních jako radioaktivní chemické prvky, takže po rentgenovém vyšetření nejsou nutná žádná opatření k odstranění záření.
Rentgenové vyšetření byste však měli podstupovat pouze na lékařský předpis a sledovat dávku záření, kterou jste během života obdrželi. Diagnostické vyšetření se provádí bez průniku do těla, je bezbolestné a nevyžaduje pooperační péči. V našem případě je radiační dávka na konvenčním zařízení 0,7 mSv, na digitálním zařízení - 0,08 mSv, obdržená na zákrok (pro srovnání: přípustná roční dávka pro radiology by neměla překročit 20-50 mSv).
Hlavní komplikací po zákroku je překročení povoleného radiačního prahu a k jeho překročení i na starém vybavení je potřeba nechat si udělat rentgen bederní páteře více než dvacetkrát ročně.
Zjistili jsme tedy, že po rentgenovém vyšetření nevznikají komplikace. Odmítnutí diagnostiky však může vést k vážným následkům, je možné „přehlédnout“ zlomeniny, vykloubení, novotvary, degenerativní změny. Nedostatečná léčba vede ke komplikacím onemocnění, neustálé bolesti a nepohodlí, ztrátě schopnosti samostatné chůze.
Recenze na zákrok jsou nejpříznivější, je krátkodobý, nezpůsobuje žádné nepříjemné pocity a stav pacienta před a po zákroku se nemění. Hlavní dojmy a otázky se týkají přípravy na rentgenové snímky, zejména čištění střev. Velmi dobré recenze na Fortrans. Pacienti se zkušenostmi, kteří mají s čím porovnávat, doporučují nedělat si klystýr, ale čistit střeva tímto přípravkem.
Vzhledem k nízkým nákladům na rentgen, přítomnosti rentgenových laboratoří téměř ve všech ambulancích a jeho vysoké informační náplni je velmi běžný. Další rada od „ostřílených“ pacientů: pokud je to možné, pořizujte rentgen v místnostech vybavených nejmodernějším vybavením. Má to mnoho výhod – od pohodlí pacienta a kvalitnějšího obrazu až po nejnižší dávky záření.
Analogy k rentgenovému záření
Alternativní metodou radiační diagnostiky je počítačová tomografie (CT). Na rozdíl od rentgenu lékař získá jasnější trojrozměrný obraz, který lze zkopírovat na laserový disk nebo flash disk, případně odeslat e-mailem. CT lze provést u pacientů s implantáty. Tento typ vyšetření však představuje nejvýznamnější radiační zátěž. Radiační dávka pro CT bederní páteře je 5,4 mSv.
Magnetická rezonance (MRI) je poměrně informativní a považována za bezpečnou. Lze ji také použít k diagnostice poranění a onemocnění páteře. Kromě vysoké ceny studie jsou však radiační metody (rentgen a počítačová tomografie) považovány za informativnější při vyšetřování kostních struktur páteře. MRI lépe zobrazuje měkké tkáně, cévy a nervy, stejně jako novotvary v nich.
Při vyšetření pacienta lze použít různé metody, volba závisí na stížnostech pacienta a předběžné diagnóze, ale rentgenový snímek bederní páteře je poměrně univerzální a informativní a, co je důležité, dostupný. V některých případech může poskytnout úplný obraz. V případě potřeby jej lze doplnit magnetickou rezonancí.


 [
[