Lékařský expert článku
Nové publikace
Parkinsonismus
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
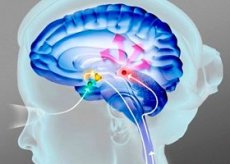
Parkinsonismus je patologický stav charakterizovaný pomalým, ale progresivním průběhem a projevuje se snížením rychlosti pohybu, ztuhlostí svalů a třesem končetin.
V 80. letech 19. století, po objevu Jamese Parkinsona, byla tato nemoc nazývána třesovou obrnou. Bylo prokázáno, že parkinsonův syndrom je hlavním klinickým příznakem velkého množství neurologických onemocnění.
Epidemiologie
Parkinsonismus se vyskytuje přibližně v 0,6–1,4 % případů, přičemž většina případů se vyskytuje u starších osob a čím je člověk starší, tím vyšší je pravděpodobnost onemocnění.
Takže do 60 let věku procento případů této poruchy nepřesahuje 1 a po 60 letech dosahuje výskyt onemocnění 5 %. Kromě toho stojí za zmínku, že mužská polovina populace trpí touto patologií častěji než ženská.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Příčiny parkinsonismus
Doposud se nepodařilo odhalit skutečnou příčinu svalové ztuhlosti, třesu končetin a zpomalených pohybů. Je však třeba identifikovat některé faktory, které přispívají k rozvoji parkinsonismu.
Příčiny parkinsonismu mohou být endo- a exogenní. Nejčastěji se patologie projevuje u příbuzných, protože má genetickou přenosovou cestu, kdy se mutovaný gen přenáší autozomálně dominantním způsobem.
Parkinsonismus vzniká v důsledku selhání metabolických procesů katecholaminů, které je vyvoláno traumatickými poraněními, různými intoxikacemi, infekčními onemocněními nebo aterosklerotickými cévními lézemi.
Důvodem může být předchozí infekční patologie nervového systému, jako je klíšťová encefalitida. Za zmínku stojí také poruchy mozkového oběhu, aterosklerózu mozkových cév, onemocnění cévního původu, novotvary nervové tkáně a mozku, stejně jako traumatické poranění mozku (TBI).
Parkinsonismus se může objevit v důsledku toxického poškození na pozadí dlouhodobého užívání fenothiazinových léků, jako je triftazin, aminazin. Dlouhodobá léčba methyldopou a některými léky narkotické skupiny má negativní vliv na nervový systém.
Intoxikace různého původu vyvolávají rozvoj této poruchy v důsledku poškození nervových tkání a narušení přenosu impulzů. Dlouhodobé vystavení oxidu uhelnatému nebo manganu také postupně ničí struktury nervové tkáně.
Patogeneze
Základem pro rozvoj parkinsonismu je pokles počtu nervových buněk substantia nigra, stejně jako výskyt tzv. Lewyho tělísek v nich. Patogeneze parkinsonismu je způsobena věkem podmíněnými změnami neuronů, dědičnými faktory a vlivem exogenních příčin.
Zhoršená motorická aktivita, třes a svalová ztuhlost se mohou objevit v důsledku selhání metabolických procesů katecholaminů v mozkové tkáni nebo dysfunkce enzymatických systémů, které tyto procesy ovlivňují.
Tremor se vyvíjí v důsledku nerovnováhy dopaminu a norepinefrinu. Normálně je tedy obsah dopaminu na určité úrovni, která umožňuje potlačit aktivitu acetylcholinu, který je aktivátorem excitačního procesu.
Pokud jsou tedy poškozeny struktury, jako je substantia nigra a globus pallidus, dochází ke snížení koncentrace dopaminu, což vede k selhání přenosu nervových signálů do předních rohů.
Patogeneze zajišťuje aktivní cirkulaci impulsů v motorických neuronech - gama a alfa s převahou druhého z nich, což následně přispívá k výskytu svalové ztuhlosti a třesu.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Formuláře
Je obvyklé rozlišovat mezi idiopatickou formou Parkinsonovy choroby a parkinsonistickým syndromem s různými příčinami vývoje a doprovázejícím mnoho degenerativních procesů v nervových buňkách a vláknech.
Parkinsonův syndrom
Významná část onemocnění nervového systému je doprovázena výskytem parkinsonského syndromu. Jedná se o jeden z několika klinických projevů této patologie.
Třesová obrna se vyznačuje hypo- a akinezí. V důsledku toho se pozoruje typické držení těla - hlava je sklopená, záda ohnutá, paže jsou v poloohnutém stavu v loktech a distálnějších kloubech. Za zmínku stojí i chudoba výrazů obličeje.
Parkinsonův syndrom způsobuje postupné zpomalování volních pohybů, chůze se stává „šouravou“ a při chůzi nedochází ke koordinované práci paží a nohou.
Řeč se stává velmi tichou, bez intonace a projevů emocí, s tendencí k odeznění na konci věty. Tremor je častou, ale ne povinnou součástí syndromu. Může se projevit třesem končetin, obličejových svalů, jazyka a dolní čelisti, jehož intenzita se v klidu zvyšuje.
Pohyby prstů jsou charakterizovány jako „počítání mincí“. Třes během spánku prakticky chybí, ale při vzrušení se výrazně zvyšuje. Parkinsonův syndrom je také charakterizován duševními poruchami v podobě ztráty iniciativy, zájmu, zúžení obzorů, zpomalení myšlení a určité jeho povrchnosti. Často se setkáváme s momenty nadměrné vzrušivosti.
Vegetativní poruchy se projevují jako seborrhea, mastná kůže a vlasy, zvýšené slinění, hyperhidróza a trofické změny v dolních končetinách.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ]
Parkinsonova choroba a parkinsonismus
Každý pohyb je způsoben signály z centrálního nervového systému, zejména mozku a míchy. Patologie, jako je Parkinsonova choroba, se projevuje postupnou ztrátou kontroly nad motorickou aktivitou.
Parkinsonova choroba a parkinsonismus jsou založeny na poškození struktur nervového systému, které se projevuje určitými klinickými projevy.
Parkinsonismus je progresivní patologie, která se projevuje rychlou únavou, inhibicí pohybu, třesem a zvýšeným svalovým tonem.
V závislosti na příčině výskytu může být tato porucha primární, kdy jsou neurony postiženy v důsledku změn souvisejících s věkem, sekundární - v důsledku vystavení škodlivému faktoru nebo jako komplikace souběžné patologie, stejně jako v důsledku genetických mutací genu.
Termín „parkinsonismus“ zahrnuje klinické příznaky, které jsou charakteristické pro Parkinsonovu chorobu, ale jsou jedním ze syndromů jiné patologie.
Nejčastěji lze první projevy zaznamenat po 60 letech, ale v případě juvenilní formy se klinické projevy mohou objevit před 40. rokem věku. V tomto případě je třeba zvážit Huntův parkinsonismus s pomalým průběhem.
Poškození nervového systému může mít různou závažnost symptomů, ale s postupující patologií a při absenci patogenetické terapie se intenzita zvyšuje natolik, že kvalita života výrazně trpí.
Závažné neurologické poruchy přispívají k rozvoji polykací dysfunkce, v důsledku čehož člověk rychle ztrácí na váze. Kromě toho se v důsledku minimální motorické aktivity a dlouhodobé imobilizace zvyšuje riziko respiračních poruch a proleženin. To se vysvětluje sníženým respiračním objemem a poruchami krevního oběhu.
Existuje určité rozdělení patologie na klinické formy parkinsonismu. Rozlišují se tedy rigidní-bradykinetické, třes-rigidní a třesové typy.
U rigidní-bradykinetické formy je pozorováno zvýšení svalového tonusu u plastické formy, které postupuje s inhibicí aktivních pohybů a končí úplnou imobilizací. Dále je třeba věnovat pozornost výskytu svalových kontraktur a typickému držení těla pacienta s napůl ohnutými pažemi, nohama, sníženou hlavou a ohnutými zády.
Tato forma je považována za nepříznivou a objevuje se v důsledku aterosklerotických změn a po encefalitidě.
Další formou je tremor-rigidní, charakterizovaná přítomností třesu v distálních končetinách. Kromě toho se objevuje ztuhlost při provádění volních motorických úkonů.
Další forma (tremor) je charakterizována konstantními nebo periodickými třesy střední a velké amplitudy, postihujícími jazyk, dolní čelist a výrazy obličeje.
Volní pohyby se provádějí v plném rozsahu a normální rychlostí. Tato forma se pozoruje u parkinsonismu po traumatu nebo encefalitidě.
Člověk částečně ztrácí kontrolu nad pohyby, svaly a tělem jako celkem. K tomu dochází v důsledku poškození substantia nigra, kde dochází ke spojení mezi oběma hemisférami a je zajištěna orientace v prostoru.
Cévní parkinsonismus
Vzácnou formou patologie je vaskulární parkinsonismus, jako sekundární léze mozkové tkáně. Příčinou onemocnění je ischemická nebo hemoragická geneze poruch spojení mezi bazálními ganglii, středním mozkem a čelními laloky.
Prevalence této poruchy nepřesahuje 15 % všech případů patologie. Nejčastější příčinou je arteriopatie způsobená hypertenzí.
Mezi léze mozkových cév malého kalibru může patřit hypertenzní, senilní mikroangiopatie, amyloidní angiopatie, vaskulitida a vaskulopatie (SLE, polyarteritis nodosa), stejně jako hereditární cévní léze.
Velké mozkové tepny mohou být postiženy aterosklerózou nebo meningovaskulární syfilisou. Kromě toho mohou mít na mozkové cévy negativní vliv také kardiogenní embolie, hypoxická encefalopatie, arteriovenózní malformace, koagulopatie a antifosfolipidový syndrom.
Vaskulární forma má určité zvláštnosti. Je charakterizována bilaterálními lézemi, symetrickými příznaky, absencí klidového třesu, neúčinností dopaminergních látek, výraznými klinickými projevy v axiálních partiích a nohou, časnými změnami chůze a absencí dyskineze při dlouhodobém užívání levodopy.
Mezi doprovodnými příznaky stojí za zmínku výskyt těžkého pseudobulbárního syndromu v raných stádiích, neurogenní poruchy močení, demence, cerebelární ataxie a fokálních symptomů.
Parkinsonismus vyvolaný léky
Příčinou polékového parkinsonismu jsou léky - neuroleptika a další látky schopné inhibovat dopaminové receptory (cinnarizin, metoklopramid) a sympatolytika (reserpin), která mohou vyčerpávat zásoby dopaminu v presynapsích.
Léková forma se vyznačuje rychlou progresí, užíváním určitého léku v anamnéze a bilaterálními klinickými příznaky, které jsou zaznamenány na symetrických oblastech těla.
Kromě toho se nepozoruje typický klidový tremor, ale je přítomen posturální tremor. Důležitým znakem je regrese klinických projevů po ukončení dalšího podávání léků.
Je však třeba si uvědomit, že proces snižování závažnosti symptomů může probíhat několik měsíců a v některých případech trvá roky.
Pokud projevy nejsou příliš intenzivní, patologie může postupně progredovat a ničit stále větší počet neuronů. V tomto případě mohou i po vysazení léku příznaky onemocnění přetrvávat.
Idiopatický parkinsonismus
Chronická destrukce dopaminových neuronů v chronickém průběhu může vyvolat rozvoj takové patologie, jako je primární nebo jinými slovy idiopatický parkinsonismus.
Patologie se pozoruje po 60 letech a vyžaduje neustálou lékařskou podporu, vzhledem k tomu, že je nevyléčitelná.
Typické příznaky této formy jsou považovány za asymetrii symptomů, kdy jsou klinické projevy pozorovány na jedné straně. Nástup projevů může být reprezentován mírným třesem prstů, mírně znatelnou inhibicí řečové funkce a absencí mimovolních pohybů při chůzi.
Idiopatická forma se také vyznačuje nedostatkem síly a energie, únavou, psychoemočními poruchami a nespavostí. Kromě toho dříve navyklé činnosti způsobují potíže s jejich prováděním.
Třes v rukou začíná prsty a může se přesouvat do dolních končetin. „Pohyby“ prstů připomínají kutálení něčeho a v nohou může třes postihovat pouze jednu končetinu.
Tremor se zvyšuje s narušením psychoemoční rovnováhy, kdy se objevuje pocit úzkosti a vzrušení. Naopak, během spánku je zaznamenán pokles závažnosti tremoru. Motorická aktivita významně netrpí, ale při jejím provádění přináší určité nepohodlí.
Sekundární parkinsonismus
V případech, kdy se parkinsonismus stává komplikací určité patologie, v procesu jejíž patogeneze jsou pozorovány metabolické poruchy a strukturální změny, je třeba mít podezření na sekundární formu.
Příčinou jeho vývoje mohou být cévní a infekční léze mozkové tkáně, traumatické poranění mozku, intoxikace způsobená dlouhodobým užíváním léků, hydrocefalus a také onkologické novotvary mozku.
Sekundární forma se vyskytuje mnohem méně často než Parkinsonova choroba a má určité charakteristické rysy. Patří mezi ně absence klidového třesu, nedostatečný účinek léku, jako je levodopa, rychlý nástup kognitivního poškození a přítomnost klinických symptomů pyramidálního a mozečkového původu.
Klinický obraz sekundárního parkinsonismu je určen příčinou jeho vývoje, což zhoršuje prognózu života. Kromě poškození nervových buněk černé hmoty je zaznamenána dysfunkce některých vazeb ve spojení kortikálních, subkortikálních a kmenových struktur, díky čemuž je zajištěna motorická aktivita.
Stojí za zmínku, že diagnostika vyžaduje pečlivé vyšetření a identifikaci skutečné příčiny onemocnění. Sekundární parkinsonismus tak může být důsledkem výskytu novotvaru v lebeční dutině, což zlepší stav pacienta po operaci.
Také v případě dlouhodobého užívání některých léků (neuroleptik) lze podezřívat postupný nástup této poruchy.
V procesu diagnózy je nutné mít na paměti, že parkinsonismus se může vyvinout po traumatu nebo encefalitidě v minulosti. V tomto ohledu vyžaduje patologie důkladný sběr anamnézy s přihlédnutím ke klinickým projevům a stavu pacienta.
Toxický parkinsonismus
Poškození neuronů v mozku může být důsledkem dlouhodobé intoxikace různými látkami, jako je oxid uhelnatý, rtuť, organofosfáty, methanol, olovo a mnoho dalších. Nejčastější intoxikace jsou způsobeny manganem, sirouhlíkem a herbicidy.
Toxický parkinsonismus se může vyvinout i po dlouhodobém užívání heroinu a extáze, které se používají k dosažení narkotického účinku. Dále je nutné vzít v úvahu, že poškození striata je pozorováno pod vlivem methylalkoholu a černá substance je ničena pod vlivem MPTP, hexanu a olova. Méně časté je poškození bledé bulby v důsledku oxidu uhelnatého, kyanidů nebo manganu.
V závislosti na umístění postižené oblasti mozku se vyvíjejí specifické klinické příznaky a pozoruje se odlišná reakce na levodopu.
Toxická forma může ustoupit nebo zůstat v jednom stádiu za předpokladu, že na ni již nepůsobí patologický faktor. Pod vlivem manganu, stejně jako po jeho vysazení, je však pozorována pomalá progrese parkinsonismu a zhoršení symptomů.
Juvenilní parkinsonismus
Samostatnou formou primárního parkinsonismu dědičné geneze je juvenilní forma. Nejpodrobněji byla studována až v posledních 10-15 letech.
Ženy trpí častěji. Charakteristické je, že patologie postihuje příbuzné v důsledku přenosu autozomálně dominantním typem. První klinické projevy lze pozorovat ve věku 15-35 let, ve vzácných případech trpí parkinsonismem děti mladšího věku.
Juvenilní parkinsonismus má řadu rysů, mezi nimiž je třeba zdůraznit absenci jiných duševních poruch i při dlouhém průběhu. Patologie se však vyznačuje výskytem zvýšeného šlachového reflexu v kombinaci s pyramidálními příznaky.
Nemoc může progredovat i několik desetiletí a za zmínku stojí i relativně příznivá prognóza.
Gen, jehož mutace způsobuje vývoj juvenilní formy, byl objeven v posledních letech 20. století. Tento gen kóduje protein parkin, který se nachází v cytosolu a Golgiho aparátu. U juvenilní formy patologie parkin chybí ve všech buněčných strukturách mozku.
Manganový parkinsonismus
„Manganismus“ je klinický syndrom charakterizovaný zvýšenou hladinou manganu. Poprvé se o něm diskutovalo v polovině 19. století, kdy se u horníků objevily poruchy chůze, problémy s řečí, zvýšené slinění a zhoršená mimika.
Manganový parkinsonismus je důsledkem dlouhodobého vdechování sloučenin manganu. Může se objevit u svářečů, výrobců oceli a baterií, výrobců baktericidních látek a výrobců benzinu.
Kromě toho stojí za zvážení, že intoxikace manganem se může zvýšit při dlouhodobé parenterální výživě, renální nebo jaterní insuficienci, stejně jako při pravidelných hemodialýzách.
Hlavními klinickými projevy patologie jsou pomalé pohyby, svalová ztuhlost, „kohoutí“ chůze, pády a poruchy řeči.
Během vyšetření magnetickou rezonancí je zaznamenána vizualizace akumulace manganu v oblasti bazálních uzlin. Manganový parkinsonismus není náchylný k terapeutickému účinku levodopy, proto se k léčbě používají chelatační činidla. Je třeba si uvědomit, že i po ukončení expozice manganu tělu může toto onemocnění pokračovat v progresi po dobu několika let.
Postencefalitický parkinsonismus
I mírná epidemická encefalitida může mít klinické projevy poruch CNS ve formě pomalu se zvyšujícího zpomalení pohybu, třesu a svalové ztuhlosti.
Postencefalitický parkinsonismus se může projevovat endokrinními, vaskulárními nebo psychogenními příznaky. Vyskytují se v akutním stádiu encefalitidy a dokonce i v komatózní formě. Kromě toho by se nemělo zapomínat, že encefalitida se projevuje chřipkovou formou, okuloletergickou, psychosenzorickou nebo hyperkinetickou formou, což v kombinaci s těmito příznaky významně snižuje šanci na uzdravení.
V postencefalitické formě se pozorují zvýšené šlachové reflexy a další příznaky pyramidální insuficience.
Je třeba poznamenat, že tato forma patologie je charakterizována okulogyrickými krizemi, kdy je pohled upřen vzhůru po dobu několika minut nebo hodin, přičemž hlava je zakloněna.
Kromě toho mohou být příznaky krize doprovázeny selháním konvergence a akomodace v důsledku progresivní supranukleární obrny.
Atypický parkinsonismus
Existuje atypický parkinsonismus, u kterého se objevují klinické příznaky, které nejsou vlastní jiným formám patologie. „Syndrom parkinsonismu plus“ je tedy založen na progresi supranukleární obrny.
V 80 % případů se projevuje jako symetrický syndrom této poruchy bez tremoru, extenze hlavy, diskrétních známek hypokinézy, svalové rigidity končetin a minimálního terapeutického účinku z užívání levodopy.
Atypická forma je navíc charakterizována vertikální paralýzou zornice s polohou „směrem dolů“, kdy mění svou polohu během pasivního pohybu hlavy (fenomén „očí panenky“).
Parkinsonismus se vyznačuje častými pády, pseudobulbárními poruchami s poruchou řeči a změnami zabarvení hlasu, zejména na začátku onemocnění.
S postupující supranukleární obrnou se pozoruje apraxie otevírání očí, změny v mimice ve formě zdviženého obočí, mírně otevřených úst a propadlých nasolabiálních rýh. Frontální demence se projevuje sníženou motivací, zhoršeným psychoemočním stavem s častými depresemi, sníženou pozorností a zejména pamětí.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Symptomatický parkinsonismus
Symptomatický parkinsonismus se může objevit v důsledku vystavení různým škodlivým faktorům. Patří mezi ně léky jako lithium, valproát sodný, léky snižující krevní tlak a potlačující dávivý reflex, fluoxetin a neuroleptika.
Klinický obraz parkinsonismu lze pozorovat, když na tělo působí toxické látky, například MPTP, methanol, mangan nebo oxid uhelnatý.
Symptomatická forma se pozoruje u endokrinní patologie, kdy hormony v krvi mění své kvalitativní a kvantitativní složení, a také u metabolických poruch. Může se jednat o kalcifikace bazálních uzlin nebo dysfunkci štítné žlázy.
Nemělo by se zapomínat na genetickou predispozici, kdy je zaznamenána mutace určitého genu, která způsobuje výskyt poruch a onemocnění. Do této skupiny patří Hallervordenův-Spatzův syndrom, Huntingtonova chorea a další.
Příčinou klinických příznaků mohou být předchozí infekční onemocnění, která mohou mít negativní dopad na nervový systém, například neurosyfilis, encefalitida nebo AIDS.
Diagnostika parkinsonismus
V každém případě rozvoje parkinsonismu je nutné zvolit individuální vyšetřovací program, díky kterému se identifikuje příčina a hlavní ložiska onemocnění.
Mozkomíšní mok při traumatickém parkinsonismu během spinální punkce vytéká v častých kapkách, což naznačuje zvýšený tlak. Jeho studium navíc odhaluje fyziologické složení buněk a proteinů.
Parkinsonismus se diagnostikuje laboratorními testy krve a dalších tekutin. Detekce karboxyhemoglobinu v krvi tedy naznačuje otravu oxidem uhelnatým. Pokud jsou stopy manganu zjištěny v moči, mozkomíšním moku nebo krvi, je třeba mít podezření na intoxikaci manganem.
Při provádění elektromyografie je pozorováno porušení elektrogeneze svalových struktur, které se projevuje zvýšením bioelektrické aktivity svalů v klidu a výskytem rytmických akumulací potenciálních nábojů.
Diagnostika využívá také elektroencefalografii, která odhaluje běžné, drobné poruchy bioelektrické aktivity mozku.
Samozřejmě by se nemělo zapomínat na objektivní vyšetření, kdy se určují hlavní symptomy a syndromy, stejně jako anamnestické znaky (průběh onemocnění, odborná praxe nebo přítomnost souběžné patologie).
Pro další vyšetření se používá ultrazvuk krčních a mozkových cév, rentgenové vyšetření krční páteře s funkčními testy, tomografie mozku, cév a páteře.
Kdo kontaktovat?
Léčba parkinsonismus
Pro dosažení požadovaného výsledku by měla být léčba parkinsonismu kombinovaná a dlouhodobá, aby se postupně snižovala závažnost symptomů a případně docházelo k regresi patologie.
Za tímto účelem je nutné do léčby zahrnout komplexní léky (antiparkinsonika), sedativa, fyzioterapeutické procedury, korekci duševního stavu a terapeutickou fyzioterapii s přihlédnutím k příčině, formě, stádiu této poruchy a věku, souběžné patologii pacienta.
Léčba je poměrně složitá, protože k poškození nervového systému dochází na úrovni substantia nigra, v důsledku čehož je snížení závažnosti klinických symptomů dlouhý proces.
Patogeneze rozvoje parkinsonismu je charakterizována patologickými morfologickými a biochemickými změnami, a proto je substituční terapie levodopou nezbytná k zabránění další progrese onemocnění. Je však třeba si uvědomit, že vedlejší účinky levodopy, stejně jako mnoha jiných léků, mohou stav pacienta zhoršit.
Neurolog léčící parkinsonismus musí mít rozsáhlé zkušenosti a dokonce i dovednosti pro správný výběr léků a dávkování, aby se předešlo nežádoucím účinkům a zhoršení celkového stavu. Kromě toho je nutné vypracovat léčebný plán a sledovat dynamiku onemocnění.
Léčba parkinsonismu léky
Mírné formy onemocnění zahrnují užívání léků, jako je amantadin (midantan) a parasympatolytika, která mají minimální vedlejší účinky.
Mezi nimi stojí za zmínku látky s centrálním mechanismem účinku, například cyklodon a narkopan, agonisté dopaminových receptorů (bromokriptin, lisurid), pyridoxin a amantadin.
V případě závažných klinických příznaků se léčba léky provádí levodopou v kombinaci s inhibitorem dekarboxylázy. Léčba by měla být zahájena minimálními dávkami a postupně se zvyšovat, dokud není dosaženo terapeutického účinku.
Levodopa má některé vedlejší účinky ve formě dystonických poruch a psychóz. Mechanismus účinku léku je založen na jeho dekarboxylaci na dopamin po vstupu do centrálního nervového systému. Vzniklý dopamin je tak využíván pro normální fungování bazálních ganglií.
Lék má vliv na akinezi (hlavně) a další symptomy. Kombinací s inhibitorem dekarboxylázy lze snížit dávku levodopy a tím snížit riziko nežádoucích účinků.
Kromě hlavního léku se používají anticholinergika, která jsou schopna blokovat cholinergní receptory a uvolňovat svaly, čímž snižují bradykinezi, a také léky podobné atropinu a léky typu fenothiazinu.
Léčba parkinsonismu léky různých farmakologických skupin je způsobena jejich nedostatečným terapeutickým účinkem, přítomností vedlejších účinků a závislostí na nich.
Léky na parkinsonismus
Léčebné taktiky pro parkinsonismus zahrnují návrat těla do normální polohy, držení těla, fyziologické flexe končetin a eliminaci klinických projevů patologického stavu.
Léky zahrnují léky různých farmakologických skupin. Díky jejich kombinovanému použití a terapeutickému účinku je ve většině případů možné zmírnit závažnost symptomů a zlepšit kvalitu života člověka.
Kromě léků je nutné používat fyzioterapeutické procedury, masáže a cvičební terapii, jejichž účinek bude zaměřen na obnovení normálního svalového tonusu a zajištění výkonu obvyklých pohybů.
Zvláštní složkou léčby je práce s psychoemočním stavem pacienta, protože intenzita symptomů do značné míry závisí na vnitřní psychické rovnováze. Závažnost třesu tedy do značné míry závisí na stavu nervového systému, což se projevuje zvýšeným třesem v okamžicích vzrušení, stresu, úzkosti nebo napětí.
Léčba parkinsonismu v rané fázi zahrnuje užívání pramipexolu (Mirapex), který se ukázal jako účinný s relativně malým počtem vedlejších účinků.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Léčba parkinsonismu tradiční medicínou
Tradiční metody léčby ne vždy poskytují požadovaný účinek, proto se vyplatí obrátit se na lidovou medicínu. Ta zvýší terapeutický účinek a sníží závažnost vedlejších účinků farmakologických léků.
Léčba tradiční medicínou zahrnuje použití infuzí a odvarů léčivých bylin, s jejichž pomocí se obnovuje plný krevní oběh v postižených oblastech mozku a snižuje se aktivita patologického procesu.
Třesová obrna se nejčastěji léčí pomocí rulíku. Pro přípravu léku rozemlejte kořen, zalijte bílým vínem a zahřívejte na ohni. Po 5-10 minutách varu na mírném ohni nechte vychladnout a užívejte 5 ml třikrát denně. Skladujte na tmavém a chladném místě.
Léčba parkinsonismu lidovou medicínou se provádí také pomocí blínu, havraního oka a šalvěje. V případě výrazného spastické syndromu, při kterém je narušena řečová funkce a objevují se křeče, je nutné použít tinkturu ze semen durmanu.
Za jednu z léčebných metod se považuje východní akupunktura, která se osvědčila při léčbě silného třesu končetin. Někdy se jehly nahrazují kousky pepřové náplasti a lepí se na speciální energetické oblasti končetin.
Kromě fyzických poruch pacienta trápí i psychické nepohodlí. V tomto ohledu je normalizace psychoemocionálního stavu jednou z klíčových oblastí léčby této poruchy.
K tomuto účelu se používají různé bylinné nálevy s kozlíkem lékařským, mátou, meduňkou a mateří dýní. Tímto způsobem se odstraňuje podrážděnost a snižuje se třes.
Novinky v léčbě parkinsonismu
Navzdory pokroku v medicíně nepřináší léčba parkinsonismu vždy dobré výsledky. Nejčastěji používaným lékem je levodopa, která pomáhá zvládat akinezi a celkovou ztuhlost. Méně účinná je ve vztahu ke svalové ztuhlosti a tremoru.
Stojí za zvážení, že lék je ve čtvrtině všech případů absolutně neúčinný a často způsobuje nežádoucí účinky. V tomto případě je racionální provést stereotaktickou operaci subkortikálních ganglií.
Během operace se provádí lokální destrukce ventrolaterálního jádra, globus pallidus a subtalamických struktur. V důsledku chirurgického zákroku je pozorován pozitivní efekt ve formě snížení svalového tonusu, hypokineze a snížení nebo úplné eliminace třesu.
Operace se provádí na straně, kde nejsou žádné klinické projevy. Pokud existují indikace, subkortikální struktury se ničí na obou stranách.
V posledních letech se v léčbě parkinsonismu objevilo něco nového. Provádí se tedy implantace embryonálních buněk z nadledvin do corpus striatum. Vzdálené klinické výsledky zatím nelze posoudit. Tento typ operace se provádí u choreoatetózy, torticollis a hemibalismu.
Cvičení pro parkinsonismus
Komplex léčby patologie by měl zahrnovat cvičení pro parkinsonismus, ale je třeba si uvědomit, že nebudou schopny poskytnout požadovaný výsledek v přítomnosti kontraktur, dystonie a snížené vytrvalosti. Cvičení pomáhají v počáteční fázi onemocnění a poskytují dobrý výsledek.
Provádějí se vleže, vsedě nebo ve stoje a procvičují všechny svalové skupiny. Cviky by měly poskytovat relaxaci ke snížení ztuhlosti, zahrnovat pomalé rytmické rotační pohyby, flexi a extenzi trupu, izometrická cvičení a protahování.

Kromě toho je nutné naučit správné sezení a kontrolu nad pohyby (pasivními i aktivními). Nezbytné jsou také cvičení na rovnováhu, koordinaci pohybů, ale i anaerobní cvičení pro aktivaci funkce srdce a cévního systému formou plavání nebo tréninkové chůze.
Nezapomeňte na obličejové svaly a naučte se před každou frází zhluboka nadechnout, včetně dechových cvičení. Zvláštní pozornost by měla být věnována tréninku na bicyklovém ergometru a cvičení pro funkční aktivitu (přenos těla z lehu do sedu).
 [ 48 ], [ 49 ], [ 50 ], [ 51 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ]
Masáž pro Parkinsonovu chorobu
Jednou z léčebných metod je masáž. Je velmi důležitá pro parkinsonismus, protože její terapeutické schopnosti jsou zaměřeny na obnovení schopnosti člověka normálně se pohybovat.
Masáž pomáhá zvýšit pohyblivost svalů a má skvělý vliv na centrální nervový systém. Doporučuje se provádět masáž každý den nebo obden, což v kombinaci s léky, fyzioterapeutickými procedurami a fyzickými cvičeními poskytuje dobrý účinek.
Pro splnění stanovených úkolů je nutné na začátku masáže použít hlazení. Může být přímé, kombinované, klikaté, krouživé nebo střídavé. To vám umožní uvolnit a připravit svaly na výraznější techniky. Poté se používají techniky hnětení, tření a perkusí, díky nimž se svaly tonizují, a také vibrace.
Masáž při parkinsonismu se provádí na límcové oblasti, zádech, zejména v paravertebrální zóně, a končetinách. Délka masáže je čtvrt hodiny. Počet procedur dosahuje 15-20, pokud se provádějí pravidelně.
Masáž je nejúčinnější v kombinaci se sirovodíkovými koupelemi, terapeutickým cvičením, koupelí v mořské vodě, induktoterapií a elektroforézou s léčivými přípravky.
Fyzioterapie pro parkinsonismus
Kromě hlavní farmakoterapie se u parkinsonismu používá cvičební terapie, která snižuje intenzitu klinických projevů patologie.
Účinnost terapeutického cvičení závisí na stupni a aktivitě onemocnění. Čím dříve se s používáním terapeutického cvičení začne, tím vyšší je pravděpodobnost dosažení maximálních výsledků.
Cvičení s terapií není schopno zcela zabránit progresi patologického procesu, ale s její pomocí je zaznamenáno zpomalení destrukce substantia nigra a zvýšení závažnosti symptomů.
Kromě toho se tělesná výchova používá k prevenci rozvoje postižení, poškození svalových a kostních struktur sekundární geneze v důsledku nedostatku plné fyzické aktivity pacienta, jakož i ke zlepšení celkového stavu osoby.
Při nepravidelném užívání terapeutické fyzioterapie se i při patogenetické farmakoterapii pozorují závažné kontraktury. V tomto případě může být nutná ortopedická korekce, aby se zabránilo progresi patologického procesu.
 [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 52 ], [ 53 ], [ 54 ], [ 55 ]
Výživa pro parkinsonismus
Komplexní přístup k léčbě parkinsonismu zahrnuje použití substituční farmakoterapie, fyzioterapie, cvičební terapie a masáží. Je však důležité si uvědomit, že hodně závisí také na výživě člověka.
Za tímto účelem musí pacienti s diagnózou Parkinsonovy choroby dodržovat určitý režim - dietu. Výživa tedy zahrnuje příjem nízkokalorických potravin, aby se zabránilo rozvoji aterosklerózy a dalšímu poškození mozkových cév.
Je nutné zvýšit konzumaci ovoce, zeleniny, rostlinného oleje, nízkotučných druhů masa a ryb, fermentovaných mléčných výrobků. Je přísně zakázáno pít alkoholické nápoje a kouřit, protože tyto zlozvyky mohou zhoršit průběh onemocnění. Dodržování tohoto typu diety navíc zajišťuje plný přísun vitamínů a minerálů důležitých pro životně důležité funkce těla. Zdravé stravování pomůže předejít zhoršení mnoha dalších doprovodných onemocnění.
Správnou výživou u Parkinsonovy choroby je možné snížit závažnost klinických příznaků onemocnění, zabránit exacerbaci a zlepšit kvalitu života.
Prevence
Za předpokladu hlavních faktorů výskytu parkinsonismu se můžete pokusit snížit riziko jeho vzniku dodržováním určitých doporučení. Bobule, jablka, pomeranče a také produkty obsahující flavonoidy tak snižují pravděpodobnost vzniku patologie.
Flavonoidy se nacházejí v rostlinách, ovoci (grapefruit), čokoládě a jsou známé jako vitamín P a citrin. Důležitou oblastí prevence je kontrola chronické patologie, infekčních onemocnění a intoxikace organismu.
Prevence parkinsonismu spočívá v dodržování určité diety, omezení konzumace tučných jídel, smažených jídel a mouky, sladkých výrobků. Zároveň se doporučuje konzumovat ovoce, zeleninu, mléčné výrobky, rostlinný olej a nízkotučné druhy masa a ryb.
Kromě toho je nutné normalizovat váš psychoemoční stav, vyhýbat se stresovým situacím a starostem. Tělesná výchova pomáhá při léčbě a prevenci mnoha nemocí, včetně prevence této poruchy.
Dostatečná fyzická aktivita pomáhá udržovat svaly v kondici a zabraňuje vzniku ztuhlosti. Vynikajícími možnostmi jsou každodenní chůze, plavání a ranní cvičení.
Výzkum navíc ukázal, že pravidelná duševní a fyzická aktivita aktivuje produkci dopaminu, který je pro prevenci nezbytný.
Předpověď
V závislosti na příčině vývoje patologie je obvyklé určit prognózu do budoucna. Ve většině případů onemocnění postupuje, a to i přes substituční terapii a použití různých léčebných metod.
V případě rozvoje patologie v důsledku intoxikace léky nebo otravy manganem a jinými látkami je prognóza parkinsonismu mnohem příznivější. Je to dáno možností regrese klinických symptomů po vysazení léku nebo ukončení expozice škodlivému faktoru.
V počáteční fázi vývoje umožňuje léčba dosáhnout dobrých výsledků, ale v závažnějších stádiích jsou terapeutické metody méně účinné. V konečném důsledku to po několika letech vede k invaliditě.
Nejdůležitější je včas odhalit onemocnění a zahájit patogenetickou léčbu. Díky moderním metodám lze parkinsonismus léčit konzervativně i chirurgicky, což zlepšuje kvalitu života pacienta.
Parkinsonismus je patologie nervového systému, při které dochází k ničení určitých struktur mozku a rozvíjí se typický klinický obraz. V závislosti na příčině onemocnění se první projevy mohou objevit kolem 20. roku života. Dodržováním doporučení pro prevenci se však můžete pokusit vyhnout se výskytu této poruchy a netrpět třesem končetin a svalovou ztuhlostí.

