Lékařský expert článku
Nové publikace
Aortokoronární bypass
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
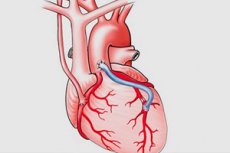
Aortokoronární bypass, bypass koronární tepny, srdeční bypass (CABG) je chirurgický zákrok, při kterém se zavádějí „shunty“ (bypassy) kolem zúžených nebo zablokovaných oblastí koronárních tepen za účelem obnovení normálního přívodu krve do srdce. Tento postup je pojmenován podle použití aorty a koronárních tepen jako shuntů.
Koronární bypass a stentování: jaký je mezi nimi rozdíl?
Koronární bypass a stentování jsou dva různé způsoby léčby ischemické choroby srdeční (ICHS), které se používají k obnovení normálního prokrvení srdečního svalu. Zde jsou hlavní rozdíly mezi těmito postupy:
Operace koronárního bypassu (aortokoronární bypass, CABG):
- Podstata zákroku: Během ACS chirurg vytvoří bypassy (shunty) kolem zúžených nebo zablokovaných oblastí koronárních tepen s využitím cév pacienta, nejčastěji vnitřní mamární tepny (mléčné tepny) nebo tepny dolních končetin (safény). Tyto zkraty vytvářejí bypassy, které obejdou oblasti tepen postižených aterosklerózou a zajistí normální krevní zásobení srdce.
- Invazivnost: ACS je invazivní chirurgický zákrok, který vyžaduje celkovou anestezii a řezy v hrudní stěně pro přístup k srdci a cévám.
- Indikace: AKS se obvykle zvažuje v případech silně zúžených nebo zablokovaných koronárních tepen, zejména pokud má pacient více postižených cév nebo pokud jsou jiné léčebné metody, jako je stentování, neúčinné.
Stentování (koronární stentování):
- Podstata zákroku: Při stentování, známém také jako koronární angioplastika se stentem, specialista zavede do zúženého segmentu koronární tepny pomocí tenkého katétru flexibilní síťovanou trubici (stent). Stent se poté nafoukne a rozšíří cévu, čímž umožní obnovení normálního průtoku krve do srdce.
- Invazivita: Stentování je méně invazivní zákrok než ACS. Obvykle se provádí malým řezem v tepně, obvykle v tříslech nebo zápěstí, a lze jej provést v místním znecitlivění.
- Indikace: Stentování se často používá k léčbě středně až středně zúžených koronárních tepen nebo jedné zúžené tepny. Může být také provedeno jako součást komplexní léčby více zúžených tepen.
V závislosti na charakteristikách a závažnosti CAB a také na celkovém stavu pacienta může lékař rozhodnout, která léčebná metoda je nejvhodnější. Někdy může v jednom případě použít kombinaci obou metod. Je důležité, aby rozhodnutí bylo učiněno po pečlivém vyšetření pacienta a s přihlédnutím k jeho individuálním rizikovým faktorům a zdravotnímu stavu.
Indikace postupu
Indikace pro aortokoronární bypass zahrnují:
- Těžká angina pectoris (stabilní nebo nestabilní angina): Pokud má pacient silnou bolest na hrudi způsobenou zúžením nebo zablokováním koronárních tepen, kterou nelze vyřešit léky ani jinými terapeutickými metodami, lze jako možnost léčby zvážit aortokoronární bypass.
- Akutní infarkt myokardu: V případech akutního infarktu myokardu, kdy část srdečního svalu dostává nedostatečné krevní zásobení v důsledku zablokované koronární tepny, může být aortokoronární bypass urgentním zákrokem k obnovení krevního zásobení.
- Příznaky anginy pectoris, které nereagují na léčbu: Pokud příznaky anginy pectoris (jako je bolest na hrudi) nelze léčit léky ani jinými metodami, může být zvážena operace.
- Vícečetná zúžení koronárních tepen: Pokud má pacient vícečetná zúžení koronárních tepen, může být doporučena operace aortokoronárního bypassu k obnovení normálního průtoku krve.
- Neúčinnost jiných léčebných postupů: Pokud jsou jiné léčebné postupy, jako je angioplastika (utěsnění cévy placebem) nebo stentování (zavedení stentu), neúčinné nebo nelze je použít, lze jako alternativu zvážit aortokoronární bypass.
- Stav vyžadující koronární bypass jako součást jiného chirurgického zákroku: Někdy může být aortokoronární bypass proveden jako součást jiného chirurgického zákroku, jako je náhrada srdeční chlopně nebo aneuryzma aorty, pokud je také nutné obnovit průtok krve do srdce.
Indikace k aortokoronárnímu bypassu by měla být vždy stanovena individuálně pro každého pacienta na základě jeho anamnézy a srdečního onemocnění. Rozhodnutí o provedení operace by měl učinit lékař specializující se na léčbu srdečních onemocnění.
Rizika operace koronárního bypassu
Koronární bypass (CABG) je chirurgický zákrok, který s sebou nese určitá rizika stejně jako jakýkoli jiný lékařský zákrok. Je však důležité si uvědomit, že rozhodnutí o podstoupení CABG je založeno na posouzení přínosů a rizik a ve většině případů může u pacientů trpících závažnou ischemickou chorobou srdeční tento zákrok významně zlepšit kvalitu a délku života. Zde jsou některá z rizik spojených s CABG:
- Obecná chirurgická rizika: Stejně jako u jakékoli operace existují rizika infekce, krvácení, alergických reakcí na anestezii atd.
- Riziko srdečních komplikací: Přestože se CABG provádí k léčbě srdečních problémů, samotná operace může nést riziko srdečních komplikací, jako je infarkt myokardu (infarkt myokardu), poruchy srdečního rytmu (arytmie) atd.
- Riziko mrtvice: CSH vás může vystavit riziku tvorby krevních sraženin a jejich migrace do mozku, což může způsobit mrtvici.
- Riziko poškození cév nebo orgánů: Při vytváření zkratů může dojít k poškození cév nebo okolních orgánů. Například vnitřní hrudní tepna může být poškozena při jejím odstranění za účelem použití jako zkrat.
- Riziko infekce: Jakýkoli chirurgický zákrok s sebou nese riziko infekce v místě řezu nebo uvnitř těla.
- Riziko alergických reakcí: U některých pacientů se mohou vyskytnout alergické reakce na léky nebo materiály použité během operace.
- Riziko psychického stresu: Samotný proces operace a rekonvalescence po operaci může u pacienta způsobit stres a úzkost.
Příprava
Příprava na aortokoronární bypass (ACB) je důležitým krokem před operací srdce, který zahrnuje několik kroků. Tyto kroky jsou navrženy tak, aby byla zajištěna bezpečnost pacienta a úspěch operace. Zde je obecný přehled přípravy na CABG:
- Konzultace a vyšetření: Prvním krokem je konzultace s kardiochirurgem a kardiologem. Lékaři vyhodnotí srdce a určí potřebu ACS. V tomto okamžiku mohou být provedeny i další testy, jako je elektrokardiografie (EKG), echokardiografie a koronarografie, aby se přesněji diagnostikoval stav srdečních cév.
- Laboratorní testy: Pacientovi mohou být provedeny laboratorní krevní testy včetně celkového krevního obrazu, biochemie a koagulogramu k posouzení celkového stavu těla a ke kontrole infekcí nebo poruch srážlivosti krve.
- Vysazení léků: Lékaři mohou před operací doporučit dočasné vysazení některých léků. Může se jednat o antikoagulancia, antiagregancia (jako je aspirin) a některé další léky. Je důležité dodržovat doporučení lékaře a neužívat žádné léky bez jeho souhlasu.
- Příprava na anestezii: V den operace budete připraveni na anestezii. To zahrnuje omezení příjmu jídla a tekutin před operací a projednání vaší anamnézy a zdravotního stavu s anesteziologem.
- Příprava na operační sál: Budete připraveni na operaci, včetně hygienických postupů a přípravy operačního sálu.
- Souhlas s operací: Před operací budete muset podepsat souhlas s ACS poté, co vám budou poskytnuty všechny potřebné informace o rizicích a přínosech operace.
- Morální podpora: Před operací je důležité podpořit emocionální pohodu pacienta. Rodina a blízcí příbuzní mohou hrát v podpoře pacienta důležitou roli.
- Organizace pooperační péče: Po ACS budete potřebovat rehabilitaci a pooperační péči. Připravte se na to tím, že si po propuštění z nemocnice zajistíte potřebnou podporu a péči.
Je důležité si uvědomit, že příprava na ACS může být individuální v závislosti na stavu pacienta a doporučeních lékaře. Vždy dodržujte pokyny zdravotnického personálu a proberte všechny své otázky a obavy se svým lékařem.
Jak dlouho trvá operace koronárního bypassu?
Délka trvání operace koronárního bypassu (CABG) se může lišit v závislosti na několika faktorech, včetně složitosti operace, počtu vytvořených zkratů a celkového stavu pacienta. V průměru může operace koronárního bypassu trvat 3 až 6 hodin.
Zde jsou některé faktory, které mohou ovlivnit délku operace CS:
- Složitost cévní anatomie: Pokud má pacient složitou anatomii koronárních tepen nebo je třeba vytvořit více bypassů, může operace trvat déle.
- Počet zkratů: Operace s jedním zkratem může být kratší než operace s více zkraty. Například operace bypassu více cév může trvat déle.
- Související zdravotní problémy: Pokud má pacient další zdravotní problémy, jako je cukrovka, hypertenze nebo onemocnění plic, může to ovlivnit délku operace.
- Zkušenosti chirurga: Zkušený chirurg s dlouholetými zkušenostmi s prováděním KPR může provést operaci efektivněji a rychleji.
- Stav pacienta: Pokud má pacient složitější zdravotní stav nebo trpí závažnými komplikacemi během operace, může to prodloužit dobu trvání zákroku.
- Technické vybavení a tým: Délku operace může ovlivnit i dostupnost moderního chirurgického vybavení a kvalifikovaného lékařského týmu.
Technika aortokoronární bypass
Zde jsou kroky a techniky pro provedení ACS:
Příprava pacienta:
- Pacient podstoupí předoperační vyšetření zahrnující fyzikální vyšetření, elektrokardiografii (EKG), koronární angiografii a laboratorní testy.
- Je rozhodnuto, které cévy budou použity jako zkraty (např. saféna z nohy nebo hrudní tepna z hrudníku).
Anestézie:
- Pacientovi je podána celková anestezie, aby se zajistilo, že během operace nebude v bezvědomí.
Přístup:
- Chirurg provede vertikální řez v hrudní stěně a odhalí hrudní kost (sternum).
- Hrudní kost se poté oddělí, aby se získal přístup k srdci a aortě.
Cévní extrakce:
- Chirurg vybere cévy, které budou použity jako zkraty (např. safénu nebo hrudní tepnu).
- Nádoby lze připravit, opracovat a ořezat na požadované rozměry.
Vytváření shuntů:
- Chirurg spojí vybrané cévy s aortou a koronárními tepnami pomocí jemných stehů nebo jiných spojovacích technik.
- Bypassy se vytvářejí pro průtok krve a obcházejí úzké nebo zablokované oblasti koronárních tepen.
Uzavření přístupu:
- Jakmile je operace dokončena, hrudní kost se uzavře a spojí kovovými dráty a řez v hrudní stěně se zašije a uzavře.
- Pacient může dostat stehy nebo lepidlo k uzavření řezu v kůži.
Obnovení:
- Pacient je převezen na jednotku pro zotavení, kde je jeho stav po operaci monitorován a léčen.
- Zdravotnický personál sleduje pacientovu srdeční činnost, dýchání a další důležité parametry.
Typy koronárního bypassu
Koronární bypass (CABG) lze provést různými metodami v závislosti na výběru cév použitých jako zkraty a počtu zkratů vytvořených k obnovení přívodu krve do srdce. Zde jsou některé z hlavních typů CABG:
- Aortokoronární bypass (ACB): Toto je nejběžnější typ bypassové operace. ACH využívá aortu a jednu nebo více dalších cév (nejčastěji vnitřní hrudní tepnu a/nebo safénu) jako zkraty k vytvoření bypassů kolem úzkých nebo zablokovaných koronárních tepen.
- Mamární koronární bypass (MCCB): Tento typ CABG využívá vnitřní hrudní tepnu (mléčnou tepnu, vnitřní hrudní tepnu) jako zkrat. Vnitřní hrudní tepna má dobrou pevnost a může dlouhodobě zásobovat myokard krví.
- Dvou- a třícévní bypass: V závislosti na počtu bypassů vytvořených během CSH se může jednat o dvoucévní (dvě tepny nebo jedna tepna a jedna žíla) nebo třícévní (tři tepny nebo dvě tepny a jedna žíla).
- CABG s využitím cév dolních končetin: V některých případech lze jako zkrat pro CABG použít safénu z nohy. To platí zejména v případech, kdy nejsou k dispozici žádné jiné vhodné cévy.
- Kombinovaný bypass: Někdy lze použít různé typy shuntů, včetně aortokoronárních, mamárně-koronárních a dolních končetinových cév, v závislosti na specifické anatomii pacienta a potřebě více bypassů.
Volba metody ploštičného karcinomu (SCC) závisí na lékařských indikacích, cévní anatomii pacienta a doporučeních chirurga. Každý typ CABG má své výhody a omezení a rozhodnutí o volbě konkrétní metody CABG je založeno na individuální situaci a potřebách pacienta.
Aortokoronární bypass (operace bypassu)
Jedná se o rozsáhlý chirurgický zákrok a má určité kontraindikace. Pacienti s určitými zdravotními problémy nebo rizikovými faktory nemusí být pro tuto operaci vhodní. Kontraindikace k podstoupení aortokoronárního bypassu mohou zahrnovat následující:
- Celkové zhoršení stavu pacienta: Pokud je pacient v kritickém stavu a není schopen tolerovat operaci, může být operace aortokoronárního bypassu odložena nebo se o ní vůbec nezvažuje.
- Příliš slabé srdce: Pokud je pacientovo srdce příliš slabé na to, aby vydrželo operaci, může to být kontraindikace.
- Závažné komorbidity: Některé závažné komorbidity, jako je závažné onemocnění plic nebo ledvin, mohou zvýšit riziko komplikací po operaci a mohou být kontraindikací.
- Nedostatečnost jiných orgánů: Nedostatečnost jiných orgánů, jako jsou játra nebo ledviny, může chirurgický zákrok učinit nežádoucím nebo nemožným.
- Aktivní zánět v hrudní dutině: Přítomnost aktivního zánětu v hrudní dutině může být kontraindikací k operaci.
- Tromboflebitida a vnější bércové vředy: Pokud má pacient tromboflebitidu nebo vnější bércové vředy, může být operace odložena, dokud se nevyřeší.
- Starší věk: Faktory související s věkem mohou zvýšit riziko komplikací po operaci a váš lékař může tento aspekt zvážit při rozhodování o provedení aortokoronárního bypassu.
- Odmítnutí operace pacientem: Pokud pacient odmítne operaci nebo s ní nesouhlasí, může to být také kontraindikace.
Zde jsou základní kroky prováděné během operace aortokoronárního bypassu:
- Příprava pacienta: Pacient je všeobecně připraven na operaci, včetně přípravy kůže a anestezie.
- Přístup k srdci: Chirurg provede malý řez na hrudníku (obvykle uprostřed nebo vlevo od hrudní kosti) a roztáhne hrudník, aby získal přístup k srdci a koronárním tepnám.
- Extrakce shuntu: Někdy se k vytvoření shuntů používají pacientovy vlastní cévy, jako jsou žíly na noze (nejčastěji hamstringová žíla), nebo umělé protézy. Tyto shunty se používají k obejití zúžených oblastí koronárních tepen.
- Propojení shuntů: Vytvořené shunty jsou propojeny s koronárními tepnami a aortou. To umožňuje průtok krve kolem zúžených oblastí tepen.
- Kontrola funkčnosti shuntů: Chirurg kontroluje, jak dobře krev cirkuluje novými cestami, a ujišťuje se, že jsou účinné.
- Uzavření hrudníku: Po dokončení operace se hrudník uzavře speciálními stehy nebo kovovými dráty.
- Rekonvalescence: Pacient je po operaci převezen na jednotku intenzivní péče k pozorování a rekonvalescenci.
- Rehabilitace: Po propuštění může být nutné podstoupit rehabilitační aktivity, včetně fyzioterapie a změn životního stylu, aby se urychlil proces zotavení.
Je důležité poznamenat, že rozhodnutí o podstoupení aortokoronárního bypassu by mělo být vždy individuální a mělo by jej učinit lékař s přihlédnutím k pacientově anamnéze, aktuálnímu stavu, rizikovým faktorům a přínosu operace.
Mamární koronární bypass (MCCB)
Jedná se o chirurgický zákrok, při kterém se vnitřní hrudní tepna (hrudní tepna, vnitřní hrudní tepna) používá jako zkrat (bypass) k obnovení přívodu krve do myokardu (srdečního svalu). Tento postup se používá k léčbě ischemické choroby srdeční (ICHS), včetně koronárních tepen se zúženými nebo zablokovanými oblastmi.
Zde jsou hlavní kroky a rysy mammamárního koronárního bypassu:
- Příprava pacienta: Pacient podstoupí předoperační vyšetření zahrnující fyzikální vyšetření, elektrokardiografii (EKG) a laboratorní testy. Je důležité zjistit celkový stav pacienta a rozhodnout, které cévy budou použity pro bypass.
- Výběr shuntu: Jako shunt se obvykle volí vnitřní hrudní tepna, protože má dobrou dlouhodobou trvanlivost a dlouhodobé výsledky. Mohou být použity i jiné cévy, jako například saféna z nohy.
- Přístup a příprava cév: Chirurg vytvoří přístup k vnitřní hrudní tepně a připraví ji k bypassové operaci.
- Vytvoření zkratu: Chirurg připojí vybranou tepnu (vnitřní hrudní tepnu) ke koronární tepně a vytvoří tak obtokovou cestu pro průtok krve kolem úzkých nebo zablokovaných oblastí koronárních tepen.
- Monitorování a kontrola výsledků: Chirurg a zdravotnický personál monitorují shunt a výsledky zákroku, včetně kontroly průtoku krve a perfuze srdečního svalu.
- Uzavření přístupu: Po dokončení operace chirurg uzavře přístup a řezy sešije.
- Rekonvalescence: Pacient je převezen na jednotku pro rekonvalescenci, kde je jeho stav po operaci monitorován a léčen.
Mamární koronární bypass poskytuje dobrou dlouhodobou vyhlídku na obnovení normálního krevního zásobení myokardu a může zmírnit příznaky ischemické choroby srdeční, jako je angina pectoris, a snížit riziko srdečních komplikací, jako je infarkt myokardu. Tento zákrok může být jedno- nebo vícečetný v závislosti na počtu bypassů, které je třeba vytvořit.
Kontraindikace k postupu
Aortokoronární bypass (operace bypassu) je závažný chirurgický zákrok a má určité kontraindikace. Pacienti s určitými zdravotními problémy nebo rizikovými faktory nemusí být pro tuto operaci vhodní. Kontraindikace k podstoupení operace aortokoronárního bypassu mohou zahrnovat následující:
- Celkové zhoršení stavu pacienta: Pokud je pacient v kritickém stavu a není schopen tolerovat operaci, může být operace aortokoronárního bypassu odložena nebo vůbec nezvažována.
- Příliš slabé srdce: Pokud je pacientovo srdce příliš slabé na to, aby vydrželo operaci, může to být kontraindikace.
- Závažné komorbidity: Některé závažné komorbidity, jako je závažné onemocnění plic nebo ledvin, mohou zvýšit riziko komplikací po operaci a mohou být kontraindikací.
- Nedostatečnost jiných orgánů: Nedostatečnost jiných orgánů, jako jsou játra nebo ledviny, může chirurgický zákrok učinit nežádoucím nebo nemožným.
- Aktivní zánět v hrudní dutině: Přítomnost aktivního zánětu v hrudní dutině může být kontraindikací k operaci.
- Tromboflebitida a vnější bércové vředy: Pokud má pacient tromboflebitidu nebo vnější bércové vředy, může být operace odložena, dokud se nevyřeší.
- Starší věk: Faktory související s věkem mohou zvýšit riziko komplikací po operaci a váš lékař může tento aspekt zvážit při rozhodování o provedení aortokoronárního bypassu.
- Odmítnutí operace pacientem: Pokud pacient odmítne operaci nebo s ní nesouhlasí, může to být také kontraindikace.
Důsledky po postupu
Po bypassu koronární tepny (nebo operaci aortokoronárního bypassu) se může vyskytnout řada následků a komplikací. Je důležité si uvědomit, že ne všichni pacienti tyto komplikace zažívají a mnoha z nich lze předcházet nebo je zvládat. Zde jsou některé z možných následků a komplikací:
Časné komplikace:
- Infekce: Mohou se vyvinout infekce v místě chirurgického zákroku nebo systémové infekce. Sterilita a antiseptická opatření hrají důležitou roli v prevenci infekcí.
- Krvácení: Bezprostředně po operaci se může objevit drobné krvácení v operační oblasti. Obvykle je zvládnutelné, ale ve vzácných případech může být nutná reoperace.
- Poškození sousedních orgánů: Během operace může dojít k poškození sousedních struktur, jako jsou plíce, pohrudnice nebo velké cévy. Tato poranění vyžadují okamžitý chirurgický zákrok.
Pozdní komplikace a následky:
- Hypertrofie jizev: V místě chirurgického zákroku se může vyvinout hypertrofie jizev, která může způsobovat bolest a nepohodlí.
- Postgastritický syndrom: U některých pacientů se po operaci může rozvinout postgastritický syndrom, včetně dyspepsie (bolest žaludku, pálení žáhy atd.).
- Cévní komplikace: Mohou se vyskytnout cévní komplikace, jako jsou krevní sraženiny v shuntech nebo restenóza (zúžení) anastomóz.
- Ischemická choroba srdeční: Ve vzácných případech se mohou objevit nové koronární problémy nebo zhoršení stávajících.
- Infekce nebo abscesy: Infekce v oblasti operace jsou možné, a to i ve vzdáleném období po operaci.
- Aneuryzma aorty: V některých případech se může aneuryzma aorty vyvinout v místě, kde byly odebrány cévy pro bypass.
- Psychologické důsledky: Někteří pacienti mohou po operaci pociťovat psychickou tíseň a depresi.
Riziko komplikací lze snížit, pokud pacient po operaci pečlivě dodržuje doporučení lékaře, včetně užívání léků, pravidelného lékařského sledování a změn životního stylu. Dodržování zdravého životního stylu, včetně vyvážené stravy, fyzické aktivity a odvykání kouření, také pomáhá snižovat riziko kardiovaskulárních komplikací.
Komplikace po postupu
Po aortokoronárním bypassu (ACB) se může vyskytnout řada komplikací. Níže je uveden seznam možných komplikací:
- Infekce: Po operaci se mohou objevit infekce ran nebo hrudníku. To může vyžadovat antibiotika a lékařský zásah.
- Krvácení: Krvácení z chirurgické rány nebo aneuryzmatu aorty může vyžadovat další chirurgickou korekci.
- Cévní komplikace: Patří sem arteriální křeče, trombóza nebo obstrukce zkratu. Tyto komplikace mohou ohrozit přívod krve do srdce a vyžadují korekci.
- Srdeční komplikace: Patří mezi ně infarkt myokardu, poruchy srdečního rytmu (arytmie), srdeční selhání nebo dekompenzace myokardu.
- Respirační komplikace: Mohou zahrnovat zápal plic (zánět plic) nebo zhoršenou respirační funkci. Fyzikální rehabilitace a dechová cvičení mohou pomoci těmto komplikacím předcházet.
- Poškození nervů: Operace může vzácně poškodit nervy, což může vést ke ztrátě citlivosti nebo poruchám pohybu.
- Problémy s hrudní kostí: V oblasti hrudní kosti se může objevit bolest nebo nepříjemné pocity, zejména při klasické sternotomii (řezání hrudní kosti). Tyto příznaky se obvykle časem zlepšují.
- SHALI syndrom: Pooperační kognitivní porucha (SHALI syndrom) se může projevit zhoršením paměti a kognitivních funkcí po operaci. Tento syndrom může být dočasný nebo dlouhodobý.
- Psychologické komplikace: Někteří pacienti mohou po operaci pociťovat stres, úzkost nebo depresi.
- Jizvy a kosmetické komplikace: Po ACS mohou zůstat jizvy, které mohou být nevzhledné nebo způsobovat nepohodlí.
- Alergické reakce: Mohou se vyskytnout alergické reakce na anestezii nebo léky.
- Další komplikace: Mohou zahrnovat problémy s ledvinami, problémy s játry, gastrointestinální problémy atd.
Je důležité si uvědomit, že ne všichni pacienti zaznamenají komplikace a mnohé z nich mohou být zvládnutelné nebo dočasné. Kvalitní lékařská péče a dodržování pokynů pro pooperační péči mohou pomoci snížit riziko komplikací a podpořit úspěšné zotavení z AKS.
Péče o proceduru
Péče po aortokoronárním bypassu (ACBG) hraje důležitou roli v úspěšné rehabilitaci pacienta. Zde je několik doporučení pro péči po AKS:
- Monitorování na jednotce intenzivní péče: Po operaci bude pacient převezen na specializované oddělení, kde jeho stav budou sledovat lékaři a zdravotnický personál. Odtud bude pacient, jakmile se jeho stav zlepší, převezen na běžné oddělení.
- Monitorování srdeční činnosti: Po AKS bude rutinně prováděno monitorování srdeční činnosti, včetně měření EKG a krevního tlaku, za účelem posouzení srdeční funkce.
- Péče o rány: Během hojení rány na hrudní stěně nebo noze (kde byly odstraněny zkratové cévy) je důležité udržovat postižené místo čisté a suché. V případě potřeby vám s péčí o ránu a obvazy může pomoci váš lékař nebo zdravotní sestra.
- Bolest a nepohodlí: Pacient může pociťovat bolest nebo nepohodlí v okolí hrudníku nebo nohy, kde byly cévy extrahovány. Lékař předepíše analgetika a bude sledovat úroveň bolesti, aby zajistil pacientovo pohodlí.
- Fyzická aktivita: Fyzická aktivita bude v prvním období po AKS omezena. Pacientovi se doporučuje dodržovat pokyny lékaře ohledně zvedání a pohybu, aby se zabránilo supinaci rány a zbytečnému zatěžování srdce.
- Dieta: Váš lékař vám může předepsat speciální dietu ke kontrole hladiny cholesterolu a udržení zdravé stravy po operaci.
- Léky: Pacientovi mohou být předepsány léky na úpravu krevního tlaku, snížení rizika trombózy a kontrolu cholesterolu a hladiny cukru v krvi. Je důležité užívat léky přesně podle pokynů lékaře.
- Rehabilitace: Po propuštění z nemocnice může pacient potřebovat rehabilitaci. Ta může zahrnovat fyzioterapii a konzultaci s kardiologem za účelem zlepšení fyzické aktivity a monitorování srdeční činnosti.
- Psychologická podpora:
- AKS může být emocionálně stresující. Pacienti mohou potřebovat psychologickou podporu a poradenství, aby se s úzkostí a stresem vyrovnali.
Rehabilitace po operaci koronárního bypassu
Rehabilitace po bypassu koronární arterie (CABG) je důležitá pro obnovení a udržení zdraví srdce. Tento proces poskytuje pacientovi fyzickou, psychologickou a sociální podporu. Zde jsou klíčové aspekty rehabilitace po CABG:
Fyzická aktivita:
- Postupné zvyšování fyzické aktivity pod dohledem specialisty. Začněte krátkými procházkami a postupně zvyšujte intenzitu a délku cvičení.
- Pro obnovení svalové síly a vytrvalosti může být předepsána fyzioterapie.
Životní styl:
- Pacientům se doporučuje přestat kouřit a omezit konzumaci alkoholu.
- Dodržování zdravé stravy s nízkým obsahem nasycených tuků, soli a cukru.
Psychologická podpora:
- Kardiooperace může být emocionálně náročná. Pacient může pociťovat stres a úzkost. Psychologická podpora a poradenství mohou pomoci zvládnout tyto emocionální aspekty a zlepšit psychickou pohodu.
Léky:
- Pokračování v užívání léků na předpis, jako jsou antitrombotika, antiagregační látky, beta-blokátory a další léky předepsané lékařem, ke sledování stavu srdce a snížení rizika komplikací.
Pravidelné návštěvy lékaře:
- Pacient by měl pravidelně navštěvovat kardiologa, aby sledoval zdraví srdce, kontroloval hladinu cholesterolu a cukru v krvi a hodnotil účinnost léčby.
Vyhýbání se stresu:
- Pacienti jsou povzbuzováni ke zvládání stresu a úzkosti, což má pozitivní vliv na zdraví srdce.
Dodržování dietních doporučení:
- Pacient by měl dodržovat dietní doporučení lékaře, aby si udržel zdravou stravu a kontroloval rizikové faktory srdečních onemocnění.
Měření krevního tlaku a pulsu: Pacientům se doporučuje pravidelně sledovat krevní tlak a puls a zaznamenávat výsledky pro účely sledování.
Podpora od rodiny a přátel: Podpora od rodiny a přátel hraje důležitou roli v rekonvalescenci po CABG. Rodina a přátelé vám mohou pomoci dodržovat doporučení vašeho lékaře a poskytovat vám podporu během rekonvalescence.
Rehabilitační plán po CABG bude vypracován individuálně pro každého pacienta s ohledem na jeho zdravotní stav a potřeby. Cílem rehabilitace je zlepšit kvalitu života a snížit riziko srdečních komplikací.
Výživa a dieta po operaci koronárního bypassu
Správná výživa po bypassu koronární tepny (nebo aortokoronárním bypassu, CABG) je nezbytná pro obnovení a udržení zdravého srdce. Zde jsou obecné pokyny pro výživu po tomto zákroku:
- Snižte příjem nasycených tuků: Omezte příjem nasycených tuků, které se nacházejí v tučném mase (hovězí, vepřové), plnotučných mléčných výrobcích a živočišných tucích. Nahraďte je polynenasycenými a mononenasycenými tuky, které se nacházejí v olivovém oleji, avokádu, ořeších a rybách.
- Zvyšte konzumaci ryb: Ryby, zejména tuňák, losos a sardinky, obsahují omega-3 mastné kyseliny, které jsou dobré pro srdce. Snažte se konzumovat ryby alespoň dvakrát týdně.
- Zvyšte konzumaci ovoce a zeleniny: Zelenina a ovoce jsou bohaté na antioxidanty, vitamíny a minerály, které podporují zdraví srdce. Obsahují také vlákninu, která pomáhá kontrolovat hladinu cholesterolu a cukru v krvi.
- Omezení soli: Snižte příjem soli, protože nadměrné množství soli může zvýšit krevní tlak. Vyhýbejte se slaným svačinám a omezte přidávání soli při vaření.
- Řízení sacharidů: Sledujte hladinu sacharidů ve vašem jídle, zejména jednoduchých sacharidů, jako je cukr a bílá mouka. Upřednostňujte komplexní sacharidy, jako jsou celozrnné výrobky, zelenina a luštěniny.
- Sledování hladiny cukru: Pokud máte cukrovku nebo k ní máte predispozici, sledujte si hladinu cukru v krvi a v případě potřeby podnikněte kroky k její kontrole.
- Mírná konzumace masa: Pokud konzumujete maso, dejte přednost libovému masu, jako je kuřecí a krůtí maso bez kůže. Omezte příjem červeného masa.
- Kontrola porcí: Udržujte porce v rozumné výši a vyhýbejte se přejídání. Pamatujte, že správná výživa není jen o tom, co jíte, ale také o tom, kolik toho jíte.
- Fyzická aktivita: Dodržujte doporučení svého lékaře ohledně fyzické aktivity a fyzické rehabilitace. Pravidelná mírná fyzická aktivita pomůže udržet vaše srdce zdravé.
- Pití: Pijte dostatek vody a vyhýbejte se nadměrné konzumaci alkoholu.
- Léky: Užívejte léky doporučené lékařem ke kontrole krevního tlaku, cholesterolu a dalších rizikových faktorů srdce.
- Pravidelná jídla: Rozdělte si stravu na několik malých jídel během dne.
Individuální dietní doporučení se mohou lišit v závislosti na vašem stavu a zdravotních potížích. Proto je důležité prodiskutovat výživu a dietu se svým lékařem nebo dietologem, aby se vytvořil nejlepší nutriční plán pro vaši rekonvalescenci po ACS.
Klinické směrnice
Po podstoupení AKS je důležité dodržovat určité klinické pokyny, aby se zajistilo úspěšné zotavení a předešlo komplikacím. Zde je několik obecných pokynů:
- Odpočinek: Po operaci zkříženého křížového kloubu (ACLT) budete potřebovat čas na zotavení. Po dobu, kterou určí váš chirurg a kardiolog, odpočívejte a vyhýbejte se fyzické aktivitě.
- Dodržování doporučení ohledně léků: Mohou vám být předepsány léky, které pomáhají předcházet tvorbě krevních sraženin, kontrolovat krevní tlak, snižovat hladinu cholesterolu a udržovat srdeční funkci. Je důležité dodržovat doporučení lékaře ohledně léků a nepřerušovat jejich užívání bez jeho souhlasu.
- Strava: Dodržujte zdravou stravu, která pomáhá kontrolovat cholesterol a krevní tlak. To obvykle zahrnuje omezení příjmu nasycených tuků, soli a přidaného cukru. Může vám být také doporučeno zvýšit příjem ovoce, zeleniny a zdravých bílkovin.
- Fyzická aktivita: Po ACS vám bude přidělen program fyzické rehabilitace. Dodržujte ho a pečlivě dodržujte doporučení svého lékaře ohledně fyzické aktivity.
- Péče o rány: Pokud jste utrpěli řeznou ránu na hrudi, sledujte ránu, dodržujte doporučení péče a v případě potřeby se obraťte na svého lékaře, pokud se objeví jakékoli známky infekce nebo komplikací.
- Sledujte své zdraví: Je důležité pravidelně sledovat své zdraví návštěvami lékaře na pravidelné prohlídky a dodržováním doporučení ohledně vyšetření a testů.
- Vyhýbejte se stresu: Stres může mít negativní vliv na srdce. Naučte se techniky zvládání stresu a v případě potřeby navštivte psychologa nebo psychiatra.
- Zdržte se kouření a vyhýbejte se alkoholu: Kouření a pití alkoholu může zvýšit riziko srdečních komplikací. Pokud kouříte, zvažte ukončení a vyhýbejte se alkoholu nebo pijte s mírou se souhlasem lékaře.
- Sledujte svou váhu: Udržujte si zdravou váhu správnou stravou a cvičením.
- Informujte svého lékaře: Pokud se u Vás objeví jakékoli nové příznaky nebo obavy, ihned o tom informujte svého lékaře.
Toto jsou obecné pokyny a vaše individuální doporučení se mohou lišit v závislosti na vašem stavu a anamnéze. Vždy proberte své otázky a obavy se svým lékařem a řiďte se jeho doporučeními pro co nejlepší zotavení po AKS.
Jak dlouho žijí lidé po operaci koronárního bypassu?
Očekávaná délka života po operaci aortokoronárního bypassu (bypass) závisí na mnoha faktorech, včetně předoperačního stavu pacienta, přítomnosti komorbidit, kvality zákroku, stejně jako pooperační léčby a dodržování doporučení týkajících se životního stylu. Obecně mnoho pacientů po operaci aortokoronárního bypassu zaznamená výrazné zlepšení svého zdravotního stavu a nadále vedou aktivní život.
Je důležité si uvědomit, že aortokoronární bypass není zárukou dlouhého života a délka života se může značně lišit v závislosti na individuální situaci. Následující faktory však mohou mít pozitivní vliv na prognózu po operaci:
- Včasná léčba: Čím dříve je aortokoronární bypass proveden po nástupu příznaků ischemické choroby srdeční, tím lepší je prognóza.
- Dodržování doporučení ohledně životního stylu: Pacienti, kteří po operaci aktivně sledují své zdraví, včetně správné výživy, fyzické aktivity a zvládání stresu, mohou zlepšit svou prognózu.
- Léčba komorbidit: Kontrola dalších zdravotních stavů, jako je cukrovka, vysoký krevní tlak a hyperlipidemie (vysoká hladina cholesterolu v krvi), může snížit riziko srdečních komplikací.
- Dodržování lékařských doporučení: Pokračování v užívání doporučených léků a pravidelné následné kontroly a screeningové návštěvy u lékaře mohou zlepšit vaši prognózu.
- Podpora a udržování psychické pohody: Emoční pohoda a podpora sociální sítě mohou mít také pozitivní vliv na zdraví srdce.
Prognóza po operaci aortokoronárního bypassu je individuální a nejlépe ji prodiskutovat s vaším praktickým lékařem, který může poskytnout přesnější a specifičtější prognózu s ohledem na anamnézu a stav pacienta.
Nemocenská dovolená po operaci koronárního bypassu
Po bypassu koronární tepny (CABG) pacient obvykle zůstává v nemocnici po určitou dobu na pozorování a rekonvalescenci. Délka pobytu v nemocnici se může lišit v závislosti na několika faktorech, včetně složitosti operace, stavu pacienta a pravidel konkrétní nemocnice. Zde jsou obecné pokyny pro pooperační období v nemocnici:
- Pooperační sledování: Po operaci zůstane pacient na jednotce intenzivní péče (v případě potřeby) nebo na jednotce pro zotavení. Zde bude zdravotnický personál pečlivě sledovat jeho stav, včetně srdeční činnosti, dýchání a dalších důležitých parametrů.
- Délka hospitalizace: Hospitalizace po CABG obvykle trvá 3 až 7 dní. Může se lišit v závislosti na stavu pacienta a dalších faktorech.
- Bolest a nepohodlí: Po operaci může pacient pociťovat bolest a nepohodlí kolem řezu na hrudní stěně nebo noze, v závislosti na tom, kde byly odstraněny cévy pro zkraty. Lékaři poskytnou analgetika k úlevě od bolesti.
- Fyzická aktivita: Pacient bude pod dohledem zdravotnického personálu postupně obnovovat fyzickou aktivitu. Je důležité dodržovat pokyny lékaře týkající se zvedání břemen, pohybu a fyzické aktivity.
- Dieta: Pacientovi bude předepsána speciální dieta zaměřená na udržení zdravého stravování a kontrolu hladiny cholesterolu a cukru v krvi.
- Léky: Pacientovi mohou být předepsány léky na regulaci krevního tlaku, snížení rizika trombózy, kontrolu cholesterolu a hladiny cukru v krvi a zmírnění zátěže srdce.
- Psychologická podpora: Po operaci mohou pacienti pociťovat emocionální stres a úzkost. Psychologická podpora a poradenství mohou být užitečné.
- Plán rekonvalescence: Po propuštění z nemocnice bude mít pacient plán rekonvalescence, který zahrnuje fyzioterapii a pravidelné následné návštěvy kardiologa.
Operace koronárního bypassu a invalidita
Proces stanovení invalidity po operaci koronárního bypassu (bypass) se může v jednotlivých zemích lišit a závisí na mnoha faktorech, včetně zdravotních stavů, stupně postižení a sociálních faktorů. Rozhodnutí o přiznání invalidity obvykle činí národní nebo regionální orgány odpovědné za sociální ochranu.
Je důležité si uvědomit, že ne všichni pacienti, kteří podstoupí operaci koronárního bypassu, se stanou invalidními. Mnoho pacientů se po operaci úspěšně zotaví a vrátí se k normálnímu životu a práci. V některých případech však, pokud má pacient závažné komplikace, neschopnost pracovat nebo závažná omezení fyzické aktivity, lze zvážit invaliditu.
Rozhodnutí o přiznání invalidity je obvykle založeno na následujících kritériích:
- Zdravotní stav: Lékaři po operaci vyhodnocují zdravotní stav pacienta a určují, zda má pacient omezení fyzické aktivity nebo výkonu.
- Funkční omezení: Posuzuje, které činnosti a aktivity pacient již není schopen vykonávat nebo je vykonává s omezeními.
- Doba trvání omezení: Rozhodnutí o udělení invalidity může být dočasné nebo trvalé v závislosti na tom, jak dlouho je pacient omezen ve své pracovní schopnosti.
- Sociální faktory: Zohledňují se faktory, jako je věk, pracovní status, sociální podpora a další, které mohou ovlivnit schopnost pacienta vrátit se do normálního života a práce.
Pokud máte otázky ohledně postižení po operaci koronárního bypassu, měli byste se obrátit na lékaře nebo sociální služby ve vaší zemi nebo regionu, abyste se dozvěděli o specifických požadavcích a postupech týkajících se postižení a podpory.
Život po bypassu koronární arterie
Život po koronárním bypassu (operaci bypassu) srdečních cév může být aktivní a naplňující a mnoho pacientů zaznamenává významné zlepšení svého zdraví a kvality života. Zde je to, co můžete po této operaci očekávat:
- Zmírnění symptomů: Hlavním cílem koronárního bypassu je obnovit normální krevní zásobení srdečního svalu. Mnoho pacientů uvádí po operaci významné snížení nebo vymizení symptomů anginy pectoris (bolesti na hrudi) a dušnosti.
- Obnovení fyzické aktivity: Po operaci je důležité postupně obnovovat fyzickou aktivitu pod vedením lékaře a fyzioterapeuta. Pacienti se obvykle mohou vrátit k denním aktivitám a mohou dokonce začít cvičit na posílení srdečního svalu.
- Dodržování doporučení ohledně životního stylu: Váš lékař vám může poskytnout doporučení ohledně změn životního stylu, včetně stravy, odvykání kouření a zvládání stresu. Dodržování těchto doporučení může pomoci snížit riziko dalších srdečních komplikací.
- Léčba léky: Mnoho pacientů dostává předepsané léky ke kontrole krevního tlaku, hladiny cholesterolu a dalších rizikových faktorů srdečních onemocnění. Dodržování lékové terapie je velmi důležité.
- Pravidelné návštěvy lékaře: Pravidelné následné návštěvy lékaře vám mohou pomoci sledovat zdraví vašeho srdce a v případě potřeby upravit léčbu.
- Příjem potravy: Doporučuje se zdravá strava bohatá na zeleninu, ovoce, celozrnné výrobky a libové bílkoviny. To pomáhá kontrolovat hmotnost, cholesterol a krevní tlak.
- Zvládání stresu: Pro udržení zdravého srdce může být užitečné praktikování relaxačních a stresových technik, jako je jóga nebo meditace.
- Dodržování doporučení ohledně léků: Je důležité užívat léky předepsané lékařem, a to i v případě, že příznaky anginy pectoris vymizely.
Operace koronárního bypassu vám může umožnit i nadále vést aktivní životní styl a užívat si života. Každý pacient je však jedinečný a výsledky se mohou lišit. Váš lékař vám bude schopen poskytnout konkrétnější doporučení a posoudit vaši individuální situaci.
Alkohol
Po bypassu koronární tepny (CABG) se doporučuje být velmi opatrný s konzumací alkoholu. Je důležité zvážit následující aspekty:
- Účinky na srdce: Alkohol může ovlivnit srdce a cévy. Užívání alkoholu může způsobit změny srdečního rytmu, zvýšený krevní tlak a další účinky, které mohou být nežádoucí pro osoby se srdečními problémy.
- Lékové interakce: Pokud vám po CABG jsou předepsány léky, alkohol s nimi může interagovat a zvyšovat nebo snižovat jejich účinky. Například alkohol může zvyšovat účinky antikoagulancií (léků, které snižují srážlivost krve), což může zvýšit riziko krvácení.
- Riziko závislosti na alkoholu: Užívání alkoholu může vést k rozvoji závislosti na alkoholu, což může mít negativní dopad na celkové zdraví a zdraví srdce.
- Strava a kontrola hmotnosti: Alkohol obsahuje kalorie a jeho užívání může ovlivnit hmotnost. Po sarkomanii Korsakova je důležité kontrolovat hmotnost a dodržovat zdravou stravu, přičemž konzumace alkoholu může dosažení tohoto cíle ztížit.
- Individuální reakce: Reakce na alkohol se může u jednotlivých osob značně lišit. Někteří lidé mohou alkohol hůře snášet, zejména po operaci, což může způsobit nežádoucí příznaky.
Rozhodnutí o konzumaci alkoholu po CABG by mělo být nakonec prodiskutováno s kardiologem nebo praktickým lékařem. Ten vás může před konzumací alkoholu varovat nebo vám poradit s přijatelnou dávkou. Pokud se rozhodnete konzumovat alkohol, je důležité tak činit s mírou a zvážit vaše individuální charakteristiky a reakce na něj.
Fyzická aktivita po bypassu koronární tepny
Mělo by být vybráno individuálně a pod dohledem lékaře. Hlavním cílem pooperačního cvičení je obnovit fyzickou aktivitu a posílit kardiovaskulární systém a zároveň minimalizovat riziko komplikací. Zde jsou doporučení, která by mohla být:
- Chůze: Začněte jednoduchou procházkou. Postupně prodlužujte délku a intenzitu procházek. Je důležité dodržovat pokyny svého lékaře ohledně toho, kolik cvičení si můžete dovolit.
- Fyzioterapie: Váš lékař může doporučit fyzioterapii nebo rehabilitaci vedenou odborníkem. Ta může zahrnovat specializovaná cvičení, která pomohou obnovit svalovou sílu a vytrvalost.
- Mírná aktivita: Jak se vaše fyzická kondice zlepšuje, můžete zařadit mírnější aktivity, jako je plavání, jízda na kole, lehké cvičení nebo jóga. Opět je důležité, abyste se o tom poradili se svým lékařem.
- Sledujte své pocity: Během fyzické aktivity sledujte, jak se cítíte. Pokud pocítíte silnou bolest na hrudi, dušnost, závratě nebo neobvyklé příznaky, přestaňte cvičit a okamžitě se poraďte s lékařem.
- Postupné zvyšování cvičení: Nespěchejte se zvyšováním intenzity cvičení. Postupné zvyšování fyzické aktivity pomůže vašemu srdci přizpůsobit se novým požadavkům.
- Pravidelnost: Snažte se dodržovat pravidelný režim fyzické aktivity. To je důležité pro udržení kondice a zdravého srdce.
- Poslouchejte svého lékaře: Dodržujte doporučení svého kardiologa nebo fyzioterapeuta ohledně fyzické aktivity a cvičení. Váš stav bude sledovat a v případě potřeby upravovat doporučení.
Je důležité si uvědomit, že každý případ je jiný a fyzická aktivita by měla být přizpůsobena vašemu zdravotnímu stavu a reakci na něj. Než po CABG začnete s jakýmkoli programem fyzické aktivity, poraďte se se svým lékařem nebo kardiologem, abyste vytvořili nejlepší plán rekonvalescence.
Sex po operaci koronárního bypassu.
Sexuální aktivita po koronárním bypassu (operaci bypassu) se obvykle obnoví, ale existují pokyny, které je třeba zvážit:
- Konzultace s lékařem: Před návratem k sexuální aktivitě je důležité probrat to s kardiologem nebo praktickým lékařem. Váš lékař bude schopen posoudit váš aktuální zdravotní stav, míru rizika a učinit doporučení.
- Doba rekonvalescence: Po operaci můžete potřebovat nějaký čas na rekonvalescenci. Lékaři obvykle doporučují vyhýbat se namáhavé fyzické námaze a sexuální aktivitě několik týdnů nebo měsíců po operaci. Tato doba se může lišit v závislosti na složitosti operace a vašem individuálním stavu.
- Naslouchejte svému tělu: Je důležité věnovat pozornost tomu, jak se během sexuální aktivity cítíte. Pokud pocítíte bolest na hrudi, dušnost, závratě nebo neobvyklé příznaky, okamžitě aktivitu ukončete a vyhledejte lékařskou pomoc.
- Uvolněte se a zvládejte stres: Sex by měl být příjemný a pohodlný. Zvládání stresu a relaxace vám mohou pomoci zlepšit váš zážitek.
- Léčba léky: Pokud vám po operaci jsou předepsány léky, pokračujte v jejich užívání podle doporučení lékaře. Veškeré otázky týkající se vlivu léků na sexuální funkce proberte se svým lékařem.
- Komunikace s partnerem: Je důležité probrat svá očekávání a obavy s partnerem. Otevřený dialog pomáhá budovat porozumění a podporu.
Sexuální aktivita může být po operaci bypassu koronární tepny bezpečná, ale vždy dodržujte doporučení svého lékaře a řiďte se tím, jak se cítíte. Dodržování zdravého životního stylu, správná léčba a pravidelné návštěvy lékaře také pomáhají zlepšit kvalitu vašeho života po operaci.
Alternativy k operaci koronárního bypassu
Koronární bypass (CABG) je účinná léčba ischemické choroby srdeční, ale existují alternativní přístupy, které lze zvážit v závislosti na specifických okolnostech a stavu pacienta. Zde je několik alternativních léčebných postupů pro ischemickou chorobu srdeční:
- Angioplastika a stentování: Tyto postupy, známé také jako koronární angioplastika a stentování, se používají k rozšíření a opravě zablokovaných nebo zúžených koronárních tepen. Během angioplastiky se tepna rozšíří nafukovacím balónkem a poté se do ní umístí stent (malá kovová trubice), aby céva zůstala otevřená.
- Laserová angioplastika: Tato metoda využívá laser k odstranění aterosklerotických plaků (usazenin) uvnitř koronárních tepen a obnovení průchodnosti cév.
- Transplantace buněk a genová terapie: Výzkum v oblasti transplantace buněk a genové terapie postupuje kupředu a v budoucnu by mohly být k dispozici některé nové techniky k léčbě ischemické choroby srdeční.
- Léčba: Léčba ischemické choroby srdeční zahrnuje lékovou terapii, která může zahrnovat antikoagulancia, antiagregační léky, beta-blokátory, inhibitory angiotenzin konvertujícího enzymu (ACEI), statiny a další léky. Tyto léky mohou pomoci zmírnit příznaky a riziko komplikací.
- Změny životního stylu: Základní změny životního stylu, jako je zdravé stravování, fyzická aktivita, odvykání kouření a kontrola hmotnosti, mohou významně zlepšit zdraví srdce a snížit riziko koronárních komplikací.
- Alternativní terapie: Někteří pacienti se obracejí na alternativní terapie, jako je akupunktura, jóga nebo bylinné přípravky. Účinnost těchto metod však může být subjektivní a měla by být projednána s lékařem.
Volba léčebné metody závisí na individuálních charakteristikách každého pacienta a povaze ischemické choroby srdeční. Rozhodnutí o zvolené metodě by měl učinit lékař po podrobném posouzení stavu pacienta a prodiskutování výhod a nevýhod jednotlivých alternativ.
Knihy a studie o koronárním bypassu
Knihy:
- „Kardiotorakální chirurgie“ (2018) – autorů: Joanna Chikwe, David Cooke a Aaron Weiss.
- „Kompletní průvodce srdeční CT“ (2013) – autor Suhny Abbara.
- „Ispráva srdeční choroby: Nové poznatky, nové přístupy“ (2012) - autor Wilbert S. Aronow.
Výzkum:
- „Pětileté výsledky po bypassu koronární arterie s pumpou a bez pumpy“ (2013) – autori Andre Lamy a kol. Studie porovnávající výsledky operace bypassu koronární arterie s použitím umělého oběhu (KPB) a bez něj.
- „Dlouhodobé výsledky bypassu koronární arterie mimo pumpu versus na pumpě“ (2018) - autori Andreas Kofler a kol. Studie o dlouhodobých výsledcích bypassu koronární arterie s a bez CPB.
- „Žebrové štěpy radiální tepny vs. safénní žíly při bypassu koronární tepny: Metaanalýza“ (2019) - Sankalp Sehgal a kol. Metaanalýza srovnání operace aortokoronárního bypassu s použitím radiální tepny vs. safénní žíly.
Použitá literatura
Borzov EA, Latypov RS, Vasiljev VP, Galjautdinov DM, Širjajev AA, Akčurin RS Koronární bypass s kardioplegií a na pracujícím srdci u pacientů s difuzní ischemickou chorobou srdeční. Kardiologický věstník. 2022;17(1):5-13.
Grinstein YI, Kosinova AA, Mongush TS, Goncharov MD Operace koronárního bypassu: výsledky a účinnost antiagregační terapie. Kreativní kardiologie. 2020

