Lékařský expert článku
Nové publikace
Fokální pneumonie u dětí
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Pneumonie je akutní infekční onemocnění. Projevuje se syndromem respirační tísně. Infiltrativní změny jsou viditelné při rentgenovém vyšetření. Fokální pneumonie je nejčastější u dětí a je charakterizována infekčním a zánětlivým postižením v omezené oblasti plicní tkáně.
Kód MKN-10
Pneumonie je klasifikována pod číslem J12-J18. Podle kódu MKN-10 existuje několik forem onemocnění. První z nich je komunitní. Vyskytuje se doma nebo 48 hodin po hospitalizaci. Její průběh je příznivý, fatální následky jsou extrémně vzácné.
Druhou formou podle klasifikace je nozokomiální pneumonie. Může se rozvinout 48 hodin po propuštění pacienta z nemocnice. Do této kategorie patří pacienti s ventilátorem spojeným zápalem plic. Patří sem i oběti zápalu plic, které jsou hospitalizovány v pečovatelských domech. Úmrtnost je v tomto případě vysoká.
Třetí formou je aspirační pneumonie. Vzniká, když pacient v bezvědomí spolkne velké množství orofaryngeálního obsahu. To je způsobeno poruchami polykání a oslabeným kašlem. Do této kategorie patří osoby s alkoholovou intoxikací, traumatickým poraněním mozku, epilepsií atd. Při aspiraci žaludečního obsahu nelze vyloučit chemické popálení.
Příčiny fokální pneumonie u dětí
Vývoj onemocnění je vyvolán pneumokoky a streptokoky, stejně jako viry, houbami a dokonce i fyzikálními a chemickými faktory. Hlavní příčiny fokální pneumonie u dětí pramení z dříve prodělaného onemocnění. To může být vyvoláno jak běžnou alergickou reakcí postihující plíce, tak i komplikovaným nachlazením.
Sliznice dýchacích cest dítěte je příliš citlivá. To je způsobeno velkým „obsahem“ velkého množství cév v ní. Proto patogenní flóra, která do ní proniká, způsobuje rychlý otok. Tím se narušuje ventilace plic. Pro řasinkový epitel je obtížné odstraňovat hlen z plic, což přispívá k vytvoření příznivého prostředí pro rozvoj mikroorganismů.
Fokální pneumonie se vyznačuje přítomností jediné léze. Její plocha je 1 cm, a to je pouze minimum. Problém často vzniká na pozadí chlamydií. Její hlavní a nejnebezpečnější komplikací je pneumonie. To vše naznačuje, že jakékoli onemocnění, včetně lézí dýchacích cest, musí být včas odstraněno.
Patogeneze
U fokální pneumonie je zánětlivý proces omezen na lalok nebo segment plic. Vzniklá ložiska se často mohou sloučit, čímž se situace zhoršuje. Při povrchové lokalizaci se do zánětlivého procesu postupně zapojuje pleura. Patogeneze fokální pneumonie není doprovázena okamžitou přecitlivělostí. Tato vlastnost neumožňuje okamžité vzplanutí zánětlivého procesu. Zde se vše děje postupně a spíše pomalu, než s porušením vaskulární propustnosti.
Eskudant při pneumonii obsahuje malé množství fibrinu. Nejčastěji je serózní nebo mukopurulentní. To neumožňuje vytvoření podmínek pro uvolňování červených krvinek. Fokální pneumonie má vždy charakter bronchopneumonie. Tento stav je charakterizován zánětlivým procesem s poškozením sliznice průdušek. V lumen dýchacích cest je tedy obsaženo významné množství eskudantu. Tento stav vyvolává poruchy bronchiální obstrukce.
Toto onemocnění má řadu charakteristických patogenetických rysů. Zánětlivý proces tedy postihuje malou oblast, v rámci jednoho laloku nebo segmentu. Pneumonie je charakterizována normergickou nebo hyperergickou reakcí těla. Eskudant je serózní nebo mukopurulentní. Léze se může šířit i do průdušek a způsobovat jejich obstrukci. Nemoc nemá jasná vývojová stádia.
Příznaky fokální pneumonie u dětí
Hlavními příznaky jsou katarální jevy. Tělo je ve stavu celkové intoxikace. U fokální pneumonie u dětí se vyskytují určité příznaky, včetně radiologických změn.
Syndrom celkové intoxikace se může vyskytnout i u řady dalších onemocnění. Je charakterizován známkami toxikózy. Chování dítěte se mění, může se objevit apatie nebo naopak zvýšená podrážděnost. Často se vyskytují těžké poruchy vědomí, snižuje se chuť k jídlu, objevuje se zvracení a tachykardie. V extrémně závažných případech se vyskytuje zvracení. Horečka přetrvává déle než 3 dny. Katarální syndrom se vyvíjí na pozadí akutní respirační infekce. V 50 % všech případů naznačuje přítomnost zápalu plic. Vše začíná kašlem, většinou vlhkým.
Poškození plic je typickým příznakem onemocnění. Dušnost se ne vždy projevuje, ale je přítomno sípání. Přítomnost hematologických posunů naznačuje přítomnost ložiskového poškození plic. Pro potvrzení diagnózy se provádějí rentgenová vyšetření. Pneumonie se vyznačuje přítomností homogenních stínů nebo nehomogenního ztmavnutí.
První známky
Přítomnost pneumonie můžete zjistit doma, bez lékařského vyšetření. Stav je tedy charakterizován nedostatkem vzduchu. Současně se začíná zvyšovat frekvence dýchání a kůže se zbarvuje do modra. Tento stav je prvním příznakem onemocnění, vyskytuje se na pozadí poškození alveol a hladkých svalů bronchiální stěny.
Dítě se stává podrážděným, neustále pláče. Tělesná teplota se pohybuje v rozmezí 38-40 stupňů. Přítomnost těchto příznaků vyžaduje okamžitou hospitalizaci. Dítě má snížené reflexy. Možné jsou změny v procesu trávení potravy a také úbytek hmotnosti. Dítě může odmítat jídlo, často zvrací. To naznačuje přítomnost patologických změn ve střevech, které mohou vyvolat respirační onemocnění.
Často se vyskytuje kardiovaskulární patologie. Může být doprovázena porušením krevního oběhu v plicním oběhu. Klinické příznaky se mohou zesílit. Přítomnost onemocnění lze zjistit cyanózou kůže a otokem končetin. Na tomto pozadí se vyvíjejí poruchy srdečního rytmu. Dítě může být nadměrně aktivní nebo naopak letargické. Dalšími příznaky onemocnění jsou odmítání jídla, střevní nevolnost a zvracení.
Důsledky
Fokální pneumonie může vést k závažným změnám v kardiovaskulárním systému. Často se pozoruje tachykardie, rozšíření perkusních hranic a dokonce i tlumený první srdeční zvuk na vrcholu. U některých pacientů se vyskytuje ztmavnutí střední nebo nízké intenzity. V tomto případě jsou jejich kontury narušeny. Tyto důsledky se vyskytují na pozadí infiltrace. Pokud jsou však postiženy acinu, pak ložiska zánětu nemusí být na rentgenovém snímku detekována.
Plicní stín se výrazně zvětšuje. V krvi oběti lze detekovat leukocytózu. Počet leukocytů může být nezměněn, dokonce i v normálním rozmezí, ale je zde výrazná leukopenie. Ukazatel ESR je zvýšený.
Dnes fokální pneumonie nepředstavuje zvláštní nebezpečí. Lze ji eliminovat pomocí moderní účinné antibiotické léčby. Antibakteriální terapie dává pozitivní výsledek a významně snižuje riziko vzniku následků.
Komplikace
Fokální pneumonie nemůže vést k rozvoji závažných komplikací. Dnes je dokonale léčitelná. Je tedy možné eliminovat nejen nepříjemné příznaky, ale i onemocnění jako celek. Moderní antibakteriální léky skutečně dělají zázraky.
Navzdory tak optimistické prognóze se nevyplatí zcela vyloučit možnost následků. Kardiovaskulární systém tak může trpět jako první. Může se vyvinout tachykardie. Může také trpět oběhový systém. Nejzajímavější je, že počet leukocytů zůstává v normálním rozmezí, ale stále se detekuje leukocytóza nebo leukopenie. Ukazatel ESR je zvýšený.
Pokud zahájíte včasnou léčbu, bude snadné se zbavit příznaků a snížit riziko dalších následků. Lokální pneumonie často nezpůsobuje smrtelné následky. Není třeba se tím obávat.
Diagnostika fokální pneumonie u dětí
Přítomnost onemocnění se pozná podle kašle a přítomnosti známek akutních respiračních infekcí; pneumonie se vyznačuje vysokou teplotou, která přetrvává déle než 3 dny. V tomto případě je nutné diferenciaci procesu. Při diagnostice fokální pneumonie musí lékař u dětí vyšetřit dolní cesty dýchací. Onemocnění se vyznačuje zkráceným perkusním zvukem, dýchacími potížemi a sípáním.
Ve druhé fázi je třeba odlišit pneumonii od bronchitidy. Je charakterizována zrychleným dýcháním, zejména v případech, kdy je léze rozsáhlá. Tento příznak je skutečně významný, pokud nejsou přítomny známky obstrukce. Během diagnostiky specialista zjistí zkrácení perkusního zvuku. Nad lézí lze zaznamenat drobné bublavé nebo krepitující sípání.
Při stanovení diagnózy se spoléhají na laboratorní údaje. Přítomnost leukocytózy může naznačovat fokální pneumonii. Tento stav je charakterizován určitou mírou leukocytů, která kolísá v rozmezí pod 10 x 109/l. Pokud jde o ESR, tento ukazatel se rovná 30 mm/h nebo jej výrazně překračuje. V některých případech je pro diagnózu předepsán C-reaktivní protein. Jeho hladina by měla být vyšší než 30 mg/l.
Testy
Při stanovení diagnózy lékaři věnují pozornost nejen externím údajům. Důležitou roli hrají laboratorní testy a biochemické ukazatele. Laboratorní krevní test se odebírá z prstu. Zvýšení leukocytů nebo lymfocytů je typické pro zánětlivý proces v těle. Zvláštní roli hraje ukazatel ESR, který by v normálním stavu neměl překročit normu.
Zvýšený počet leukocytů naznačuje přítomnost bakteriálního zánětu v těle. Při těžké intoxikaci se pozoruje nárůst tyčinkovitých forem. Lymfocyty jsou schopny produkovat protilátky, jejichž hlavním účelem je ničit viry.
Změny v těle lze zaznamenat pomocí indikátoru ESR. Určuje hladinu erytrocytárního sloupce na dně kapiláry. Ten se tvoří během hodiny v důsledku sedimentace. Normálně je rychlost 1-15 mm za hodinu. U pneumonie se indikátor může několikrát zvýšit a dosáhnout 50 mm/hod. ESR je hlavním markerem průběhu patologie.
Biochemické analýzy nám umožňují posoudit dopad patologického procesu na další orgány a systémy těla. Zvýšení hladiny kyseliny močové naznačuje problémy s ledvinami. Zvýšení jaterních enzymů naznačuje destrukci hepatocytů.
Instrumentální diagnostika
Provádění diagnostických opatření zahrnuje specifikaci povahy a specifičnosti patogenu, stejně jako závažnosti zánětlivého procesu. Instrumentální diagnostika s využitím speciálních technik pomáhá s tímto úkolem vyrovnat se.
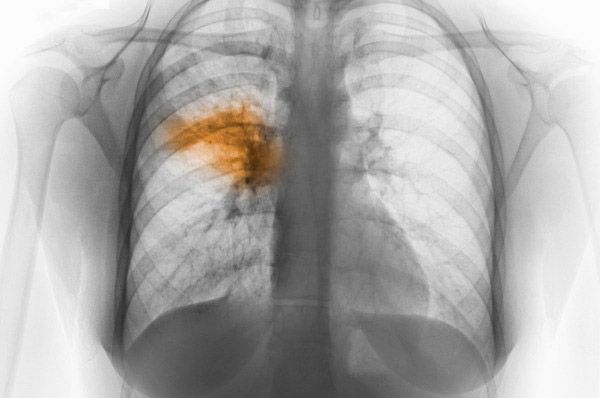
Nejdůležitější metodou je v tomto případě rentgenové vyšetření hrudních orgánů. V přítomnosti ložiskových lézí je na snímku jasně patrné ztmavnutí nebo stín. Neméně účinným způsobem diagnostiky onemocnění je počítačová tomografie. Díky ní je možné odhalit infiltraci plicní tkáně. Bronchografie umožňuje detekovat rozpadové dutiny. Často se uchyluje k pomoci radionuklidového vyšetření plicního průtoku krve.
Není možné stanovit diagnózu pouze na základě instrumentálních vyšetření. Pro úplný obraz je nutné získat výsledky laboratorních vyšetření. Lékař rozhodne, které instrumentální metody použije.
Diferenciální diagnostika
Prvním krokem je vyšetření pacienta. Pneumonie se vyznačuje vysokou teplotou do 38 stupňů, zimnicí a celkovou slabostí. V této fázi se používá diferenciální diagnostika, protože je nutné identifikovat změny v oběhovém systému. Krevní test umožňuje zaznamenat výraznou leukocytózu. Kromě krve se vyšetřuje i sputum, které pomůže určit původce onemocnění.
Jiné „suroviny“ se k vyšetření nepředkládají. Alespoň ve fázi detekce onemocnění to není nutné. Postupem času se k vyšetření odesílá moč. Vysoká hladina kyseliny v ní naznačuje šíření zánětlivého procesu. S největší pravděpodobností jsou postiženy ledviny. Diagnóza se stanoví na základě kombinovaných dat diferenciálních a instrumentálních vyšetření. To vám umožní zaznamenat všechny nuance a předepsat účinnou léčbu, která zabrání vzniku komplikací.
Léčba fokální pneumonie u dětí
V první řadě musí být dítě hospitalizováno, onemocnění nelze samovolně vyloučit. Po přesném stanovení diagnózy se zahájí erytropoetická terapie. V případě pochybností by se před zahájením fokální terapie u dítěte měl provést rentgenový snímek.
Dnes se toto onemocnění eliminuje pomocí antibiotik penicilinové řady. Spolu s nimi se často používají inhibitory enzymů. V tomto případě prokázaly svou účinnost léky jako Augmentin a Timentin.
Doma je třeba dítěti poskytnout běžnou péči. Kromě léků je třeba se správně stravovat a dodržovat pitný režim. Strava by se měla skládat z lehkých jídel a produktů. Přednost se dává hovězímu masu, zelenině, ovoci a libovému kuřecímu masu. Zvláštní roli hraje pitný režim. Horečka může vést k dehydrataci. Velké množství tekutin umožňuje odstraňovat hlen z těla. Děti by měly vypít 3 litry vody, přičemž by měly dávat přednost alkalické minerální vodě, ovocným šťávám a mléku.
Je nutné dodržovat klid na lůžku. Je důležité, aby ložní prádlo a spodní prádlo dítěte byly vždy čisté. Koneckonců, když má dítě horečku, hodně se potíme. Teplota v místnosti by neměla překročit 20 stupňů. Místnost by měla být větraná, ale zároveň by se neměl vytvářet průvan.
Kojenci by měli dostávat 150 ml tekutiny na kilogram hmotnosti denně. Pokud je dítě kojeno, matka by měla sledovat množství vypité tekutiny. V nemocničním prostředí se chybějící množství tekutiny podává intravenózně.
Léky
Léčba léky zahrnuje použití antibakteriální terapie. Antibiotika se předepisují ihned po stanovení diagnózy. Při provádění antibakteriální terapie je třeba zohlednit dobu působení léku v těle. Na začátku léčby se upřednostňují širokospektrální antibiotika. Nejčastěji se předepisují ampicilin, levomycetin a tetracyklin. Pokud byla pneumonie způsobena Pseudomonas aeruginosa, upřednostňují se Nizoral, Nystatin a Metronidazol.
- Ampicilin. Lék se užívá perorálně, bez ohledu na příjem potravy. Jednorázová dávka je 0,5 gramu. Maximální dávka by neměla překročit 3 gramy. Děti do 3 let by lék neměly užívat. Možné jsou alergické reakce, nevolnost, průjem a stomatitida.
- Levomycetin. Lék se užívá 30 minut před jídlem. Dávkování - 0,5 gramu, maximálně - 3 gramy. Lék by se neměl užívat v případě kožních onemocnění, stejně jako u novorozenců. Nežádoucí účinky: dyspeptické jevy, halucinace.
- Tetracyklin. Lék se užívá 4krát denně, jedna tableta najednou. Doporučuje se to udělat 30-60 minut před jídlem. Kontraindikace: děti do 8 let, přecitlivělost. Mohou se vyvinout alergické reakce.
- Nizoral. Lék se užívá jednou denně. Délka léčby závisí na stavu pacienta. Osobám s těžkou dysfunkcí jater a ledvin je jeho užívání zakázáno. Může vést k dyspeptickým příznakům.
- Nystatin. Lék se užívá bez ohledu na příjem potravy. Dávka se předepisuje individuálně, doba léčby nepřesahuje 10 dní. Lék nelze použít v případě přecitlivělosti. Negativní reakce těla ve formě alergií a dyspeptických jevů nejsou vyloučeny.
- Metronidazol. Lék lze užívat ve formě tablet i čípků. Denní dávka nepřesahuje 2 tablety denně. Čípky se zavádějí rektálně v noci po dobu 10 dnů. Lék nelze použít v případě přecitlivělosti. Může způsobit řadu nežádoucích účinků, včetně kovové chuti v ústech, nevolnosti a celkové malátnosti.
Mezi používaná širokospektrá antibiotika patří: Cefamandol, Mezlocilin a Tobromycin. Délka léčby by neměla překročit 15 dní.
- Cefamandol. Léčivo se podává intravenózně nebo intramuskulárně. Postačuje 50-100 mg na kilogram hmotnosti. Dávku volí ošetřující lékař. Léčivo nelze použít u novorozenců. Může se objevit nevolnost, zvracení a kožní vyrážka.
- Mezlocilin. Lék se předepisuje v dávce 75 mg na kilogram hmotnosti. Lék mohou užívat i novorozenci, ale se zvláštní opatrností. Riziko mají osoby se zvýšenou citlivostí na složky léků. Není vyloučen rozvoj dyspeptických jevů a alergií.
- Tobromycin. Před použitím je nutné provést test citlivosti. Dávka se předepisuje přísně individuálně. Důrazně se nedoporučuje lék užívat v případě přecitlivělosti. Může se objevit bolest hlavy, nevolnost, celková letargie.
To zdaleka nejsou všechny léky, které se používají při léčbě fokální pneumonie. Nejběžnější možnosti byly uvedeny výše. Jak provádět léčbu a pomoc, jaké léky se uchýlit, rozhodne ošetřující lékař.
Lidové prostředky
Tradiční medicína je známá velkým množstvím účinných receptů. Všechny vám umožňují odstranit nemoc, aniž byste poškodili tělo. Při používání tradiční medicíny je však třeba vzít v úvahu jednu skutečnost: nedoporučuje se ji používat bez vědomí lékaře. Léčivé byliny ne vždy dokážou pomoci tak dobře jako kvalitní antibiotikum.
Dítěti se doporučuje pít horký nálev z fialkové trávy. Doporučuje se užívat tinkturu z citronové trávy, 2krát denně, 30 kapek. Nejvhodnější doba pro to je ráno a odpoledne. Pomoci může i obyčejný olivový olej, hlavní je, aby měl pokojovou teplotu. Ovesné vločky s máslem a medem pomohou s nemocí, hlavní je, aby byly velmi tekuté.
Doporučuje se užívat odvar z listů aloe s medem 3krát denně. Příprava léku je snadná, stačí nakrájet list aloe a smíchat ho s 300 gramy medu. Vše se smíchá s půl sklenicí vody a vaří na mírném ohni 2 hodiny.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ]
Bylinná léčba
K přípravě účinných léků stačí jednoduše sehnat léčivé byliny. Tradiční metody léčby se používají již dlouho. Díky nim lze odstranit jakoukoli nemoc, ale před volbou bylinné léčby je vhodné se poradit s lékařem.
- Recept č. 1. Vezměte stejné díly plicníku, zeměžlučníku, šalvěje, pelyňku a jitrocele. Všechny ingredience rozemlejte a zalijte jedním a půl litrem vroucí vody. Nechte louhovat přes noc a ráno sceďte. Pijte 2–3krát denně až do úplného uzdravení.
- Recept č. 2. Vezměte stejné množství tymiánu, křídlatky, kopru, anýzu, kořene lékořice a borových pupenů. Všechny ingredience důkladně rozemlejte a zalijte půl litrem vroucí vody. Nechte louhovat přes noc a ráno sceďte. Užívejte 2–3krát denně až do úplného uzdravení.
- Recept č. 3. Vezměte březové listy nebo pupeny, třezalku tečkovanou, eukalyptus, provázek, mateří dýni a jetel lékařský. To vše zřeďte proskurníkem, omanem, bělohlavým a kořeny anděliky. Do celé kytice se přidají květy divizny. Všechny ingredience musí být namlety v mlýnku na kávu a zality půl litrem vroucí vody. Nálev se nechá přes noc louhovat, poté se namele a užívá až 3krát denně.
Homeopatie
Homeopatické léky se osvědčily již od starověku. Nemohou však pomoci každému. Faktem je, že jsou založeny na přírodních složkách. Je důležité, aby člověk neměl alergii na určité složky. Jinak homeopatie způsobí škodu.
Existují určité léky, které pomáhají v boji proti zánětlivým procesům v dýchacích cestách, včetně zápalu plic. Zlepšení po užívání těchto léků je pozorováno již druhý den. Pokud k tomu nedojde, je vhodné dát přednost jinému léku.
Arsenicum album. Tento lék má výrazný účinek při pravostranném zápalu plic. Antimonium tartaricum. Používá se při objevení hlenu a také při bublavém zvuku z hrudníku. Bryonia alba. Používá se při vysoké teplotě a také při bolestech na hrudi. Kali carbonicum. Používá se při exacerbaci, kdy se dítě velmi třese a má oteklá víčka. Lycopodium. Dobře pomáhá při pravostranném zápalu plic. Phosphorus. Používá se při tíze na hrudi, zejména když se bolest objeví, když dítě leží na levém boku. Pulsatilla. Pomáhá vyrovnat se se zánětlivým procesem a uklidňuje dítě. Síra se používá při pálení v plicích.
Samostatné užívání homeopatických léků se důrazně nedoporučuje. Mělo by se tak dít pouze pod vedením zkušeného specialisty v tomto oboru.
Chirurgická léčba
Chirurgický zákrok se používá extrémně zřídka. Je indikován u určitých kategorií obětí. Chirurgická léčba se proto široce používá pouze tehdy, pokud se objevily komplikace nebo existuje riziko jejich vzniku.
V některých případech konzervativní terapie ukazuje svou neúčinnost. K tomu dochází při dostatečném stupni aktivity. Tento jev je možný při prevalenci procesu a jeho trvání alespoň jeden rok. Léze může přesáhnout plíce, což vyžaduje chirurgickou korekci. Ve věku nad 7 let, stejně jako při rozvoji komplikací, je chirurgický zákrok jedinou šancí na překonání onemocnění.
Chirurgický zákrok má své kontraindikace. Nelze jej tedy použít v případě rozsáhlého bilaterálního procesu, který vznikl na pozadí geneticky podmíněných dědičných onemocnění. Mezi kontraindikace patří i systémová onemocnění.
Prevence
Mezi preventivní opatření patří otužování. Dítě by mělo být od útlého věku zvykáno na vzduchové koupele a mokré masáže. To pomůže posílit imunitní systém. Dítě tak bude mít zvýšenou schopnost odolávat bakteriím, virům a nachlazení. Proto je prevence od útlého věku velmi důležitá.
Ve většině případů se fokální pneumonie vyvíjí na pozadí chřipky. Proto je prvním preventivním opatřením včasné odstranění onemocnění. Nezanedbávejte metody pro posílení imunity dítěte.
Pokud dítě trpí vleklými onemocněními, je nutné předcházet vzniku otoků. Dítě by se mělo vleže častěji otáčet. Včasné odstranění kardiovaskulárních onemocnění pomůže předejít možným následkům. A konečně, dítě by se mělo naučit nevdechovat vzduch ústy. To by mělo být vyloučeno v zimě a na podzim. Dýchací cesty lze mírně zakrýt šátkem. Je vhodné pohybovat se pomalu, aby se nevyvolalo zrychlení dechového rytmu.
Předpověď
Pokud dítě včas dostalo antibakteriální terapii, bude další průběh onemocnění příznivý. Po propuštění by mělo být dítě registrováno v lékárně. Tím se zabrání vzniku relapsu. Po propuštění z nemocnice by dítě nemělo navštěvovat dětské ústavy. Jeho tělo je totiž oslabené a existuje riziko opětovné infekce. Pokud budete tato pravidla dodržovat, bude prognóza čistě pozitivní.
Rehabilitační období by se nemělo ignorovat. Je vhodné ho trávit na speciálních nemocničních odděleních nebo v sanatoriích. Užitečná budou denní dechová cvičení. Co se týče výživy, je důležité, aby byla racionální. Rehabilitace pomocí léků by měla být prováděna dle individuálních indikací.
Fyzioterapie se hojně využívá. Dítěti by měly být aplikovány hořčičné náplasti, aplikace ozokeritu na hrudník. Provádí se masáž hrudníku. Pokud budou všechna doporučení striktně dodržována, prognóza bude výhradně pozitivní.
 [ 30 ]
[ 30 ]
Использованная литература

