Lékařský expert článku
Nové publikace
Měkký vřed
Last reviewed: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
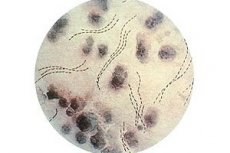
Venerologové se často potýkají s onemocněním, jako je měkký chancre, což je pohlavně přenosné vředové onemocnění genitálních orgánů. Bakterie - původce patologie - když se dostane do měkkých tkání, způsobuje vznik otevřené rány, která se nazývá měkký chancre.
Epidemiologie
Měkký chancre je endemický v mnoha afrických, asijských a latinskoamerických zemích. V Evropě a Spojených státech je toto onemocnění mnohem méně časté. Například asi před deseti lety američtí diagnostici zaznamenali u pacientů téměř 30 případů měkkého chancre. Před pěti lety jich bylo pouze patnáct.
Ročně se na světě objeví přibližně dvacet milionů případů infekcí genitálních vředů. První místo v tomto seznamu zaujímá syfilis, následovaný herpesvirem. Měkký chancre je ročně registrován u šesti milionů pacientů. Lví podíl připadá na obyvatele rozvojových zemí. U přibližně 10 % pacientů se měkký chancre vyskytuje v kombinaci s virem herpes simplex, syfilisem a HIV infekcí.
Mužská populace se častěji potýká s problémem měkkého šankru: podle statistik připadá na tři onemocnělé muže jedna nakažená žena. Průměrný věk pacientů s měkkým šankrem je třicet let.
Příčiny měkký vřed
Měkký šankr (také nazývaný chancroid) je způsoben bakterií Haemofilus ducreyi. Tento patogen byl poprvé popsán v roce 1887 a byl aktivně studován po dobu následujících pěti let. Jména vědců, kteří infekci zkoumali, se následně zapsala do jejího názvu – jinak se bacil nazývá Streptobacillus Ducrey-Unna-Petersen. [ 1 ]
Měkké šankrové patogeny mají v postižené oblasti charakteristickou polohu, uspořádané v řadách rovnoběžných vedle sebe. Odborníci hovoří o podobnosti těchto řad s „řetízky“ nebo „rybími smečkami“. Na samotných tyčinkách jsou zaoblené špičky, ve střední části je protažení. Průměrná délka bacilu je asi 1,8 µm, s tloušťkou 0,5 µm.
Měkký chancre se nejčastěji infikuje pohlavním stykem s nemocnou osobou: patogen vstupuje do tkáně mikropoškozením nebo se usazuje na sliznicích genitálií.
Bacil, původce měkkého šankru, dobře přežívá při nízkých teplotách a je odolný vůči chemikáliím. Při teplotách nad +40 °C však bacil umírá.
Měkkým šankrem se člověk nakazí především pohlavním stykem. Ve vzácných případech existují i jiné způsoby nákazy, například od zdravotnických pracovníků ošetřujících nemocné pacienty nebo během porodu (infekce se přenáší z matky na dítě). [ 2 ]
Rizikové faktory
Dalšími rizikovými faktory jsou:
- Nemravný životní styl, časté promiskuitní sexuální styky;
- Závislost na alkoholu a drogách;
- Homosexuální život;
- Nedostatek vzdělání, nedostatek znalostí o hygieně a adekvátní sexualitě.
Dalším faktorem, který může přispívat k rozvoji měkkého šankru, je obřízka mužů v rozvojových zemích, ačkoli nejsou k dispozici žádné jasné a podložené informace.
Patogeneze
Hlavní cesta přenosu patogenu měkkého šankru je považována za sexuální. Nakazit se je možné bez ohledu na typ pohlavního styku: bacil se může šířit z člověka na člověka během genitálního, análního a orálního kontaktu.
Jiné cesty přenosu jsou méně časté, např. během lékařské manipulace atd.
Patogen měkkého šankru se dostává do podkožního prostoru epiteliálními otvory - např. drobnými škrábanci, mikropoškozeními, traumaty kůže, ke kterým může dojít během stejného pohlavního kontaktu. Po překročení kožní bariéry vytváří bacil měkkého šankru v inokulované oblasti velké množství zánětlivých struktur: tvoří se také makrofágy, dendritické buňky a polymorfní neutrofily. Současně je stimulována produkce interleukinů 6 a 8 z epidermálních a dermálních buněk. V důsledku těchto aktivních procesů se tvoří fokální absces - druh intradermální pustuly. Zánětlivá reakce způsobuje tvorbu tekutiny uvnitř vředové dutiny. V této tekutině jsou ve velkém množství přítomny patogeny měkkého šankru, takže je obzvláště nebezpečný pro zdravého člověka, protože může způsobit onemocnění nejen během pohlavního styku, ale i při kontaktu "kůže na kůži".
Vznik ulcerózních defektů typických pro měkký šankr je způsoben transmurálním toxinem, který vyvolává apoptózu a nekrózu myeloidních buněk, epiteliálních buněk, primárních fibroblastů a keratinocytů. Symptomatologie měkkého šankru se zhoršuje díky specifickým vlastnostem bacilu: dokáže se vyhnout fagocytóze, což s sebou nese pomalé hojení ulcerózních defektů. [ 3 ]
- Inkubační doba měkkého chancre
Většina známých pohlavně přenosných patologií má svou vlastní inkubační dobu a měkký šankr není výjimkou. K projevu streptobacilu potřebuje tři až deset dní (u mužů se symptomatologie zpravidla projevuje dříve a u žen později). Ve velmi vzácných případech se tato doba prodlužuje na jeden měsíc, ale může být také zkrácena na 1-2 dny.
- Riziko infekce pohlavním stykem s měkkými šankremi
Riziko infekce po pohlavním styku s nemocným partnerem se odhaduje na přibližně 50 %, což závisí na stádiu onemocnění, imunitním stavu a mnoha dalších důvodech.
Symptomy měkký vřed
Je možné snadno a cenově dostupné popsat, jak vypadá měkký šankr. První příznaky se začínají objevovat téměř okamžitě po inkubační době, kdy se infekční agens začíná intenzivně množit. V postižené oblasti se objeví malá krvavá bublina, jasně ohraničená, hustá. Po několika dnech se bublina otevře a vytvoří se vřed, ze kterého může vytékat malé množství hnisavého výtoku. Vřed se obvykle vyznačuje nepravidelnou konfigurací, má průměr asi 10-30 mm. Postupně, jak se bolestivý proces zhoršuje, se tyto rozměry zvětšují, a to nejen do šířky, ale i do hloubky.
V symptomatologii onemocnění existují určité rozdíly v závislosti na pohlaví pacienta. Měkký chancre u mužů se tvoří ve formě malé načervenalé boule v oblasti genitálií. Po chvíli se na místě boule otevře rána - tento proces probíhá poměrně rychle, během několika dnů. Vřed se může objevit na jakékoli části genitálií a dokonce i v šourku.
Měkký šankr u žen má častěji více projevů: v oblasti stydkých pysků nebo v prostoru mezi nimi, v blízkosti konečníku nebo na horní části stehen se objevuje několik načervenalých pupínků. Jak se pupínky mění na vředy, dochází k nepříjemnému pálení při vylučování moči nebo stolice.
Příznaky charakteristické pro pacienty žen i mužů:
- Ulcerózní defekt má průměrnou velikost 10-30 mm, ale v zanedbaných situacích může dosáhnout 50 mm;
- Vřed je při palpaci měkký, okraje jsou žlutošedé;
- Při lehkém stisknutí jsou viditelné malé kapky krve;
- Bolest během pohlavního styku;
- V každém druhém případě měkkého chancre je zaznamenán otok oblasti třísel;
- Dochází k viditelnému zvětšení lymfatických uzlin, což je patrné zejména v pokročilých případech onemocnění.
Při diagnostice je třeba vzít v úvahu, že najednou může existovat několik pohlavně přenosných infekcí. Například měkký chancre je poměrně často detekován u syfilisu a HIV infekce. V těchto situacích je symptomatologie vždy rozsáhlejší a vyžaduje povinnou laboratorní diferenciální diagnostiku.
Měkký šankr se nejčastěji vyskytuje na těchto místech na těle:
- Předkožka;
- Koronární drážka;
- Uzdička penisu;
- Z močových hub;
- Navikulární jamka;
- Pysky pysků.
Jiné typy lokalizace, které lze nazvat atypickými, nejsou vyloučeny. Vše záleží na tom, kam infekce pronikla. Někdy se tedy vyskytují vředy a praskliny v oblasti konečníku. U některých pacientů je diagnostikován měkký chancre na rtu, v ústní dutině (například pokud k infekci došlo po orálním pohlavním styku). U zdravotnických pracovníků, kteří prováděli zákroky u pacientů s měkkým chancrem, se ulcerózní defekty objevily v oblasti rukou a prstů horních končetin. [ 4 ]
Etapy
Prostřednictvím klinických pozorování odborníci identifikovali několik fází vývoje měkkého chancre:
- Inkubační fáze (v průměru trvá 3–10 dní, ale mohou existovat výjimky).
- Erytematózně-papulární stadium je počáteční fází měkkého chancre, která se projevuje tvorbou erytému - skvrny, která se asi za den změní v nodulární formaci.
- Stádium pustuly je období, během kterého se uzlík změní v puchýř, který se otevírá během 1-2 dnů.
- Vředové stádium - po otevření puchýře se vytvoří ulcerózní defekt, který existuje několik týdnů.
- Fáze hojení a tvorby jizev - trvá několik týdnů, dokud se na místě poškozené tkáně nevytvoří jizva.
Formuláře
Podle etiologie, lokalizace a dalších znaků se měkký chancre dělí na několik variant: [ 5 ]
- Difteroidní typ se vyznačuje přítomností šedavě zeleného plaku na ulcerózní bázi, což se vysvětluje smícháním infekčních agens. Tento typ měkkého chancre se vyznačuje prodlouženým průběhem.
- Gangrenózní typ je způsoben přítomností anaerobní flóry, přičemž chorobný proces se šíří do hlubokých tkání, což často způsobuje septické komplikace.
- Trychtýřovitý typ má vzhled útvaru s přítomností hnisavého ranného jádra. Nejčastěji je tato varianta lokalizována v oblasti sulku penisové hlavy. Vzhledově má mnoho společného se syfilitickým tvrdým chancre, proto je nutné provést pečlivou diferenciální diagnostiku.
- Folikulární typ se vyvíjí, když infekce pronikne do systému mazových žláz. Vzniká mnohočetné malé vředy o průměru až 2-3 mm. Patologie se častěji vyskytuje na malých stydkých pyscích a v oblasti hlavy penisu.
- Smíšený typ je výsledkem kombinace syfilitické infekce a původce měkkého chancre. Klinický obraz onemocnění je charakteristický pro dvě patologie najednou: nejprve se tvoří příznaky měkkého chancre a poté tvrdého. Na bázi ulcerózního defektu se tvoří ztluštění, které postihuje blízké lymfatické cévy.
- Serpinginóza je obzvláště dlouhodobá a obtížně léčitelná.
- Fagedenický typ se vyznačuje hlubokým pronikáním infekce, které může být způsobeno použitím kauterizace nebo jinými problémy v těle - zejména tuberkulózou nebo závislostí na alkoholu.
Komplikace a důsledky
Specialisté identifikují řadu komplikací, které se mohou u pacientů s měkkým chancre vyvinout:
- Lymfangiitida - lymfovaskulární zánět vyvolaný měkkým chancre, když patologie proniká do tkání;
- Lymfadenitida je zánětlivý proces v lymfatických uzlinách;
- Fimóza je „mužská“ komplikace charakterizovaná deformací a zúžením předkožky, což způsobuje problémy s odhalením hlavice penisu;
- Parafimóza - zase komplikace fimózy, při které je hlava penisu sevřena prstencem předkožky;
- Měkká chancre gangréna - proces nekrózy a odmítnutí měkkých tkání, který může být navíc komplikován sepsí a trombózou;
- Serpingióza chancroid - postupné zvětšování velikosti měkkého chancre s tvorbou jizvové tkáně v jeho centrální části;
- Fagedenický chancroid je komplikací gangrenózního měkkého chancre, při kterém se tvoří strup a v podkladových tkáních se rozvíjí hnisavý zánět.
Je důležité si uvědomit, že nezávislé pokusy o diagnostiku a léčbu měkkého šankru, chancroidu, jsou extrémně nežádoucí a mohou vést k vážným a dokonce i akutním negativním důsledkům. Proto byste neměli riskovat a je lepší okamžitě – a co nejdříve – vyhledat lékařskou pomoc od odborníka.
Diagnostika měkký vřed
Diagnostické postupy pro měkký chancre se provádějí ve fázích:
- Sběr anamnestických údajů (rychlost vývoje onemocnění, první příznaky, zvláštnosti sexuálního života atd.).
- Vyšetření kůže, genitálií pacienta.
- Laboratorní vyšetření: perorální antikoagulační cysty (v měkkém šankru je zjištěna zvýšená hladina imunocytů, zrychlený COE), biochemie (zánětlivý protein), stěr na mikroflóru, provedení výsevu a sérologických reakcí.
Výtěr na flóru se odebírá přímo z postižené oblasti, kterou může být ulcerózní nebo erozivní defekt, papule atd. Materiál se nanese na skleněnou desku a podrobí se vyšetření mikroskopem. V některých případech je pro lepší identifikaci infekce nutné předběžné barvení preparátu.
Výsev je nezbytný pro konečnou diagnózu, zejména pokud o ní existují pochybnosti, a také pro stanovení citlivosti na antibiotickou terapii. Z infekčního ložiska se odebere část patologického výtoku, který se aplikuje na živné médium umístěné ve speciální laboratorní plotně. Takové médium poskytuje nejoptimálnější podmínky pro vývoj patogenu, takže na něm začnou růst bakteriální kolonie. Ve stejné nádobě se aplikují antibakteriální léky k určení identity infekce a objasnění diagnózy. Jako hlavní léky se doporučují léky, které budou mít na patogen maximální destruktivní účinek.
Sérologická reakce je technika pro stanovení infekčního onemocnění, které může existovat ve dvou variantách:
- Stanovení protilátek v krvi pacienta. Když infekční agens vstoupí do těla, spustí se imunitní obrana, díky které se produkují protilátky, jejichž cílem je zničit cizí agens. Pokud jsou v krvi protilátky, pak se jedná o infekci.
- Detekce antigenu. Podstata reakce spočívá v tom, že část biopreparátu je umístěna do séra obohaceného protilátkami. Pozitivní výsledek je indikován adhezí antigenů a protilátek a jejich precipitací.
Instrumentální diagnostika není určující, používá se pouze jako pomocná metoda. Cystoskopie, kolposkopie, ultrazvukové vyšetření jsou možné. [ 6 ]
Diferenciální diagnostika
Diferenciální diagnóza se provádí s jinými patologií, které jsou doprovázeny tvorbou ulcerózních defektů na kůži a/nebo sliznicích.
- Měkké a tvrdé chancre jsou způsobeny různými patogeny: Haemophilus ducreyi u měkkých chancre a bledý treponém u syfilitických tvrdých chancre. Existují také vnější rozdíly: ulcerózní defekt tvrdého chancre má zaoblený tvar, lesklé dno a hustou základnu. Není přítomen červený zánětlivý okraj, bolest ani otok.
- Tříselná lymfogranulomatóza je charakterizována šířením infekce do tříselných, stehenních, kyčelních a hlubokých pánevních lymfatických uzlin. Původcem je nejčastěji chlamydie. Diagnóza se stanoví nejen na základě klinických příznaků, ale i výsledků laboratorní diagnostiky.
- Kapavka je způsobena gonokoky a postihuje močovou trubici, pochvu, děložní čípek, konečník, orofarynx a oční spojivku. V oblasti genitálií a močové trubice se objevuje bolest, pálení a nepříjemné pocity, objevuje se hnisavý nebo hlenový výtok z močové trubice. Tvorba abscesů není charakteristická.
- Mykoplazmóza a ureaplazmóza jsou způsobeny oportunní flórou, genitálními mykoplazmaty, takže léčba jejich detekce není vždy předepsána, ale pouze za přítomnosti stížností (výtok z genitálního traktu, poruchy močení atd.). Ulcerózní léze nejsou pro tato onemocnění charakteristické.
- Tříslový granulom (venerózní granulom, ulcerózní granulom, donovanoza) je způsoben bacilem Calymmatobacterium granulomatis. Prvními klinickými příznaky patologie jsou tvorba subkutánních bolestivých uzlíků o průměru 30-40 mm s postupným dalším zvětšováním jejich velikosti. Onemocnění je náchylné k autoinfekci - infekci jakékoli zóny na těle z primárního ložiska. Určující význam v diagnóze mají laboratorní metody.
- Chlamydie jsou způsobeny bakterií Chlamydia trachomatis. Pacientky s chlamydiemi si obvykle stěžují na bolesti v podbřišku, dysurie, krvavý a hnisavý výtok z děložního čípku, pochvy nebo močové trubice. Může se také objevit hyperémie kůže v blízkosti konečníku, zarudnutí spojivky a sliznice hltanu. Chlamydie lze diagnostikovat jako samostatné onemocnění, ale mohou se také kombinovat například s měkkými šankremi.
- Trichomoniázu způsobuje Trichomonas vaginalis: dochází k zánětu sliznice a kůže, stejně jako subepitelia postiženého orgánu. Charakteristické jsou svědění, pálení, otoky, eroze a vředy na zevních genitáliích a vnitřní straně stehen. Diagnóza se stanoví na základě výsledků sérologických a mikrobiologických vyšetření.
- Molluscum contagiosum je parazitární onemocnění charakterizované výskytem mnohočetných papul. Jejich hlavní lokalizací je anogenitální oblast. Papuly mají charakteristickou prohlubeň uprostřed a při stlačení se objevuje výtok podobný tvarohu. Bolest není charakteristická, někdy si pacienti stěžují na svědění.
Léčba měkký vřed
Jak se léčí měkký šankr? Lékaři považují za nejúčinnější použití antibiotik a sulfonamidů. Používají se tedy antibiotika se širokým spektrem účinku, která jsou schopna ovlivnit jak bacilární flóru, tak spirochety - zejména bledý treponém, který způsobuje rozvoj syfilisu.
V závislosti na závažnosti onemocnění je úplné vyléčení zaznamenáno až po několika týdnech aktivní léčby. Tím však léčba nekončí: pacientovi je předepsána preventivní kúra. [ 7 ]
Mezi léky lokálního účinku se upřednostňují tyto prostředky:
- Sulfonamidové masti;
- Pleťové vody a koupele s roztokem kyseliny manganaté draselné;
- Léčba antiseptiky (Furacilin atd.).
Fyzioterapie (např. ultrazvuk) se aktivně využívá jako doplňková léčba.
Detoxikační léčba je předepsána při těžkém zanedbaném průběhu onemocnění. Při zřetelném potlačení imunitní obrany je vhodné použití imunomodulátorů.
Léky
Mezi léky ze skupiny sulfonamidů na mírný šankr se nejčastěji volí sulfadimethoxin nebo biseptol.
Pro antibiotickou terapii jsou vhodné tetracyklin, azithromycin, gentamicin, ciprofloxacin, ceftriaxon.
IUSTI, Mezinárodní organizace pro kontrolu pohlavně přenosných chorob, ve spolupráci s Centrem pro kontrolu nemocí (CDC) stanovila následující doporučené režimy pro léčbu pacientů s měkkými šankry:
- Léčba první volby:
- Ceftriaxon jako jednorázová intramuskulární injekce 250 mg;
- Nebo azithromycin jako jednorázová perorální dávka 1 g.
- Druhá terapeutická linie:
- Ciprofloxacin v perorální dávce 500 mg dvakrát denně po dobu tří dnů;
- Nebo erytromycin perorálně 500 mg čtyřikrát denně po dobu jednoho týdne.
Pokud se v lymfatických uzlinách vyvinou abscesy, provede se jehlová aspirace s další drenáží.
Ceftriaxon je povolen k léčbě měkkého šankru v dětství a během těhotenství. Možné nežádoucí účinky: alergické vyrážky, mykóza, poruchy trávení a jaterních a žlučových cest.
Ciprofloxacin není předepisován v těhotenství a během kojení, stejně jako u dětí mladších 18 let. Během těchto období se upřednostňují léčebné režimy s ceftriaxonem a erytromycinem.
Lokálně se používají teplé koupele s roztokem manganistanu draselného 1:5000, ošetření sulfonamidovými prášky, olejovými suspenzemi, antibakteriálními mastmi. V případě komplikací ve formě fimózy se předkožkový vak omyje roztokem kyseliny manganistanu draselného a do něj se vstříkne 10% olejová suspenze sulfonamidu. V případě parafimózy se hlavička přemístí a ve zvláštních případech se disekce impingementního prstence.
Mezi sulfonamidy jsou považovány za účinné Biseptol, Bactrim, Seprin. Tyto léky se užívají perorálně 2 tablety dvakrát denně po dobu 1-2 týdnů. Možné nežádoucí účinky: alergické reakce, nevolnost, poruchy střevní motility, bolest hlavy.
Zevně se používají sulfonamidové masti a krémy (Levomekol atd.) nebo sulfathiozol, norsulfazol ve formě vodné kašovité hmoty.
Vitamíny
U mírného šankru je optimální užívat denně multivitaminový komplexní přípravek s minerály obsahující 1-2 denní dávky užitečných látek doporučených pro zdravého člověka. Specialista na infekční choroby nebo terapeut doporučí nejvhodnější přípravek z těch, které se prodávají v lékárnách.
Většina pacientů trpících pohlavně přenosnými chorobami má nedostatek látek, jako jsou vitamíny A a E, B6 a B12 a zinek. Zároveň bychom neměli zapomínat na kontraindikace užívání multivitaminů.
Alternativou k užívání komplexních přípravků může být zlepšení výživy obohacení o vitamíny s přídavkem zeleniny. V mnoha zemích třetího světa, kde je měkký šankr obzvláště častým onemocněním, je taková vylepšená strava považována za jedno z nejdůležitějších terapeutických opatření. Doporučuje se rozšířit stravu o celozrnné výrobky, kaši, rostlinné oleje, zeleninu, bobule a ovoce, mořské plody a ořechy.
Fyzioterapeutická léčba
Pokud jsou postiženy lymfatické uzliny, může lékař předepsat fyzioterapii. Současné působení fyzikálních faktorů a léků urychluje hojení, zastavuje rozvoj zánětlivého procesu a snižuje závažnost klinického obrazu. Lékař zpravidla předepisuje jednu z následujících manipulací:
- UHF terapie - spočívá v vystavení ultravysokofrekvenčnímu pulznímu nebo konstantnímu elektrickému poli, které vede k vazodilataci a transportu leukocytů do oblastí postižených infekcí. V důsledku toho se posiluje antibakteriální lokální imunitní obrana a odstraňuje se otok.
- Laserová terapie je účinek světelných vln, které způsobují zlepšení mikrocirkulace a trofismu v zánětlivém ložisku. Procedura má protizánětlivé a protiedémové účinky, urychluje regeneraci poškozené tkáně.
- Galvanizace spočívá v současném vystavení nízkofrekvenčnímu elektrickému proudu a nízkému napětí, což umožňuje spustit potřebné biochemické reakce. V důsledku toho mizí bolest v lymfatických uzlinách, zlepšuje se krevní oběh v zanícené oblasti, zrychluje se regenerace a stabilizuje se přenos impulzů v poškozených nervových vláknech.
Léčba doma
Lékaři zpravidla povolují léčbu měkkých šankrů bez hospitalizace pacienta. To je dáno tím, že onemocnění se relativně dobře léčí antibiotiky a sulfonamidy. V tomto případě často používají léky s rozsáhlou antimikrobiální aktivitou, které mohou ovlivnit jak streptobacily, tak bledé treponemy.
Délka léčby je obvykle omezena na několik týdnů. Poté by měl pacient docházet k lékaři na kontroly dalších šest měsíců. To je nezbytné k prevenci opětovného výskytu měkkého šankru.
Kromě systémových antibiotik se k léčbě měkkých šankrů používají i lokální antibakteriální látky – zejména masti. Umožňují rychleji zvládat příznaky onemocnění a urychlovat hojení ulcerózních defektů.
Některé manipulace, jako je fyzioterapie nebo otevírání lymfatických uzlin, vyžadují návštěvu nemocnice nebo ambulance. Tyto zákroky však lze provádět doma:
- Rány omyjte roztokem kyseliny borité nebo manganistanu draselného;
- Osušte vatovým tamponem, posypte xeroforem;
- Nasaďte dezinfekční obvaz.
Obvaz se opakuje 1-2krát denně. Tento postup umožní zabránit rozvoji onemocnění a ve spojení s konzervativní léčbou pomůže urychlit hojení ran.
Lidová léčba
Lidové recepty jsou vynikající pomocnou metodou pro léčbu mnoha nemocí. To se však nedá říci o chorobách, které jsou sexuálně přenosné - například měkký chancre. Tato patologie se stále lépe léčí tradičně - léky se systémovým a lokálním antibakteriálním účinkem.
V lidech jsou nejoblíbenější recepty na různé pohlavní choroby považovány za tyto:
- Koupejte a myjte vnější genitálie a zanícená ložiska roztokem manganu, furacilinu a také silnými infuzemi heřmánku, vlaštovičníku a měsíčku;
- Aplikujte pleťové vody s rtutí, heparinovou mastí;
- Užívejte extrakt z Eleutherococcus perorálně;
- Vyrobte prášek ze streptocidových tablet;
- Otřete vnější genitálie roztokem sulfátu v poměru 1:1000;
- Sliznice ošetřete 2% roztokem kyseliny borité nebo 2% gramicidinem.
Každý pacient má právo sám se rozhodnout, zda se bude držet lidové nebo tradiční léčby. Lékaři však důrazně doporučují rozhodnout se pro antibiotickou terapii - jediný spolehlivý způsob, jak vymýtit měkký chancre.
Bylinná léčba
Samoléčba bylinnými přípravky je povolena pouze v přednemocniční době, kdy není možná okamžitá lékařská pomoc. Je však nutné podniknout veškerá opatření k návštěvě zdravotnického zařízení v blízké budoucnosti. Měkký šankr se bez problémů vyléčí, pokud je léčba zahájena včas.
Lidoví léčitelé a bylinkáři nabízejí takové recepty, jak se zbavit měkkého šankru:
- 40 g bylin kýly hladké zalijte 1 litrem vroucí vody. Užívejte 100-150 ml před jídlem třikrát denně.
- Připravte si čerstvou šťávu z oddenku lopuchu velkého. Užívejte 25 kapek šťávy denně.
- Zalijte 10 g květů vigny lahodné 200 ml vroucí vody. Užívejte 3 polévkové lžíce třikrát denně.
- Připravte si odvar z 15 g jalovce (můžete vzít jakoukoli část rostliny) a 200 ml vroucí vody. Náprava se užívá třikrát denně, 1 polévková lžíce.
- 20 g oddenku pampelišky zalijte 200 ml vroucí vody. Pijte 100 ml třikrát denně. Na rány zevně aplikujte mast ze směsi kořenového prášku a medu.
- Proti bolesti připravte odvar z 10 g lučního prostaty a 200 ml vroucí vody. Užívejte 1 polévkovou lžíci třikrát denně.
- Připravte si nálev z vlaštovičníku v poměru 1 polévková lžíce suroviny na 200 ml vroucí vody. Užívejte 1 polévkovou lžíci léku denně. Nálev lze nahradit čerstvou šťávou z rostliny: užívá se v množství 1 kapky na 2 polévkové lžíce vody denně.
Homeopatie
Většina homeopatických specialistů se nezabývá léčbou pohlavně přenosných chorob. Měkký šankr je ve většině případů dostatečně dobrý na léčbu antibiotiky, takže není třeba hledat alternativní způsoby léčby. Nicméně takové metody existují, i když jen málo homeopatů je ve své praxi aktivně používá:
- Pro počáteční mírný chancre, Mercurium vivus 30 jednou; Mercurium solubilis 4 nebo 6 desetinných dílků ráno a večer; ½ gramu Mercurium solubilis ráno a večer; 1 gram Mercurium solubilis obden.
- Při zanedbaném mírném šankru Cinnabaris první rostlina ½ g. Ráno a večer.
- Jako doplněk k výše uvedené léčbě Acidum nitricum (první desetina, dělení, první setina a tři setiny).
- Pro gangrenózní šankr, Arsenicum.
Lékaři tradiční medicíny nemohou dávat žádná doporučení ohledně homeopatické léčby měkkého šankru. Dosud neexistují žádné důkazy o přínosu ani škodlivosti takové léčby.
Chirurgická léčba
Pokud se v lymfatických uzlinách vyvinou abscesy, je předepsána chirurgická léčba. Spočívá v otevření ložisek, evakuaci hnisavého sekretu, promytí a drenáži. Tento zákrok se provádí v místním nebo celkovém znecitlivění a následně výrazně urychluje rekonvalescenci.
Pooperační období zahrnuje přísný klid na lůžku se zvláštním omezením motoriky v postižené oblasti. Výživa je upravena ve prospěch snadno stravitelné stravy.
Medikamentózní podpora spočívá v užívání antibakteriálních a detoxikačních léků, nesteroidních protizánětlivých a desenzibilizačních látek.
Prevence
Lidé, kteří se pravidelně věnují promiskuitnímu sexuálnímu styku, jsou častěji vystaveni riziku nákazy pohlavně přenosnými chorobami. To je třeba vzít v úvahu a přijmout řadu preventivních opatření, aby se předešlo nejen měkkým šankrům, ale i dalším nebezpečným onemocněním.
Je lepší se zcela vyhnout náhodnému intimnímu styku. Pokud k němu ale dojde, je důležité používat bariérovou antikoncepční metodu – kondom.
Zdravotničtí pracovníci, kteří diagnostikují a vyšetřují pacienty s podezřením na měkký šankr, by měli pracovat pouze s použitím osobních ochranných prostředků.
Měkký šankr je závažné a nebezpečné pohlavní onemocnění. Jednoduchá preventivní opatření však mohou tomuto problému předejít. Hlavní je zodpovědně se starat o své zdraví. Je také důležité vědět, že imunita vůči měkkému šankru se nevytváří: lékaři nevylučují možnost opakovaných infekcí, pokud pacient nedodržuje základní bezpečnostní opatření.
Předpověď
Měkký šankr je zákeřné onemocnění, které postihuje především genitální oblast a kůži. Nejčastěji se patologie nachází na stydkých pyscích, předkožce, na uzdě penisu nebo u jeho báze. Existují však i atypické lokalizace - například v oblasti konečníku, v ústní dutině nebo na rtu, na rukou a tak dále.
Je třeba si uvědomit, že přítomnost ložiska tvrdého chancre není vždy jediným projevem onemocnění. Často, pokud nejsou přijata nezbytná opatření, se vyvíjí sekundární měkký chancre: k tomu často dochází, když se hnisavé sekrety dostanou do oblastí zdravé kůže. Takový vývoj je obzvláště náchylný u pacientů, kteří se snaží patologická ložiska oloupat nebo poškrábat.
Pokud je terapie zahájena včas a kompletně, je možné hovořit o úplném uzdravení během několika týdnů - po zhruba 2 měsících pravidelné a intenzivní léčby. V místě léze zůstává pigmentovaná skvrna, která také časem mizí. Při absenci lékařské péče není naděje na samoléčbu: měkký chancre se šíří do zdravých tkání, ovlivňuje lymfatický systém, což může v budoucnu vést k tragickým následkům.

