Lékařský expert článku
Nové publikace
Klíčové buňky ve stěru u žen a mužů: důvody detekce
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
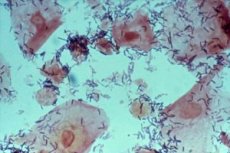
Mnoho lidských nemocí je skryto před zraky a nemá žádné zjevné vnější projevy. Mohou však snadno vyvolat rozvoj dalších onemocnění, která mají zjevné příznaky a nepříjemné následky. Bakteriální infekce způsobená proliferací oportunní mikroflóry se může projevit tímto způsobem. Pouze laboratorní vyšetření biomateriálu však dokáže takovou infekci odhalit a rozpoznat. Pokud jde o ženská onemocnění, lékař vždy odebírá stěr z oblasti pochvy nebo dělohy, kde je infekce podezřelá. Někdy lékař v stěru najde klíčové buňky a taková analýza může ženu vážně znepokojit. Ve skutečnosti obvykle hovoříme o tak běžném porušení poševní mikroflóry, jako je dysbakterióza, i když by se neměly vylučovat ani nebezpečnější patologie.
Co znamenají klíčové buňky v nátěru?
Tuto otázku si kladou ženy, nejčastěji s podezřením, že se jedná o onkologickou patologii, pohlavně přenosné nemoci, nebezpečné viry atd. Tato podezření jsou ve většině případů neopodstatněná, protože lékaři klíčové buňky v nátěru nazývají plochý epitel s bakteriemi koncentrovanými na jeho povrchu z kategorie patogenní nebo oportunní mikroflóry. Přítomnost klíčových buněk v vaginálním nátěru ve většině případů naznačuje rozvoj bakteriální vaginózy (gardnerelózy) způsobené oportunními bakteriemi s podivným názvem gardnerella. Pokud se v biomateriálu nacházejí epitelové buňky s nalepenou (přilnutou) mikroflórou, jinou než gardnerella, nazývají se falešnými klíčovými buňkami v nátěru.
Patogeny vaginózy se detekují bakterioskopií. Nejprve je pacientka vyšetřena gynekologem na křesle a okamžitě se odebere stěr na mikroflóru. Poté se v laboratoři odebraný biomateriál vyšetří pod mikroskopem. Jedná se o tradiční metodu diagnostiky většiny onemocnění urogenitálního systému, která se v gynekologii rozšířila.
Gardnerella pod mikroskopem vypadá jako malé tyčinky rozmístěné po povrchu plochého epitelu odebraného během stěru. V ideálním případě se na vaginální sliznici nachází nevýznamné množství těchto bakterií, které nepředstavují nebezpečí ani pro ženu, ani pro jejího sexuálního partnera. Hlavními obyvateli vnitřního prostředí pochvy jsou laktobacily (95 %) a některé další druhy prospěšných bakterií, které jsou zvyklé žít v kyselém prostředí. Jsou to však bakterie mléčného kvašení, které udržují pH pochvy. S jejich pomocí se ženské tělo stará o zdraví genitální oblasti.
Pro patogenní a oportunní bakterie není kyselé prostředí pochvy nijak zvlášť vhodné pro život, protože snižuje jejich aktivitu a brání reprodukci. Mohou jen čekat, až se kyselost vnitřního prostředí posune směrem k alkalizaci. A to se může stát pouze tehdy, pokud se počet laktobacilů sníží oproti normě.
Změna mikroflóry směrem k poklesu prospěšných bakterií se nazývá dysbakterióza. V tomto případě místo laktobacilů zaujímají aktivně se množící koky a tyčinkovité bakterie, které jsou v pochvě přítomny v minimálním množství, ale nenacházejí se ve stěrech zdravé ženy. Přítomnost klíčových buněk ve stěru naznačuje bakteriální gynekologickou patologii.
Tyto prvky nejčastěji naznačují bakteriální vaginózu (dysbakteriózu pochvy), ale v některých případech je lze detekovat i při erozi dělohy, stejně jako při dysplazii (prekancerózní stav). Ještě vzácněji je lze detekovat v rané fázi onkologické patologie, při polypóze dělohy a dalších zánětlivých novotvarech.
V závislosti na zjištěné mikroflóře můžeme hovořit o patologii, která ženu postihla: gardnerelóza (gardnerelóza), houby (kandidóza), gonokoky (kapavka), chlamydie (chlamydie), mykoplazma (mykoplazmóza), trichomonády (trichomoniáza). Nejčastěji se však detekuje smíšená mikroflóra a diagnóza zní vágně - vaginální dysbakterióza.
Pokud se podíváte pozorně, uvidíte, že všechny výše uvedené bakteriální patologie mohou být přenášeny sexuálně, což hovoří ve prospěch skutečnosti, že dysbakteriózu lze diagnostikovat nejen u žen, ale i u mužů. I když stojí za zmínku, že oportunistická mikroflóra je „původními obyvateli“ jakéhokoli lidského těla, rozhodující roli ve vývoji onemocnění stále nehraje přenos bakterií z člověka na člověka, o kterém jsme právě hovořili, ale imunitní stav těla. Při silné imunitě k infekci ve skutečnosti nedochází, protože patogeny přijaté od sexuálního partnera budou absorbovány fagocyty nebo se opět stanou neaktivními.
Výsledkem dlouhodobého výzkumu v této oblasti byla teorie, že samotná gardnerella není původcem žádného závažného onemocnění. Navíc ve většině případů diagnostikované gardnerelózy se v nátěrech nacházejí aktivní trichomonády a chlamydie. A důvodem adheze aktivované patogenní mikroflóry k odmítnuté epiteliální buňce je pomalu se rozvíjející infekce zvaná chlamydie, o které člověk nemusí ani tušit.
Testy pacienta s akutní chlamydiovou infekcí neprokazují významný nárůst leukocytů, přítomnost trichomonád a dalších aktivovaných bakterií, trpí pouze prospěšná mikroflóra těla a epiteliální buňky, které jsou chlamydiemi postiženy. Pokud infekce ustoupí a chlamydie zemřou nebo sníží svou aktivitu, například když se stane chronickou, jejich místo zaujmou jiné bakterie: gardnerella, trichomonády, koky atd. (svaté místo nikdy není prázdné, protože snížení množství prospěšné mikroflóry vede ke snížení imunity a aktivnímu rozvoji oportunních a patogenních organismů, které pronikly dovnitř).
U chlamydiových a některých dalších infekcí postihujících epiteliální buňky je pozorována jejich aktivní destrukce a odloučení. Právě k těmto buňkám se připojují aktivované patogeny dysbakteriózy a dalších patologií. Při odběru vzorku lékař odstraní hlen z vnitřní výstelky pochvy a v tomto hlenu se nacházejí gardnerely a další škodlivá mikroflóra. Detekcí takto modifikovaných epiteliálních buněk pod mikroskopem lékař hovoří o přítomnosti „klíčových buněk v nátěru“.
Dnes obě teorie existují paralelně. Někteří vědci jsou si jisti, že gardnerelóza ve skutečnosti není nemocí a nevyžaduje konvenční léčbu, která se zaměřuje na terapii příčiny aktivace oportunní a patogenní mikroflóry. Jinými slovy, je nutné zvýšit imunitu a léčit chlamydie a poté v případě potřeby bojovat s další aktivovanou mikroflórou.
Většina lékařů však považuje gardnerelózu (připomeňme si, že takové onemocnění ve skutečnosti v mezinárodní klasifikaci nemocí neexistuje) za nezávislé onemocnění, při jehož léčbě se do popředí dostávají antibiotika. To znamená, že nejprve zničíme veškerou mikroflóru nacházející se v pochvě a poté začneme obnovovat tu prospěšnou, abychom zabránili relapsům onemocnění.
Čas ukáže, kteří zastánci teorie mají pravdu a kdo se řídí linií nejmenšího odporu a největšího zisku. V každém případě je však nutné infekci léčit bez naděje, že sama odezní. Pokud si imunitní systém nedokáže poradit s nadměrně přemnoženou bakteriální mikroflórou, jsou nutná antibiotika.
Důvody pro výskyt klíčových buněk v nátěru
Jak jsme již zjistili, klíčové buňky v nátěru se neobjevují náhodou. To je usnadněno snížením vaginální kyselosti, což umožňuje patogenním bakteriím, které se dostaly do těla ženy, úspěšně se množit. Z jakého důvodu však může být narušena rovnováha vnitřní mikroflóry těla? Kdy můžeme očekávat výskyt klíčových buněk v nátěru?
V první řadě hovoří o snížené imunitě. Laktobacily žijící v tenkém střevě a pochvě se aktivně podílejí na syntéze imunoglobulinů, které následně tvoří imunitu. Oslabený imunitní systém není schopen chránit tělo před dominancí patogenních bakterií a nemůže zpomalit růst oportunní mikroflóry, která se nadměrně množí a způsobuje neméně škody.
Nízká imunita není jediným důvodem pro výskyt klíčových buněk v nátěru, ale vliv kteréhokoli z níže uvedených důvodů bude vázán na oslabení obranyschopnosti organismu, tj. na snížení imunity. Klíčové buňky se tedy mohou objevit na pozadí hormonálních poruch, ke kterým dochází během těhotenství, během puberty a na začátku menopauzy. Hormonální poruchy mimo tato období mohou být indikovány problémy s početím dítěte, růstem ochlupení na těle ženy a různými poruchami menstruačního cyklu.
Zánětlivé procesy, zejména ty chronické, hrají důležitou roli v narušování mikroflóry těla. Chronické záněty vždy vedou k oslabení imunitního systému, bez ohledu na jejich lokalizaci. A pokud se jedná také o záněty vnitřních pohlavních orgánů nebo pánevních orgánů, bude udržení bakteriální rovnováhy extrémně obtížné.
Co dalšího může vést k nerovnováze vaginální mikroflóry u žen? Nadměrná vášeň pro intimní hygienu, která není o nic méně nebezpečná než její nedodržování. Pokud se nedodržují hygienické normy, existuje riziko zavlečení patogenních bakterií a hub do těla, ale se silným imunitním systémem si s nimi laktobacily dokážou poradit samy. Časté používání takového terapeutického a hygienického postupu, jako je výplach, však přispívá k vyplavování prospěšné mikroflóry spolu s patogenní.
Obnovení normální hladiny laktobacilů vyžaduje čas, během kterého se naruší vaginální kyselost a všudypřítomná oportunní mikroflóra se bude moci beztrestně množit, což způsobí různé patologie doprovázené svěděním, silným vaginálním výtokem a někdy i nepříjemným zápachem.
Některé lékařské postupy lze také považovat za rizikové faktory pro rozvoj dysbakteriózy. Antiseptická a antibiotická terapie může mít negativní vliv na mikroflóru těla. Pokud však antiseptika působí víceméně selektivně a zcela nezničí hlavní složení bakteriální mikroflóry pochvy (pokud nemluvíme o sprchování), pak antibiotická terapie ji může zničit úplně. Antibiotikům je jedno, kdo je před nimi: původce onemocnění nebo obránce těla, je pro ně důležité, že se jedná o cizí látku související s bakteriemi.
Antibiotická terapie by měla být doprovázena užíváním léků, které doplňují zásoby prospěšných lakto- a bifidobakterií v těle, jinak je velmi obtížné vyhnout se dysbakterióze, zejména při dlouhodobé léčbě antibiotiky.
Užívání antibiotik bez lékařského předpisu je ještě nebezpečnější, protože přispívá ke vzniku rezistentních kmenů bakterií. Když skutečně nastane potřeba antibiotické terapie, může se ukázat, že předepsané antibiotikum již neúčinkuje na původce onemocnění a bude předepsána další léčebná kúra jiným lékem (a někdy i více než jedním). Laktobacily nejsou schopny produkovat ochranné složky proti antibiotikům a ukáže se, že první lék bude mít škodlivý účinek pouze na prospěšnou mikroflóru, což dá ještě větší svobodu patogenním mikrobům. Antibakteriální látky předepsané později nakonec zničí prospěšnou mikroflóru a zničí původce onemocnění. Do úrodné (nedostatečně kyselé) půdy se však mohou dostat i další nebezpečné bakterie, houby a další škodlivé mikroorganismy, což povede k novým problémům spojeným s dysbakteriózou.
Nejsou to jen antibiotika a chronické zánětlivé procesy, které způsobují oslabení obranyschopnosti organismu. Svou roli může hrát i pravidelná nadměrná fyzická aktivita, akutní záněty močopohlavního systému, stres a deprese, infekční systémová onemocnění, zejména virová, špatná výživa (například omezení nebo odmítání mléčných výrobků) atd.
Pokud se budeme držet druhé teorie vývoje vaginální dysbakteriózy, pak by její příčina měla být považována za vyléčenou chlamydiovou infekci, která se v důsledku nesprávné léčby změnila v pomalou formu bez výrazných příznaků. Existuje pouze jeden závěr - chlamydie by měly být léčeny, i když vás zánět nijak zvlášť neobtěžuje, a k tomu by se mělo přistupovat vážně, aby byly bakterie zcela zničeny.
Ale vraťme se k hormonální nerovnováze. Může být způsobena nejen vnitřními, ale i vnějšími důvody. Například perorální antikoncepce přispívá ke změnám hormonální rovnováhy, s čímž je spojen jejich antikoncepční účinek. A samotná bariérová antikoncepce se poměrně často stává příčinou vaginální infekce nebo rozvoje zánětlivého procesu. Pokud se navíc denně uchylujete k pomoci spermicidů, které mají určitý baktericidní účinek, existuje riziko zničení prospěšné mikroflóry v pochvě.
Samostatný rozhovor lze vést o spodním prádle. Vášeň pro syntetiku, která se snadno pere a dobře se nosí, nepřispívá ke zdraví vnitřní mikroflóry. Omezením přístupu vzduchu k tělesným tkáním a vytvářením tzv. skleníkového efektu poskytují všechny podmínky pro reprodukci patogenních bakterií a hub, které se velmi těší teplu a vlhkosti. Není divu, že ženy, které dávají přednost spodnímu prádlu ze syntetických tkanin, častěji než jiné konzultují s lékařem stížnosti na svědění a výtok z genitálií.
Pokud jde o metody přenosu infekcí, situace je následující. Porušení mikroflóry u jednoho z partnerů vede k proliferaci patogenních mikroorganismů, které se snadno přenášejí na druhého partnera během pohlavního styku. Pokud je jeho imunita oslabena (a jen zřídka se může pochlubit silnou imunitou), nově příchozí bakterie situaci rychle napraví a stáhnou los ve svůj prospěch. Nyní má druhý partner také dysbakteriózu nebo jinou infekční a zánětlivou patologii reprodukčního systému (chlamydie, kandidóza, kapavka atd.). Je třeba říci, že promiskuitní sexuální vztahy pouze zvyšují riziko výskytu klíčových buněk ve stěru, což není překvapivé, když nevíte, jaký druh „nemocnosti“ se může skrývat v hlubinách málo známého partnera.
Příznaky patologií s klíčovými buňkami v nátěru
Předpokládá se, že stěry z genitálií zdravého člověka by neměly vůbec obsahovat klíčové buňky. Jakmile se objeví, existuje důvod k podezření na porušení vaginální mikroflóry, kdy se rovnováha posouvá směrem k patogenní a oportunní mikroflóře. Jednotlivé klíčové buňky v nátěru mohou naznačovat, že onemocnění bylo zachyceno v samém začátku a bude snadné ho porazit, někdy jen normalizací vaginální mikroflóry. Pokud je v nátěrech mnoho klíčových buněk, naznačuje to pokročilou formu onemocnění, což svědčí o aktivním rozmnožování škodlivých bakterií, a zde se bez antibiotik neobejdete.
Jak ale již víme, klíčové buňky v biomateriálu se neobjevují náhodou. Nejedná se o krevní test, který provádíme několikrát do roka, a to nejen pro diagnostické, ale i pro preventivní účely. Odběr stěru je oprávněný v případě, že člověk přijde k specialistovi s určitými stížnostmi.
Je pravda, že gynekologové raději hrají na jistotu a odebírají stěry na mikroflóru i během preventivních prohlídek. To je dáno tím, že v našich životech existuje mnoho negativních faktorů, které mohou ovlivnit zdraví vnitřního prostředí těla. Nepříznivé podmínky prostředí, stres, únava výrazně podkopávají zdraví žen a příliš často se stávají příčinou vaginální dysbakteriózy. Čím dříve je takové onemocnění odhaleno a zahájena léčba problému, tím méně negativních důsledků bude mít.
Klíčové buňky v nátěru u žen nejsou v praxi lékařky vůbec neobvyklé, takže diagnostika obvykle nezpůsobuje žádné zvláštní potíže, když ženy přicházejí s obvyklými stížnostmi. Je zřejmé, že v závislosti na typu bakteriální mikroflóry se klinický obraz onemocnění může poněkud lišit, ale přesto mají tato onemocnění společné rysy.
Prvními příznaky většiny urogenitálních onemocnění, u kterých dochází k posunu v rovnováze vaginální mikroflóry, jsou svědění a pálení v oblasti genitálií, nepříjemné pocity během nebo po pohlavním styku způsobené podrážděním sliznice, výskyt hojného výtoku s neobvyklým zápachem (normálně má vaginální výtok kyselý zápach). Změna barvy výtoku na nažloutlý a nazelenalý naznačuje aktivní množení patogenní bakteriální infekce. Takový výtok se nazývá hnisavý a spíše naznačuje pokročilý proces.
Klíčové buňky ve stěru během těhotenství jsou obvykle spojovány s gardnerelózou. Nastávající matky jsou obvykle v sexuálních vztazích selektivní a dávají přednost jednomu muži, obvykle otci dítěte. A pokud byl on zase stejně opatrný v sexuálním ohledu a zůstal věrný své ženě, pravděpodobnost nákazy závažnou bakteriální infekcí zůstává extrémně nízká. Další věc je, že během těhotenství prochází ženské tělo hormonálními změnami, které mohou negativně ovlivnit stav vaginální mikroflóry.
A protože nejen laktobacily a některé druhy prospěšných mikroorganismů, ale i gardnerella (v omezeném množství a neaktivním stavu) jsou považovány za trvalé obyvatele sliznice genitálií, může hormonální nerovnováha způsobit jejich aktivaci, což povede k vaginální dysbakterióze s výskytem svědění a podezřelého výtoku. S těmito problémy se nastávající matky vrhají k lékaři, kteří žárlí na své zdraví a budoucnost svého dítěte.
Pokud jde o budoucí otce a další muže, mohou se nakazit pohlavním stykem se ženou, která má bakteriální vaginózu. A čím více pohlavních kontaktů s různými ženami, tím vyšší je riziko infekce.
Čtenáři si možná kladou oprávněnou otázku: kde se u mužů nacházejí klíčové buňky, když nemají vagínu s charakteristickou mikroflórou? Vagína sice neexistuje, ale existuje penis se svými známými záhyby. A ačkoliv nemá vlastní epitelové buňky, když se během pohlavního styku dostane do vagíny, může si odtud snadno odnést klíčové buňky.
Hlavička penisu a podkoží, které ji kryjí, mají svou vlastní mikroflóru. Postižené buňky z pochvy se s ní mísí, bakterie se aktivně množí a způsobují zánětlivé procesy v tkáních hlavičky, které lékaři nazývají bakteriální balanoposthitida. V tomto případě odběr vzorku biomateriálu ukáže v nátěru jednotlivé klíčové buňky, protože penis na povrchu nemá vlastní epiteliální buňky.
Charakteristickými příznaky onemocnění jsou: zarudnutí penisové hlavice, výskyt pupínků a bělavého plaku, výskyt nepříjemného zápachu i po provedení hygienických postupů. To vše naznačuje vývoj patogenní mikroflóry a potřebu naléhavé léčby.
Ale opět, stejně jako v případě ženského typu onemocnění, může mít zánět i vnitřní příčiny. Patří mezi ně chronické zánětlivé patologie urogenitálního systému (cystitida, uretritida, prostatitida atd.). U mužů je to obzvláště důležité vzhledem ke strukturálním rysům močové trubice, která je zároveň penisem. Vnitřní bakteriální infekce snižuje imunitu a podporuje proliferaci oportunní mikroflóry (obvykle gardnerely, méně často streptokoků, stafylokoků atd.) nejen v močové trubici, ale i mimo ni.
Pokud muž zanedbává intimní hygienu, bakterie se množí obzvláště aktivně, schovávají se za předkožkou a způsobují silný zánět tkání žaludu penisu. Hygiena není pro muže o nic méně důležitá než pro ženu. Pokud by si muž po pohlavním styku se ženou, u které byla diagnostikována bakteriální vaginóza, důkladně umyl penis a všechny jeho záhyby, pravděpodobnost, že se v něm následně najdou klíčové buňky z pochvy, které vedly k rozvoji balanoposthitidy, by se blížila nule.
Je důležité si uvědomit, že dysbakterióza není infekční onemocnění přenášené pohlavním stykem, i když existuje možnost takové nákazy během pohlavního styku. Tato pravděpodobnost však není tak velká, jak se zdá. Pro rozvoj onemocnění jsou zapotřebí vnitřní a vnější faktory, které negativně ovlivňují imunitu člověka. Jinými slovy, onemocnění postihuje pouze osoby se sníženou imunitou.
Jaké buňky lze nalézt v nátěru?
Jak jsme již řekli, není nadarmo, že se gynekologové snaží pokaždé, když žena přijde na vyšetření, odebrat stěr, i když se jedná o preventivní prohlídku. Koneckonců, výsledky stěru mohou odhalit patologie, o kterých žena ani nemá podezření. Koneckonců, klíčové buňky ve stěru, které jsou spojovány především s gardnerellou, jsou považovány pouze za jeden z indikátorů porušení mikroflóry. Ve skutečnosti může být patogenní mikroflóra pochvy mnohem bohatší, jen na začátku onemocnění příznaky patologie chybí.
Ano, 95 % vaginální mikroflóry tvoří naši pomocníci – laktobacily – a zbývajících 5 % by mělo tvořit další mikroflóra, mezi kterou se nacházejí různé druhy bakterií a virů: kulaté (koky, mezi nimiž vyniká Staphylococcus aureus) a tyčinkovité (bacily včetně gardnerely), korynebakterie, aerobní a anaerobní mikroorganismy. Celkem je zde asi 40 druhů, které by normálně měly zabírat 2 až 5 %, ne více. Pokud je toto procento vyšší, mluvíme o nerovnováze, tj. laktobacily již nemohou omezovat růst patogenní mikroflóry a každý den bude přibývat stále více škůdců.
Klíčovými buňkami gardnerely v nátěru jsou modifikovaný plochý epitel se zrnitou strukturou. V zásadě se malé množství plochého epitelu nachází i ve vnitřní flóře zdravé ženy. To je normální, protože jeho absence může naznačovat poruchu produkce pohlavních hormonů. Koky, které mají kulatý tvar, a tyčinkovité gardnerely však povrch epitelu mění a lékař diagnostikuje klíčové buňky v nátěru. Detekce koků v nátěru je již alarmujícím signálem, který naznačuje proliferaci škodlivých bakterií a pokles počtu laktobacilů.
Biomikroskopie a cytologická analýza jsou založeny na detekci patogenních mikroorganismů. Jsou rozpoznány podle strukturních znaků buněk při vyšetření biomateriálu pod mikroskopem. Pokud existuje podezření na mikroflóru, která by se normálně v pochvě vůbec neměla vyskytovat (například chlamydie, gonokoky atd.), mohou být předepsány další laboratorní výzkumné metody (například PCR analýza, kultivace mikroflóry atd.), které umožňují identifikovat patogen a posoudit stupeň vývoje infekčního procesu.
Jakékoli bakterie, i ty oportunní, když se nadměrně množí, způsobují podráždění a zánět vaginálních tkání. Leukocyty, hlavní obránci, kteří ostře reagují na infekční procesy, byly vždy považovány za indikátor zánětlivého procesu. Pokud se v nátěru nacházejí klíčové buňky a leukocyty jsou zvýšené, naznačuje to rozvoj zánětlivého procesu způsobeného gardnerellou nebo jinými bakteriemi detekovanými ve velkém množství během laboratorních testů.
Normálně by v dekódování nátěru z pochvy nemělo být více než 10 leukocytů, v biomateriálu z cervikálního kanálu - ne více než 20. Při zánětlivých procesech se toto číslo zvyšuje na 30 nebo více, což naznačuje aktivaci imunitního systému v boji proti infekci. Snížení počtu laktobacilů však oslabuje imunitní systém, což znamená, že k boji s infekcí bude zapotřebí vnější pomoc.
Imunitní systém zdravého člověka by měl fungovat perfektně. Za to jsou zodpovědné fagocyty - speciální typ leukocytů schopných absorbovat cizí buňky. Takové vlastnosti mají neutrofily, makrofágy, monocyty a některé další buňky. V zásadě by měly absorbovat jakékoli aktivní patogenní bakterie, které se dostanou do těla, a nacházet je pomocí speciálních receptorů. Pokud jsou fagocyty normální a klíčové buňky se v nátěru nacházejí ve velkém množství, naznačuje to porušení fagocytózy, tj. poruchy imunitního systému.
Rozsah patologického procesu lze posoudit podle počtu klíčových buněk, patogenních mikroorganismů a leukocytů. U bakteriální vaginózy se sice hovoří o přítomnosti aktivní gardnerely, ale ve skutečnosti nejčastěji hovoříme o smíšené mikroflóře, jejíž množství přesahuje požadovaných 5 %.
Aby však bylo možné přesně posoudit vaginální kolonizaci bakteriemi, viry a plísněmi, je nutné odebrat stěr a vyšetřit ho v souladu s určitými požadavky. Zaprvé, jedná se o požadavky na přípravu pacientek na gynekologické vyšetření, které by měl lékař pravidelně připomínat příliš čistotným pacientkám. Zadruhé, požadavky na provedení analýzy.
Správná příprava na gynekologické vyšetření s následným odběrem stěru na mikroflóru zahrnuje:
- několik dní před vyšetřením (alespoň 3 dny) se zdržte používání lokálních hormonálních látek, vaginálních lubrikantů a spermicidních mastí, protože všechny mohou zkreslit skutečný obraz vaginální mikroflóry,
- Před návštěvou gynekologa byste se měla 1-2 dny zdržet pohlavního styku.
- večer před gynekologickým vyšetřením by žena měla provést intimní hygienický postup, ale není povoleno ani sprchování, ani používání různých čisticích prostředků; ráno v den vyšetření jsou hygienické postupy nežádoucí,
- Mnoho žen čekajících ve frontě na gynekologa se snaží vyprázdnit močový měchýř, aby zmírnily nepohodlí během vyšetření. Ve skutečnosti je třeba jít na toaletu nejpozději 2 hodiny před vyšetřením.
Stěr na mikroflóru se odebírá ze stěn pochvy, děložního hrdla a močové trubice. Nejvíce informativní bude v prvních dnech po menstruaci. A bude lepší, když se analýza provede během prvních 3 hodin po odběru stěru.
Důsledky a komplikace
Jednotlivé epitelové buňky, malé množství leukocytů, hlen a dokonce i kvasinkové houby nalezené ve stěru se nepovažují za alarmující příznak. To vše může být přítomno ve vaginální mikroflóře v mírném množství. Malé množství koků, zadržených kyselým prostředím vytvořeným laktobacily, také není důvodem k obavám.
Lékař však může po určité době nařídit kontrolní vyšetření, aby se ujistil, že se nezačaly množit patogenní bakterie. Proč je to tak důležité? Protože na tom závisí zdraví žen. Bakterie, plísně, viry a další paraziti vedou k rozvoji zánětlivého procesu na sliznici vnitřních pohlavních orgánů ženy.
Pacientka nejenže začíná pociťovat neustálé svědění v oblasti genitálií, na sliznici se objevují podráždění a rány, ale na tomto pozadí se objevují i problémy v sexuálním životě. Žena se začíná vyhýbat pohlavnímu styku, protože během něj pociťuje bolest a nepohodlí. To vyvolává hádky a skandály v rodině, způsobené nespokojeností obou partnerů se sexuálním životem.
Zánětlivé procesy opět samy od sebe nezmizí. Postupně se šíří do stále větší oblasti a zachycují blízké vnitřní orgány. Pokud se nic neudělá, zánět se stane chronickým. Na pozadí zánětu se na vaginální sliznici mohou tvořit polypy, objevují se eroze. Postupem času se v místě těžkého zánětu (dysplazie) začnou nekontrolovatelně růst samotné děložní tkáně a existuje riziko, že pod vlivem predisponujících faktorů začnou buňky mutovat a malignit. Zdálo by se, že se jedná o obyčejný zánět, ale bez léčby se může nakonec vyvinout v hroznou nemoc - rakovinu.
Problém narušení vaginální mikroflóry může u mladých žen způsobit i další problém - problémy s početím dítěte a klíčové buňky ve stěru během těhotenství jsou nebezpečné kvůli riziku předčasného porodu a potratu, infekce dítěte bakteriální infekcí při průchodu porodními cestami a různým poporodním komplikacím.
Co dalšího je nebezpečné u gardnerelózy pro ženy? Pokud se onemocnění neléčí, existuje možnost zánětu vaječníků a močové trubice, doprovázeného bolestí v podbřišku a v druhém případě v genitální oblasti. Kromě toho ženy často začínají trpět častým nutkáním k močení.
Gardnerelóza u mužů je obvykle omezena na zánětlivé procesy v oblasti penisu a zřídka způsobuje další komplikace. Za přítomnosti určitých faktorů však existuje riziko vzniku patologií, jako je uretritida, prostatitida, cystitida, vezikulitida, pyelonefritida atd., na pozadí aktivace oportunní mikroflóry, pokud se rozmnožené bakterie nadále šíří po těle.
Pokud stěr ukazuje pouze klíčové buňky a malé množství koků a lékař diagnostikuje vaginální dysbakteriózu, není to důvod k ukončení sexuální aktivity. Bakteriální vaginóza, jakkoli děsivě může znít, není nakažlivé onemocnění. Jediným požadavkem je přísná hygiena penisu po sexu.
Posun v rovnováze vaginální mikroflóry a alkalizace jejího vnitřního prostředí však přitahuje nejen oportunní mikroflóru. Postupem času se ve smíšené flóře mohou objevit i sexuálně přenosné patogeny (zejména pokud je více než jeden sexuální partner). Pro ně je nedostatečně kyselé prostředí také úrodnou půdou pro reprodukci. K vaginální dysbakterióze stačí velmi krátká doba, aby se připojily chlamydie, mykoplazmóza, kapavka atd., protože imunitní systém ženy, oslabený snížením počtu laktobacilů, již nebude schopen odolávat růstu a reprodukci patogenů.
Pacientka bude nyní nebezpečná pro své sexuální partnery. Ale pohlavně přenosné choroby jsou samostatné téma k diskusi.
Může muž s infekčním a zánětlivým nepohlavním onemocněním penisu nakazit svou partnerku? Toto riziko existuje, protože jakékoli, i oportunní mikroorganismy, které žijí na naší kůži a sliznicích, mohou být nebezpečné, pokud se začnou rychle množit. Začnou se však množit, pokud je imunitní systém ženy znatelně oslaben stávajícími onemocněními. Pravděpodobnost, že balanoposthitida nebo jiné infekční a zánětlivé onemocnění penisu u muže může způsobit rozvoj bakteriální vaginózy u žen, je tedy relativně nízká (ne více než 8 %). To však není důvod, aby muži svá mužská onemocnění neléčili, protože riziko stále přetrvává.
Prevence
Skutečnost, že onemocnění není klasifikováno jako závažné, neznamená, že byste měli být neopatrní ohledně možnosti jeho nákazy. Téměř každé nemoci je snazší předcházet než ji léčit. Preventivní opatření navíc obvykle od člověka nevyžadují nic nemožného nebo extrémně obtížného. Ve většině případů se vše omezuje na dodržování osobní hygieny a zdravého životního stylu.
Ale jaká preventivní opatření pomohou vyhnout se tak nepříjemnému onemocnění, jako je bakteriální vaginóza:
- Jelikož mluvíme o genitáliích, které přicházejí do kontaktu s fyziologickými sekrety obsahujícími bakteriální buňky, zůstává požadavek hygieny velmi relevantní. Denní intimní hygiena s použitím specializovaných produktů, pokud se nestane zárukou dobrého zdraví, pomůže předcházet nebezpečným infekčním onemocněním. Předpokládá se, že běžné koupelové nebo dětské mýdlo, sprchové gely a krémy nejsou vhodné pro čištění intimních partií kvůli nevhodnému pH. Speciální produkty pro intimní hygienu s požadovanou úrovní kyselosti však mohou také uškodit, pokud pro ženu prostě nejsou vhodné. Proto je třeba k výběru produktů pro péči o genitálie přistupovat zodpovědně.
- Intimní hygiena je důležitá nejen pro ženy, ale i pro muže, což je pro ně hlavním preventivním faktorem. Denní vodní procedury s přírodními detergenty a hygiena genitálií po pohlavním styku pomohou silnějšímu pohlaví vyhnout se nepříjemným překvapením. Další ochranou před pohlavně přenosnými infekcemi bude známý latexový produkt se zvučným názvem „kondom“.
- Bakterie, viry, plísně – to jsou mikroorganismy, které velmi přitahuje teplé a vlhké vnitřní prostředí pochvy. Není třeba si ho ještě více zatraktivnit spodním prádlem ze syntetických materiálů, které vytvářejí „skleníkový efekt“. Totéž platí pro příliš těsné kalhotky. Spodní prádlo by mělo být dostatečně volné a vyrobené z přírodních tkanin.
- Gynekologové mají také negativní názor na tanga. Tento model spodního prádla pro ženy je považován za provokující faktor pro podráždění tkání genitálií a zavlečení infekce číhající v anální oblasti do pochvy.
- Všechny ženy v plodném věku, u kterých se nejčastěji v nátěru nacházejí klíčové buňky, mají tak nepříjemný, ale velmi důležitý jev, jako je menstruace. Během tohoto období moderní ženy používají hygienické vložky, které si kupují v lékárnách a obchodech. Ne všechny vložky však mají dobrý vliv na stav ženské mikroflóry. Syntetický povrch a základ z nepropustného materiálu nejsou pro ženu, která dbá na své sexuální zdraví, tou nejlepší volbou. Materiál vložek by měl být co nejpřirozenější, „prodyšný“ a měkčí. Pokud vložky způsobují podráždění tkání genitálií, svědění a další nepříjemné pocity, je lepší se jich vzdát. Totéž platí pro hygienické tampony.
- Lékaři mají také nejednoznačný postoj k tzv. „denním vložkám“. Gynekologové doporučují nosit denní vložky pouze v první a poslední den menstruace, kdy je přítomen slabý tmavý výtok. Budou také užitečné pro ženy, které mají z patologických důvodů bohatý světlý výtok, který silně špiní spodní prádlo a vytváří pocit vlhkosti. Ale ani v tomto případě se nedoporučuje používat vložky neustále. Je lepší měnit kalhotky častěji. Faktem je, že „denní vložky“ mají hustou základnu, která nepropouští dobře vzduch, což neumožňuje tělu „dýchat“, ale podporuje množení anaerobních bakterií.
- Nyní k sexuálnímu životu. Pro ženu může být zdrojem bakteriální infekce muž, který je nositelem právě této infekce. Častá změna partnerů je spojena nejen s rizikem vzniku vaginální dysbakteriózy, ale také s infekcí pohlavně přenosnými chorobami. Je tedy lepší hledat různé způsoby, jak dosáhnout sexuálního uspokojení s jedním partnerem, než na straně s neověřenými muži. Mimochodem, tento bod je relevantní i pro zástupce silnějšího pohlaví.
- Pokud pár praktikuje anální sex a střídá ho s vaginálním, měla by být žena připravena na to, že gynekolog v určitém okamžiku v její pochvě najde „cizince“. Řiť a konečník obsahují tak bohaté složení různé mikroflóry, nevhodné pro ženskou pochvu, že dysbakterióza nebude něčím neočekávaným.
Ale ani to všechno výše uvedené nepomůže ženě chránit se před infekcí tak dobře jako dobře koordinovaná práce imunitního systému. A k tomu je nutné:
- Zhodnoťte svůj postoj k výživě. Měla by být pravidelná a kompletní. Produkty by měly být přírodní a pokud možno bez škodlivých přísad. Přednost by měla dávat zelenině a ovoci obsahujícím bohatý komplex vitamínů a minerálů, které pomohou posílit imunitní systém. Za prospěšné pro imunitní systém se považují citron, med, zázvor, čekanka, jablka, česnek, mandle a další přírodní produkty.
Posílení imunitního systému a udržení normální mikroflóry v těle, a zejména v pochvě, je usnadněno mléčnými a fermentovanými mléčnými výrobky, které musí být přítomny v ženské stravě.
- Otužování je známý zdravotní postup, který pomáhá posilovat imunitní systém. Hlavní je provádět ho správně, protože ženský reprodukční systém je velmi citlivý na podchlazení, takže snižování teploty vody a prodlužování doby procházek ve studeném vzduchu by mělo probíhat postupně.
- Je zřejmé, že takové špatné návyky, jako je pití alkoholu a kouření, nemají nejlepší vliv na ochranné funkce těla. Ale vzdání se takových zbytečných návyků ve prospěch zdravého a aktivního životního stylu pouze pomáhá posílit imunitní systém.
- Stres a přepracování jsou věci, které mají nejhorší vliv na lidské zdraví. Musíte se naučit zvládat stresové situace, používat relaxační praktiky a regulovat fyzický i psychický stres. To pomůže tělu, aby neplýtvalo energií nadarmo, ale aby ji využilo k boji s nezvanými hosty.
- Co dalšího pomůže udržet mikroflóru a silnou imunitu?
- Včasná léčba infekčních onemocnění různých etiologií a lokalizací.
- Pravidelné preventivní prohlídky u terapeuta a gynekologa. Ženám v reprodukčním věku se doporučuje navštívit svého „oblíbeného“ lékaře jednou za šest měsíců.
- Rozumný přístup k léčbě antibiotiky. Měly by se užívat pouze tehdy, pokud to lékař uzná za nutné. Předepisování silných léků samo sobě riskuje zhoršení situace a přidání několika nových nemocí do seznamu stávajících. Užívání antibiotik by mělo být vždy kombinováno s obnovou mikroflóry pomocí probiotik.
Zdá se, že v prevenci narušení mikroflóry v těle není nic složitého. Klíčové buňky ve stěru se však denně nacházejí u žen různého věku a statusu. Důvodem je neopatrný přístup žen k populární nemoci, která není považována za nebezpečnou, ale přesto může přinést nemalé potíže. Pravděpodobně by se dívky měly učit sledovat své ženské zdraví a vážit si ho od raného dětství. A pak můžeme doufat, že se situace časem změní k lepšímu.
Předpověď
Vaginální dysbakterióza je poměrně časté onemocnění, které však není považováno za život ohrožující. Pokud se proces nezanedbává, léčba onemocnění nepředstavuje žádné zvláštní obtíže. Prognóza onemocnění s vážným přístupem k jeho léčbě je vždy příznivá. Komplikace lze očekávat, pokud nejsou přijata žádná léčebná opatření, stejně jako v případě antibiotické léčby bez obnovení zničené prospěšné mikroflóry pomocí speciálních probiotických přípravků.


 [
[