Lékařský expert článku
Nové publikace
Ischemická kardiomyopatie
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
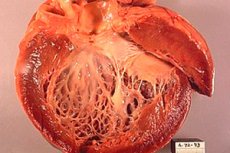
Ischemická kardiomyopatie (ICM) je srdeční onemocnění, které se rozvíjí v důsledku ischemie srdečního svalu, tj. nedostatečného přísunu krve a kyslíku do srdečního svalu. Tento stav může vzniknout v důsledku zúžení nebo zablokování koronárních tepen, které zásobují srdce krví. Ischemická kardiomyopatie může vést ke zhoršení srdeční funkce a rozvoji srdečního selhání.
Důležitými rizikovými faktory pro rozvoj ischemické kardiomyopatie jsou ateroskleróza (ukládání cholesterolu na stěnách tepen), arteriální hypertenze (vysoký krevní tlak), kouření, cukrovka, poruchy metabolismu lipidů, rodinná predispozice a další faktory, které přispívají k rozvoji aterosklerózy.
Mezi hlavní příznaky ischemické kardiomyopatie mohou patřit:
- Bolest nebo tlak na hrudi (angina pectoris), které se mohou objevit při cvičení nebo stresu.
- Dušnost a únava.
- Pocit silného srdečního tepu nebo nepravidelného srdečního rytmu.
- Otok (např. otok nohou).
- Slabost a zhoršení celkového zdravotního stavu.
Diagnóza ischemické kardiomyopatie se obvykle stanoví po různých vyšetřeních, jako je EKG, echokardiografie, koronarografie a zátěžové testy srdce. Léčba ICM zahrnuje korekci rizikových faktorů (např. léčbu arteriální hypertenze, odvykání kouření), farmakoterapii ke zlepšení průtoku krve do srdce a zvládání symptomů a někdy i chirurgický zákrok, jako je angioplastika se stentováním nebo bypass koronární arterie. Léčba může zahrnovat i změny životního stylu, jako je pravidelné cvičení, dieta a mírná konzumace alkoholu.
Včasná lékařská pomoc a dodržování léčebných doporučení může významně zlepšit prognózu pacientů s ischemickou kardiomyopatií. [ 1 ]
Příčiny ischemická kardiomyopatie
Zde jsou hlavní příčiny ischemické kardiomyopatie:
- Ateroskleróza koronárních tepen: Nejčastější příčinou koronární kardiomyopatie je ateroskleróza, která způsobuje tvorbu plaků uvnitř tepen, které je zužují nebo blokují. To narušuje normální přísun krve do srdečního svalu.
- Stenóza koronární arterie: Stenóza neboli zúžení koronárních tepen může také způsobit koronární kardiomyopatii. To může být způsobeno aterosklerózou i dalšími faktory.
- Trombóza nebo embolie: Tvorba krevních sraženin (krevních sraženin) v koronárních tepnách nebo embolie (odlomení části sraženiny nebo plaku) může také blokovat přívod krve do srdce a způsobit koronární kardiomyopatii.
- Arteriální hypertenze: Trvalé zvýšení krevního tlaku může zvýšit pracovní zátěž srdce a vést k rozvoji ischemické kardiomyopatie.
- Diabetes: Diabetes mellitus je rizikovým faktorem aterosklerózy a ischemické kardiomyopatie, protože může poškozovat cévní stěny a podporovat tvorbu plaků.
- Kouření: Kouření je rizikovým faktorem aterosklerózy, a tedy i ischemické kardiomyopatie.
- Genetická predispozice: Dědičné faktory mohou také hrát roli ve vývoji tohoto onemocnění.
- Další rizikové faktory: Patří sem obezita, nedostatek fyzické aktivity, špatná strava, nadměrná konzumace alkoholu a stres.
Patogeneze
Patogeneze ICM souvisí s různými faktory, které v konečném důsledku vedou ke zhoršení funkce srdečního svalu. Zde jsou hlavní kroky patogeneze CHF:
- Ateroskleróza koronárních tepen: Hlavní příčinou ischemické choroby srdeční je ateroskleróza, při které se poškozuje vnitřní vrstva tepen (intima) a hromadí se tukové usazeniny nazývané plaky. Tyto plaky mohou zvětšovat svou velikost a uzurpovat lumen tepen, což zužuje nebo blokuje tok krve do srdečního svalu.
- Ischemie: Zúžení nebo zablokování koronárních tepen vede k omezenému přísunu kyslíku do srdce, což způsobuje ischemii. Nedostatek kyslíku může způsobit bolest na hrudi (anginu pectoris) a poškození srdečních buněk.
- Zničení srdečních buněk: Při chronické ischemii mohou srdeční buňky začít odumírat v důsledku nedostatku kyslíku. Tento proces se nazývá nekróza a může vést ke vzniku oblasti odumřelé tkáně v srdci.
- Remodelace srdce: Trvalé poškození srdečních buněk a nekróza vedou k remodelaci srdce. To znamená, že srdeční sval se stává méně schopným kontrakce a efektivně pumpovat krev.
- Srdeční selhání: V důsledku toho může srdce ztratit schopnost udržovat normální srdeční výdej krve, což vede k rozvoji srdečního selhání. Pacienti s ICM mohou pociťovat příznaky, jako je dušnost, únava a otoky.
Rizikové faktory, jako je kouření, vysoký krevní tlak, cukrovka a poruchy metabolismu lipidů, mohou zhoršit rozvoj aterosklerózy a ischemické kardiomyopatie.
Symptomy ischemická kardiomyopatie
Příznaky ischemické kardiomyopatie mohou být podobné příznakům ischemické choroby srdeční (ICHS) a zahrnují:
- Bolest na hrudi (angina pectoris): Bolest nebo tlak v oblasti hrudníku, který se může šířit do krku, ramen, paží nebo zad. Bolest se obvykle objevuje při cvičení nebo stresu a může ustoupit v klidu nebo po užití nitroglycerinu.
- Dušnost: Krátkodobá nebo dlouhodobá dušnost během fyzické aktivity nebo i v klidu.
- Únava a slabost: Neustálá únava a slabost, zejména při lehké námaze.
- Palpitace srdce: Neobvyklé srdeční rytmy, pulzace nebo pocit bušení srdce.
- Otok: Otok nohou, holení, kotníků nebo dokonce břicha.
- Závratě a ztráta vědomí: Tyto příznaky se mohou objevit, když srdce nedokáže dodat mozku dostatek krve a kyslíku.
- Úbytek hmotnosti: Úbytek hmotnosti bez zjevné příčiny.
- Bolesti hlavy: Bolesti hlavy, někdy způsobené hypoxií (nedostatkem kyslíku) v důsledku špatného prokrvení.
Etapy
Ischemická kardiomyopatie může procházet několika fázemi v závislosti na závažnosti a délce trvání onemocnění. Mezi fáze ICM patří:
- Latentní nebo preklinická fáze: V této fázi může být pacient ohrožen koronární kardiomyopatií, jako je ateroskleróza koronárních tepen, ale nemusí se u něj ještě projevovat příznaky. Je důležité pravidelně podstupovat lékařské prohlídky a kontrolovat rizikové faktory.
- Stádium anginy pectoris: V tomto stádiu pacient začíná pociťovat bolest nebo tlak na hrudi (angina pectoris) v reakci na cvičení nebo stres. To je obvykle způsobeno dočasným přerušením přívodu krve do srdečního svalu v důsledku zúžení koronárních tepen.
- Akutní ischemická fáze: V této fázi dochází k závažnějším a prodlouženým epizodám ischemie (nedostatek krevního zásobení srdce). Pacient může zažít infarkt myokardu (srdeční infarkt) a mít významné poškození srdečního svalu.
- Stádium chronické ischemie: Po několika infarktech myokardu a/nebo prodloužené ischemii srdečního svalu se může rozvinout chronická ischemická kardiomyopatie. V tomto stádiu může srdeční sval ztratit schopnost kontrakce a efektivně pumpovat krev, což vede k poklesu srdeční funkce.
- Fáze srdečního selhání: CHF může nakonec vést k rozvoji srdečního selhání, kdy srdce není schopno efektivně pumpovat krev po celém těle. To se může projevit dušností, otokem, slabostí a dalšími příznaky.
Stupeň závažnosti a progrese ICM se může u jednotlivých pacientů lišit. [ 2 ]
Komplikace a důsledky
Ischemická kardiomyopatie může způsobit závažné komplikace a mít pro pacienta vážné zdravotní následky, zejména pokud není správně léčena nebo pokud pacient nedodržuje léčebná doporučení. Následuje několik možných komplikací a následků:
- Srdeční selhání: ICM může vést ke zhoršené schopnosti srdce pumpovat dostatek krve k uspokojení potřeb těla. To může způsobit příznaky, jako je dušnost, otoky a únava.
- Infarkt myokardu: ICM je jedním z rizikových faktorů infarktu myokardu (srdečního infarktu), protože je spojen s aterosklerózou a zúžením koronárních tepen.
- Arytmie: Ischemická kardiomyopatie může způsobit poruchy srdečního rytmu, včetně fibrilace síní a fibrilace komor. Tyto arytmie mohou být nebezpečné a mohou vyžadovat léčbu.
- Otok: Srdeční selhání, které může být komplikací ICM, může způsobit otok nohou, holení, kotníků nebo dokonce plic.
- Smrt: V závažných případech ICM, zejména bez léčby, může vést k fatálním komplikacím, jako je akutní srdeční selhání nebo infarkt myokardu.
- Omezení aktivity: ICM může omezit fyzickou aktivitu pacienta a zhoršit kvalitu jeho života.
- Psychické a emocionální problémy: Závažné srdeční onemocnění může u pacientů způsobovat stres, úzkost a depresi.
- Chirurgické zákroky: V některých případech může ICM vyžadovat chirurgické zákroky, jako je angioplastika nebo bypass koronární arterie.
Diagnostika ischemická kardiomyopatie
Diagnostika ischemické kardiomyopatie zahrnuje řadu klinických, instrumentálních a laboratorních metod, které pomáhají určit přítomnost a rozsah poškození srdce. Zde jsou hlavní metody diagnostiky ICM:
- Klinické hodnocení:
- Shromažďování lékařské a rodinné anamnézy: Lékař se ptá na příznaky, riziko vzniku ICM, přítomnost zdravotních problémů v rodině a další rizikové faktory.
- Fyzikální vyšetření: Lékař provede obecné fyzikální vyšetření, včetně poslechu srdce a plic, posouzení pulsu, krevního tlaku a známek srdečního selhání.
- Elektrokardiografie (EKG): EKG zaznamenává elektrickou aktivitu srdce. U pacientů s ICM mohou být pozorovány změny EKG, jako jsou změny segmentu ST-T, což může naznačovat ischemii srdečního svalu.
- Echokardiografie (ultrazvuk srdce): Echokardiografie využívá ultrazvukové vlny k vytvoření obrazu srdce a jeho struktur. Tato metoda umožňuje posoudit velikost a funkci srdce, detekovat změny v kontraktilitě srdečního svalu a identifikovat léze chlopní.
- Myokardiální scintigrafie: Jedná se o radioizotopové vyšetření, které dokáže identifikovat oblasti srdečního svalu s omezeným přívodem krve.
- Koronarografie: Jedná se o invazivní vyšetření, při kterém se kontrastní látka vstříkne katétrem do koronárních tepen za účelem posouzení jejich stavu a odhalení možných blokád. Koronarografii lze použít k plánování chirurgických zákroků, jako je angioplastika nebo bypass koronární tepny.
- Krevní testy: Laboratorní testy mohou zahrnovat měření hladin kreatininkinázy (CK) a srdečně specifických troponinů, což může naznačovat poškození srdečního svalu.
- Zátěžový test: K detekci ischemie během fyzické aktivity lze použít zátěžové EKG nebo zátěžový test.
Diagnóza ICM vyžaduje kombinaci různých metod a volba specifických vyšetření závisí na klinické situaci a doporučeních lékaře.
Diagnóza ischemické kardiomyopatie (ICM) se obvykle stanoví na základě souboru klinických symptomů, laboratorních a instrumentálních nálezů. Zde jsou některá kritéria a metody používané k diagnostice ICM:
- Klinické příznaky: Pacient si může stěžovat na příznaky, jako je angina pectoris (bolest nebo tlak na hrudi), dušnost, únava, nepravidelný srdeční tep a další příznaky srdečních abnormalit. Je důležité provést důkladné vyšetření a pohovořit s pacientem, aby se identifikovaly charakteristické příznaky.
- Elektrokardiogram (EKG): EKG může odhalit změny srdečního rytmu a elektrické aktivity, které jsou charakteristické pro ICM. Může to zahrnovat přítomnost arytmií, oblasti zpomaleného vedení vzruchů a změny tvaru a trvání komplexů QRS.
- Echokardiografie (ultrazvuk srdce): Echokardiografie může pomoci vizualizovat struktury a funkci srdce. Pomocí ECM lze detekovat změny ve struktuře srdeční stěny a kontraktilní funkci.
- Koronarografie: Jedná se o invazivní vyšetření, které využívá kontrastní látku k zobrazení koronárních tepen. Pokud se zjistí stenóza (zúžení) tepen, může potvrdit přítomnost ischemie a AKI.
- Monitorování srdeční činnosti: Dlouhodobé monitorování EKG může pomoci odhalit arytmie a změny srdeční činnosti, které mohou být charakteristické pro ICM.
- Biomarkery: Zvýšené hladiny biomarkerů, jako jsou troponiny a kreatinkináza-MB, mohou naznačovat poškození srdečního svalu, ke kterému může dojít u ICM.
- Zkoumání anamnézy a rizikových faktorů: Lékař také prozkoumá anamnézu pacienta, včetně přítomnosti rizikových faktorů, jako je hypertenze, cukrovka, kouření, dědičná predispozice a další.
K stanovení diagnózy AKI je často nutná kombinace různých metod a vyšetření. Je důležité, aby diagnózu stanovil kardiolog, a v případě podezření na AKI by měla být konzultace se specialistou za účelem podrobnějšího vyšetření a léčby.
Diferenciální diagnostika
Diferenciální diagnóza ischemické kardiomyopatie (ICM) zahrnuje identifikaci a odlišení tohoto onemocnění od jiných onemocnění, která mohou mít podobné příznaky nebo charakteristiky. Je důležité správně identifikovat ICM, aby bylo možné pacientovi poskytnout nejlepší léčbu a zvládání jeho onemocnění. Zde je několik onemocnění, která mohou být zahrnuta do diferenciální diagnózy ICM:
- Hypertrofická kardiomyopatie (HCM): HCM je stav, kdy jsou stěny levé komory příliš silné, což může vést k podobným příznakům jako HCM, jako je angina pectoris a únava. HCM má však další charakteristické rysy na echokardiografii, které pomáhají v diferenciální diagnostice.
- Hypertenzní kardiomyopatie: Hypertenzní kardiomyopatie je spojena s arteriální hypertenzí (vysokým krevním tlakem). Může způsobit ztluštění stěny levé komory a anginu pectoris. Stanovení a sledování hladiny krevního tlaku může pomoci v diferenciální diagnóze.
- Syndrom aortální stenózy: Aortální stenóza je zúžení aortální chlopně srdce, které může způsobit anginu pectoris a další příznaky podobné ICM.
- Plicní hypertenze: Plicní hypertenze je zvýšený tlak v plicních tepnách, který může také způsobit dušnost a únavu podobnou příznakům ICM.
- Jiné příčiny bolesti na hrudi: Bolest na hrudi může být způsobena řadou důvodů, jako je osteochondróza, dýchací potíže a dokonce i úzkostné stavy.
Pro stanovení diferenciální diagnózy ICM může lékař provést řadu testů, včetně elektrokardiogramu (EKG), echokardiografie, koronarografie (kontrastní angiografie srdce) a vyšetření anamnézy a symptomů pacienta.
Kdo kontaktovat?
Léčba ischemická kardiomyopatie
Ischemická kardiomyopatie (ICM) je závažné onemocnění a léčba zahrnuje komplexní přístup, který může zahrnovat farmakoterapii, chirurgický zákrok a změny životního stylu. Zde jsou hlavní aspekty léčby ICM:
Léčba léky:
- Léky snižující cholesterol: Statiny mohou pomoci snížit hladinu cholesterolu v krvi a zpomalit progresi aterosklerózy.
- Léky na krevní tlak: Beta-blokátory, inhibitory angiotenzin konvertujícího enzymu (ACEI) a další léky se používají ke kontrole krevního tlaku a ke snížení zátěže srdce.
- Léky snižující zátěž srdce: Nitráty a antianginózní léky mohou pomoci zmírnit bolest na hrudi a snížit zátěž srdce.
- Antiagregační léky: Aspirin a další léky se používají k prevenci tvorby krevních sraženin v cévách.
Chirurgické metody:
- Koronární bypass: Jedná se o operaci, při které se kolem zúžených nebo zablokovaných oblastí koronárních tepen vytvářejí „shunty“ (převody), aby se obnovil normální průtok krve do srdce.
- Angioplastika a stentování: Zákroky, při kterých se zúžené tepny rozšiřují a zavádí se stent (protéza), aby céva zůstala otevřená.
Léčba poruch srdečního rytmu: Pokud má pacient ICM doprovázenou arytmiemi, může být nutná léčba k odstranění nebo kontrole arytmií.
Změny životního stylu:
- Zdravé stravování: Dodržování diety s omezeným obsahem tuku a soli může pomoci kontrolovat rizikové faktory.
- Fyzická aktivita: Pravidelné cvičení pod dohledem lékaře může posílit vaše srdce a cévy.
- Odvykání kouření: Kouření je závažným rizikovým faktorem ischemické kardiomyopatie.
- Zvládání stresu: Procvičování relaxace, meditace a udržování psychické pohody může snížit stres a mít pozitivní vliv na zdraví srdce.
Pravidelné sledování u lékaře: Pacientům s ICM se doporučuje pravidelně sledovat svůj stav a dodržovat všechny lékařské prohlídky.
Léčba ICM by měla být individuální a závisí na specifických okolnostech a závažnosti onemocnění u každého pacienta. [ 3 ]
Klinické směrnice
Klinická doporučení pro léčbu ischemické kardiomyopatie (ICM) se mohou lišit v závislosti na závažnosti onemocnění, individuálních faktorech a anamnéze pacienta. Následují obecná doporučení, která se běžně používají pro léčbu ICM:
Léčba léky:
- Statiny: Léky snižující cholesterol, jako je atorvastatin nebo simvastatin, mohou být předepsány ke snížení rizika aterosklerózy a prevenci tvorby nových plaků v tepnách.
- Léky na krevní tlak: Pokud má pacient vysoký krevní tlak, mohou mu být předepsány léky na jeho kontrolu.
- Léky k léčbě diabetu mellitus: Pokud má pacient diabetes mellitus, měla by být léčba přizpůsobena tak, aby se kontrolovala hladina glukózy v krvi.
- Antitrombotická terapie: K prevenci krevních sraženin může být předepsán aspirin a/nebo jiné léky.
Léčba poruch srdečního rytmu: Pokud má pacient ICM doprovázenou arytmiemi, může být nutná léčba k jejich úpravě nebo kontrole.
Chirurgická léčba:
- Koronární bypass: Pokud jsou přítomny zúžené koronární tepny, může být doporučena operace koronárního bypassu k obnovení normálního průtoku krve do srdce.
- Angioplastika a stentování: Postupy k rozšíření a udržení průchodnosti zúžených tepen.
Změny životního stylu:
- Zdravé stravování: Dodržování diety s omezeným obsahem tuku a soli může pomoci kontrolovat rizikové faktory.
- Fyzická aktivita: Pravidelné cvičení pod dohledem lékaře může posílit vaše srdce a cévy.
- Odvykání kouření: Kouření je vážným rizikovým faktorem pro ICM.
- Zvládání stresu: Procvičování relaxace, meditace a udržování psychické pohody může snížit stres a mít pozitivní vliv na zdraví srdce.
Pravidelné sledování u lékaře: Pacientům s ICM se doporučuje pravidelně sledovat svůj stav a dodržovat všechna lékařská doporučení.
Dodržování doporučení lékaře: Je důležité spolupracovat s lékařem a řídit se jeho doporučeními, abyste dosáhli nejlepších výsledků léčby a léčby tohoto srdečního onemocnění.
Léčba ICM by měla být individuální a pacienti by měli prodiskutovat svůj léčebný plán se svým lékařem, aby určili nejlepší způsob, jak tento stav zvládat.
Předpověď
Prognóza ischemické kardiomyopatie (ICM) závisí na několika faktorech, včetně závažnosti onemocnění, účinnosti léčby a dodržování doporučení týkajících se úpravy životního stylu pacientem. Mezi důležité faktory ovlivňující prognózu ICM patří:
- Stupeň poškození srdečního svalu: Čím více je srdeční sval poškozen a degenerován, tím méně příznivá je prognóza. Snížená srdeční funkce může vést k srdečnímu selhání a snížené kvalitě života.
- Čas na zahájení léčby: Včasná detekce a zahájení účinné léčby může významně zlepšit prognózu. Léčba zahrnuje farmakoterapii, angioplastiku, bypass koronární arterie nebo dokonce transplantaci srdce v případech těžké dekompenzace.
- Kontrola rizikových faktorů: Kontrola vysokého krevního tlaku, snížení cholesterolu, odvykání kouření, kontrola diabetu mellitus a udržování zdravého životního stylu mohou zlepšit prognózu a zpomalit progresi ICM.
- Životní styl: Fyzická aktivita, zdravá strava a zvládání stresu mohou snížit zátěž srdce a pomoci zlepšit prognózu.
- Dodržování léčby: Je důležité dodržovat doporučení lékaře a užívat předepsané léky. Nesprávná léčba onemocnění může zhoršit prognózu.
- Komorbidity: Přítomnost dalších zdravotních stavů, jako je chronické onemocnění ledvin nebo diabetes mellitus, může zhoršit prognózu a zkomplikovat léčbu.
Prognóza ICM se může lišit případ od případu. V některých případech, s dobrou kontrolou rizikových faktorů a účinnou léčbou, mohou pacienti žít aktivní a kvalitní život. V jiných případech, zejména při těžké srdeční dekompenzaci a nedostatku účinné léčby, může být prognóza méně příznivá.
Příčiny úmrtí
Ischemická kardiomyopatie je závažné srdeční onemocnění, které může vést k různým komplikacím a nakonec způsobit smrt pacienta. Hlavní příčinou úmrtí u ICM je obvykle komplikace, jako například:
- Infarkt myokardu (srdeční infarkt): Jedna z nejnebezpečnějších komplikací ICM. K tomuto stavu dochází, když je průtok krve v koronárních tepnách srdce zcela nebo částečně zablokován, což vede k nekróze části srdečního svalu. Pokud infarkt myokardu není rychle ošetřen lékařskými opatřeními, může vést k úmrtí.
- Srdeční selhání: ICM může způsobit chronické srdeční selhání, při kterém srdce není schopno efektivně pumpovat krev po celém těle. Tento stav může vést ke zhoršení zdravotního stavu a nakonec k smrti.
- Arytmie: ICM může způsobit srdeční arytmie, jako je fibrilace síní nebo fibrilace komor. Tyto arytmie mohou být nebezpečné a mohou být fatální.
- Angína pectoris: ICM může způsobit angínu pectoris (bolest na hrudi), která může vést k infarktu myokardu nebo arytmiím, pokud se neléčí.
- Srdeční aneuryzma a disekce aorty: Tyto komplikace se mohou také vyskytnout v důsledku ICM a jsou život ohrožující.
Riziko úmrtí u ICM se významně zvyšuje, pokud pacient nedostane včasnou a adekvátní léčbu, nekontroluje rizikové faktory (např. krevní tlak, cholesterol), nesleduje životní styl a nedodržuje doporučení lékaře.
Použitá literatura
- Shlyakhto, EV Kardiologie: národní průvodce / ed. Od EV Shlyakhto. - 2. vydání, revize a dodatek - Moskva: GEOTAR-Media, 2021
- Kardiologie podle Hursta. Svazky 1, 2, 3. 2023
- Ischemická kardiomyopatie. Paukov Vjačeslav Semjonovič, Gavriš Alexandr Semjonovič. 2015

