Lékařský expert článku
Nové publikace
Hnisavý zánět středního ucha u dítěte
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
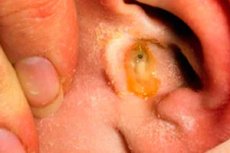
Zánětlivý proces ve středním uchu se nazývá otitida. Malé děti ji prožívají velmi bolestivě, zejména proto, že nemohou rodičům říct, kde je bolí. Existuje katarální a hnisavá forma onemocnění, přičemž ta druhá je pro zdraví dětí velmi nebezpečná kvůli vyšší pravděpodobnosti relapsu. Zkusme zjistit, proč je hnisavá otitida u dětí nebezpečná?
Epidemiologie
Výskyt zánětu středního ucha se celosvětově odhaduje na 11 % (709 milionů případů ročně) a polovina případů se vyskytuje u dětí mladších 5 let.[ 1 ] Po zavedení heptavalentní pneumokokové konjugované vakcíny ve Spojených státech v roce 2000 se celostátní míra hospitalizace pro akutní zánět středního ucha a jeho komplikace u dětí mladších 21 let snížila z 3,9 na 2,6 na 100 000 osob (P 2 ]
Příčiny hnisavý zánět středního ucha u dítěte
Otitis se může vyvinout z několika důvodů, z nichž nejčastější jsou:
- hypotermie, vystavení studené vodě při plavání;
- onemocnění paranazálních dutin a nosohltanu, vedoucí k otoku sliznice středního ucha;
- komplikace závažných infekčních onemocnění (chřipka, spalničky);
- alergické reakce (hnisavé jsou vzácné);
- poranění, která poškozují ušní bubínek a podporují infekci.
Rizikové faktory
Mezi rizikové faktory, které přispívají k rozvoji otitidy, patří snížená imunita, anatomické rysy, včetně vychýlené nosní přepážky, přepracování, nedostatek vitamínů, pasivní kouření, vysoká míra kolonizace nosohltanu potenciálně patogenními bakteriemi a nedostatečná a nepřístupná lékařská péče. [ 3 ]
Patogeneze
Otitis media je zřídka primární. Nejčastějším patogenem je Pseudomonas aeruginosa. [ 4 ], [ 5 ] Koky (stafylokoky, pneumokoky) a další patogenní bakterie (Streptococcus pneumoniae, netypizovatelný Haemophilus influenzae a Moraxella catarrhalis) [ 6 ], [ 7 ] obvykle pronikají do středního ucha z nosní sliznice během virového nebo bakteriálního zánětu (faryngitida, laryngitida, tonzilitida, spalničky, spála, chřipka), méně často v důsledku poranění bubínku. Infekce se dostává přes sluchovou trubici, která spojuje sluchové orgány s nosohltanem, při kýchání, smrkání, kašlání. Malé děti jsou náchylné k hnisavému zánětu středního ucha kvůli svým kratším a horizontálnějším Eustachovým trubicím, kterými patogeny stoupají z nosohltanu do středního ucha. [ 8 ], [ 9 ]
Symptomy hnisavý zánět středního ucha u dítěte
V raném věku nejsou příznaky zánětu středního ucha vždy zřejmé. Miminka obvykle projevují úzkost, jsou rozmarná, pláčou, ale u prsu se trochu uklidní. Podezření na zánět středního ucha se zvyšuje, pokud při tlaku na chrupavku v blízkosti zvukovodu dítě začne více plakat, protože bolest se zesiluje.
U dětí, které jsou schopny popsat svůj stav, se první příznaky projevují střílející bolestí v uších, paroxysmální bolestí, vlnící se a vyzařující do zubů, očí, krku, bolestí hlavy. Může se také snížit sluch, objevit se závratě, nevolnost, která je spojena s vestibulárními poruchami, může se zhoršit chuť k jídlu, objevit se slabost a ospalost.
Při hnisavém zánětu středního ucha může teplota dítěte stoupnout, někdy dosahovat 40 °, ale stává se, že onemocnění středního ucha probíhá bez horečky.
U dětí se často vyskytuje hnisavý zánět středního ucha s perforací bubínku. Hnisání v uchu se šíří do jeho tkání, které se časem ztenčují a je narušena jejich celistvost. Perforace může být částečná nebo úplná. Projevuje se bolestí v uchu a ztrátou sluchu. [ 10 ]
Etapy
Ve svém vývoji prochází hnisavý otitid několika fázemi:
- preperforativní, s charakteristickou bolestí, tinnitem, horečkou, zimnicí. Během vyšetření lékař pozoruje zarudnutí bubínku;
- perforativní - v bubínku se objeví díra, z ucha vytéká hnisavý výtok, příznaky slábnou, teplota klesá, bolest ustupuje;
- reparativní – hnisu je méně, díra se zjizví, sluch se obnoví.
Formuláře
V závislosti na lokalizaci zánětu a délce trvání onemocnění u dětí se hnisavý zánět středního ucha dělí na typy:
- akutní hnisavý zánět středního ucha je projevem infekčního onemocnění těla ve středním uchu s tvorbou hnisu, jehož trvání je v průměru 3 týdny;
- chronický hnisavý zánět středního ucha – nejčastěji se vyskytuje po neléčeném akutním zánětu středního ucha a trvá až tři měsíce, nebo je spojen s gastroezofageálním refluxem – trvalým vstupem agresivního obsahu žaludku do nosohltanu; WHO definuje chronický hnisavý zánět středního ucha jako „otorrheu skrze perforovaný bubínek, přítomnou po dobu nejméně dvou týdnů.“ [ 11 ]
- jednostranné, postihující jedno ucho;
- bilaterální - kojenci a malé děti do jednoho roku jsou nejvíce náchylné k šíření infekce do obou uší. To je dáno strukturou sluchového orgánu v tomto věku: Eustachova trubice je kanál spojující střední ucho s hltanem, široký a krátký, umístěný vodorovně vzhledem k nim. Infekce snáze pronikají do středního ucha skrz ni, jehož sliznice je také velmi řídká a náchylná k patogenním mikroorganismům. Do dvou let věku se sluchový aparát vyvíjí a případy bilaterálního hnisavého zánětu středního ucha se zdvojnásobují.
Komplikace a důsledky
Důsledky hnisavého zánětu středního ucha jsou možné při nesprávné léčbě nebo pozdním zahájení terapie. Tyto faktory vedou k poškození sluchového nervu, sluchových kůstek, což je nebezpečné ztrátou sluchu nebo úplnou ztrátou sluchu, převodní nebo senzorineurální ztrátou sluchu. [ 12 ] To může ovlivnit vývoj jazyka a akademické výsledky dítěte. Mezi hrozivější komplikace patří meningitida a mastoiditida.
Diagnostika hnisavý zánět středního ucha u dítěte
Kromě klinického obrazu charakteristického pro hnisavý zánět středního ucha je jeho diagnóza založena na vyšetření zevního zvukovodu a bubínku otorinolaryngologem pomocí speciálních přístrojů (otoskopie). Mezi další instrumentální metody patří tympanometrie, která určuje průchodnost zvukovodu a pohyblivost bubínku aplikací různého tlaku vzduchu na zvukovod. [ 13 ]
Stanovení prevalence procesu a stupně destrukce kostí se provádí pomocí rentgenového vyšetření a tomografie spánkových kostí. [ 14 ]
Celkový stav těla a vliv zdroje infekce na něj se posuzují na základě výsledků klinické analýzy moči a krve. Hnisavý výtok z ucha se vyšetřuje na bakteriologickou flóru, aby se stanovila citlivost na antibiotika.
Diferenciální diagnostika
Hnisavý otitida, zejména chronická, se odlišuje od řady patologií, u kterých se v uchu také tvoří hnis:
- bakteriální, plísňová myringitida;
- choleasteatom zevního zvukovodu;
- tuberkulózní perforovaný zánět středního ucha;
- chemodektom.
Léčba hnisavý zánět středního ucha u dítěte
Hlavním cílem léčby hnisavého zánětu středního ucha u dítěte je odstranění zdroje infekce, zmírnění bolesti, prevence komplikací a korekce ztráty sluchu, pokud k ní dojde. Souběžně se léčí onemocnění nosohltanu.
Léčba léky spočívá v užívání antibiotik a lokální léčbě ušními kapkami.
Antimikrobiální léčba se doporučuje všem dětem mladším dvou let a dětem starším dvou let, které mají teplotu vyšší než 39 °C, známky intoxikace, otalgii trvající déle než 48 hodin, bilaterální zánět středního ucha nebo otorheu, kraniofaciální abnormality a imunokompromitovanou imunitu. [ 15 ]
Jejich užívání při hnisavém zánětu středního ucha u dětí může předepsat pouze lékař po vyšetření malého pacienta. Mohou to být tablety nebo jiná farmakologická forma, stejně jako ušní kapky. Pro akumulaci léku v problémové oblasti je indikována dlouhá kúra (nejméně 7-10 dní).
Léky
Z antibiotik se předepisují cefalosporiny (cefixim, ceftibuten), ampicilin a amoxicilin.
Cefixim je prášek pro přípravu suspenze. Lahvička se naplní převařenou vodou na polovinu objemu (30-35 ml), uzavře se víčkem a protřepe se. Pro děti od šesti měsíců do 12 let (hmotnost do 50 kg) je doporučená dávka 8 ml na kg tělesné hmotnosti. Lze užívat buď jednou denně, nebo rozděleně na 2 dávky s odstupem 12 hodin. Po tomto věku je objem léku 400 mg jednou nebo 200 mg dvakrát denně.
Lék může způsobit nežádoucí účinky, jako je sucho v ústech, střevní křeče, průjem, bolest břicha, kožní reakce, závratě. Kontraindikováno v případě přecitlivělosti na antibiotika této řady.
Amoxicilin je penicilin, širokospektrální antibiotikum ve formě granulí, které se používá k přípravě suspenze. Lékem volby je amoxicilin. Do lahvičky se přidá voda po rysku, čímž se získá objem 100 ml. Dětem do 2 let se podává 125 ml, což je polovina odměrky, od 2 do 5 let - 125-250 ml, 5-10 let - 250-500 ml, nad 10 let - 500 ml třikrát denně. Léčba trvá až dva týdny. Kontraindikováno u infekční mononukleózy, lymfocytární leukémie, alergií na složky léku. Mezi nežádoucí účinky může patřit kopřivka, svědění, nevolnost, zvracení, průjem, bolest hlavy, nespavost.
Spolu s antibiotiky se jako součást komplexní léčby používají ušní kapky, někdy se na ně lékař omezí. Může to být otinum otipax, sonopax.
Otipax je kombinovaný lék s analgetickým a protizánětlivým účinkem. Kapky se používají u dětí starších 1 měsíce. 4 kapky se vkapávají 2-3krát denně. Maximální doba léčby je 10 dní. Kontraindikováno v případě perforace ušního bubínku.
Dioxidin je ušní kapka, účinný antibakteriální přípravek pro dospělé ve formě tekutiny v ampulích, ale u dětí se nepoužívá kvůli zvýšené toxicitě.
Pokud je tělesná teplota vysoká, užívejte ibuprofen, paracetamol a používejte čípky Cefecon.
Cefekon D – čípky, antipyretikum, má mírné protizánětlivé účinky. Určeno pro děti od 3 měsíců do 12 let. Dávkování závisí na tělesné hmotnosti. Dětem s hmotností 5–10 kg (3–12 měsíců) se tedy doporučuje 1 čípek 100 mg, 11–16 kg (1–3 roky) – 1–2 čípky 100 mg, 17–30 kg (3–10 let) – 1 čípek 250 mg, 31–35 kg (10–12 let) – 2 čípky 250 mg.
Nežádoucí účinky se vyskytují vzácně ve formě vyrážek na těle, otoků, bolesti v epigastriu, nevolnosti, dušnosti, bronchospasmu.
Obavy z ototoxicity při užívání aminoglykosidů vedly Americkou akademii otorinolaryngologie k tomu, aby nedoporučovala používat aminoglykosidy k lokální léčbě zánětu středního ucha, pokud jsou k dispozici jiné možnosti s alespoň ekvivalentní účinností.[ 16 ] Chinolony mají lepší bezpečnostní profil než jiné léky.[ 17 ]
Vitamíny
Nasycení těla vitamíny pomůže rychle se s infekcí vyrovnat. Kojící matky by měly dbát na plnohodnotnou stravu, jejíž užitečné látky se dítěti dostanou s mlékem. Starší děti by měly do svého jídelníčku zařadit hodně zeleniny a ovoce obsahujícího vitamín C a také podávat vitamínové a minerální komplexy (Multi-Tabs baby, VitaMishki immune plus rakytník řešetlákový, Supradin Kids Bears atd.), které zvyšují imunitu.
Fyzioterapeutická léčba
Fyzioterapeutická léčba se také používá při léčbě hnisavého zánětu středního ucha. Může se jednat o UHF, nízkofrekvenční magnetické pole, [ 18 ] léčivou elektroforézu, ultrafialové ozařování.
Lidové prostředky
V případě hnisavého zánětu středního ucha je spoléhání se na lidové metody nebezpečné, jejich použití musí být dohodnuto s lékařem. Pro výplach uší používejte bylinné odvary, které mají protizánětlivé, antiseptické účinky. Může to být heřmánek, [ 19 ] šalvěj, [ 20 ] měsíček lékařský. [ 21 ]
Na ušní kapky použijte šťávu z medvědí cibule a aloe. Do bolavého ucha se vkládají tampony namočené v propolisové tinktuře. Hřejivé obklady se nepoužívají při hnisavém zánětu středního ucha.
Bylinná medicína v léčbě zánětu středního ucha byla mnoha lékaři ostře kritizována, protože údajné protizánětlivé vlastnosti nemohly být testovány ani potvrzeny in vitro.[ 22 ],[ 23 ]
Homeopatie
Studie účinků homeopatické léčby zánětu středního ucha jsou nedostatečné a její kvalita je omezená. [ 24 ] Homeopatie v tomto případě nenahradí antibakteriální léčbu, ale podpoří rychlejší uzdravení. Mezi takové homeopatické přípravky patří „Chamomilla“, „Magnesia phosphorica“, „Mercurius“, „Gepar sulfur“, které zmírní silnou bolest, pulzaci a tinnitus. Dávkování určuje homeopat individuálně, ale obecná doporučení zahrnují následující schéma: 3 granule od 12. do 30. potence každé 4 hodiny, dokud se stav nezlepší.
Chirurgická léčba
Progrese hnisavého zánětu středního ucha někdy vede k nutnosti provést punkci bubínku (paracentézu). Paracentéza se doporučuje při diagnóze perforačního zánětu středního ucha u kojenců. [ 25 ] Další chirurgické zákroky se provádějí v naléhavých případech k odstranění hnisavých mas a poškozené tkáně. V opožděném případě se uchylují k odstranění vzniklých komplikací.
Prevence
Mezi preventivní opatření patří posílení obranyschopnosti organismu dítěte, vyhýbání se podchlazení a vyvážená strava. Dítě by se mělo naučit správně smrkat, aby se infekce nosohltanu nedostaly do ucha: smrkejte každou nosní dírku zvlášť.
Předpověď
Prognóza onemocnění je s včasnou a kompetentní léčbou příznivá. V opačném případě můžete ztratit sluch a dokonce si vytvořit život ohrožující situace.
Использованная литература

