Lékařský expert článku
Nové publikace
Rentgenový snímek ruky
Naposledy posuzováno: 06.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
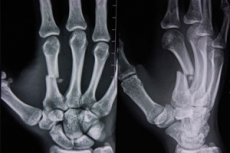
Rentgenové vyšetření je považováno za poměrně běžnou diagnostickou metodu, která se používá k určení stavu pohybového aparátu, detekci poruch, zranění a onemocnění. Mezi dalšími typy rentgenové diagnostiky je mnoha pacientům předepsáno rentgenové vyšetření ruky - jedná se o bezbolestný a relativně rychlý zákrok, který má minimální radiační zátěž na lidské tělo, a proto je bezpečný. Specialisté mohou v případě potřeby předepsat rentgenové vyšetření ruky 3-4krát ročně: nezpůsobí to žádnou újmu na zdraví.
Indikace postupu
Podle statistik se rentgenové snímky rukou nejčastěji provádějí v případech úrazů, bolestivých procesů a dalších stavů, které negativně ovlivňují funkčnost horní končetiny, stejně jako její konfiguraci (která je obvykle patrná zvenčí).
Následující indikace jsou považovány za základní indikace pro provedení rentgenového vyšetření:
- bolest různé intenzity v oblasti ruky, a to jak po fyzické aktivitě, tak i v klidu;
- deformace kloubů;
- porušení integrity kostí, modřiny;
- zánět v oblasti ruky, nádorové procesy (benigní i maligní);
- kloubní vady – například vrozené etiologie (u Turnerova syndromu). [ 1 ]
Pomocí rentgenového snímku ruky je často možné stanovit následující diagnózy:
- cystická formace (benigní cystický nádor lokalizovaný uprostřed nebo v subchondrální části kostní epifýzy);
- synovitida (hromadění výpotku v kloubní dutině);
- tenosynovitida, tendinitida (zánětlivý proces ve šlaše a synoviální šlachové pochvě);
- kalcifikace (ukládání vápenatých solí, jeden z příznaků artritidy);
- osteofyt (ostnatý kostní výrůstek na okraji kloubní plochy); [ 2 ]
- osteoporóza (onemocnění spojené se ztrátou vápníku z kostí).
Podle studie z roku 2013 může DXR (digitální radiografická) analýza rentgenových snímků zápěstí a ruky předpovědět riziko zlomeniny krčku stehenní kosti u žen a mužů.[ 3 ]
Rentgen ruky pro určení věku kostí
Když hovoří o kostním věku, lékaři mají na mysli podmíněné věkové období odpovídající úrovni vývoje kosterního systému. Obvykle se určuje pomocí rentgenových snímků, po kterých se používají speciální schémata pro výpočet indikátorů: bere se v úvahu tělesná hmotnost a výška osoby, obvod hrudníku a fáze puberty. [ 4 ]
Existuje několik metod pro hodnocení indexu kostního věku. Tyto metody berou v úvahu období vzniku epifyzeálních úseků tubulárních kostí, stádia jejich vývoje, stádium spojení epifýz a metafýz s tvorbou synostóz. Výše uvedené procesy jsou obzvláště dobře viditelné u kostí rukou horních končetin, protože mají značný počet epifyzeálních úseků a osifikačních jader.
Stupeň zralosti kostry lze v podstatě určit na základě dvou charakteristik: rychlosti růstu v oblastech, které procházejí osifikací, a rychlosti akumulace vápníku v těchto oblastech. Od kojeneckého věku do dospělosti se tyto dvě charakteristiky řídí specifickým vzorcem a časovým harmonogramem. [ 5 ] Načasování epifyzární osifikace a kostní fúze neprobíhá v celém těle rovnoměrně. U některých kostí začíná osifikace bezprostředně po narození, zatímco u jiných k ní dochází mezi 14. a 17. rokem věku. [ 6 ]
Stanovení kostního věku se obvykle provádí v případech poruch fyzického vývoje u dětí, pomalého růstu, patologií hypofýzy, hypotalamu a štítné žlázy.
Příprava
Rentgenové snímky rukou nevyžadují žádnou speciální přípravu, bez ohledu na to, která ruka bude vyšetřována – pravá nebo levá.
Bezprostředně před zákrokem si musí pacient sundat kovové šperky: prsteny, náramky, náramkové hodinky. Pacient musí sedět na židli v rentgenové místnosti a položit ruku na speciální podpěru: polohu končetiny určí specialista, který bude provádět diagnózu.
V případě potřeby může být pacientovi poskytnuta speciální ochrana v podobě olověné zástěry nebo vesty.
Technika Rentgenové snímky ruky
Rentgen ruky se provádí následovně. Pacient se posadí na židli umístěnou poblíž stolu nebo lehátka rentgenového přístroje. Obvykle specialista požádá pacienta, aby ohnul paži v loketním kloubu a položil ruku na stůl nebo speciální stojan. Úhel ruky určí radiolog. Nejčastěji se používají následující typy snímků:
Pro přímou projekci je ruka umístěna vodorovně na povrchu podložky. V tomto případě rentgenové záření prochází rukou kolmo, což umožní vyšetření celého kostního systému zápěstí, s výjimkou hrachovité kosti. Záprstní kosti, karpometakarpální klouby, falangy prstů a mezikarpální klouby jsou dobře viditelné.
Pro laterální projekci je dlaň umístěna laterální hranou na povrchu a palec je posunut dopředu. Tato poloha usnadňuje dobré vyšetření kontur kostí, falang a metakarpálních kostí. Laterální projekce se často používá k posouzení stupně poranění zápěstí, protože posuny kostních segmentů jsou dobře viditelné.
Pro šikmou dorzální projekci je ruka umístěna na dorzální ploše pod úhlem 45°. Tento úhel pomůže vyšetřit stav první a páté metakarpální kosti, stejně jako triquetrální, hamatové a hrachovité kosti.
Pro šikmou palmární projekci je ruka umístěna tak, aby palmární povrch svíral úhel 45°. To umožňuje vizualizaci lichoběžníkových a člunkových kostí.
Někdy se poloha kartáče upravuje individuálně v závislosti na existujícím problému.
Rentgenové snímky pravé ruky se pro optimální vyšetření problému obvykle pořizují ve dvou projekcích. Ruka se položí co nejplošce na povrch stolu s prsty stisknutými k sobě. Rentgenové snímky levé ruky se pořizují stejným způsobem, pouze v některých případech se používá atypické umístění končetiny, které se určuje individuálně.
Rentgenové snímky prstů pomáhají objektivně posoudit strukturu a stav kostí, měkkých a chrupavčitých tkání. Lékař individuálně určuje potřebu pořízení snímku několika nebo všech prstů ruky - obvykle ve dvou projekcích. Úkolem pacienta je během zákroku držet prsty v klidu. Pokud nelze takovou nehybnost zajistit, použije se dodatečná fixace.
Často se spolu s vyšetřením poraněné nebo patologicky změněné končetiny provádí i rentgenový snímek zdravé ruky pro srovnání.
Rentgenový snímek ruky dítěte
Rentgenové snímky ruky jsou povoleny pro děti jakéhokoli věku, pokud existují závažné indikace. Pro nejmladší pacienty je vhodné použít speciální „rentgenovou kolébku“ – zařízení, ve kterém je možné dítě fixovat pro získání jasného obrazu. Pokud taková kolébka neexistuje, měla by dítě držet matka nebo někdo z jejích blízkých, protože během pohybu není možné získat vysoce kvalitní obraz.
Pokud je to možné, je vhodné nechat si udělat digitální rentgen ruky dítěte: je to pro dítě bezpečnější a pohodlnější.
Diagnostika v dětství může být předepsána:
- v případě traumatického poranění horní končetiny a oblasti zápěstí;
- v případě nedostatečného vývoje končetin, jakož i pro stanovení kostního věku;
- pro lokální bolest v ruce;
- při nádorových procesech, vývojových anomáliích kostí a zápěstního kloubu.
- k posouzení kostního věku dítěte. [ 7 ]
Zlomenina zápěstí na rentgenovém snímku
Ruka má složitou strukturu, protože se skládá z velkého množství malých a drobných kostí. Proto jsou zde zlomeniny rozmanité a často mnohočetné. Na rentgenovém snímku lze zlomeniny znázornit následujícími typy:
- otevřené a uzavřené zlomeniny;
- úplné nebo částečné zlomeniny (praskliny);
- poranění jednoho nebo více kostí;
- diafyzární, periartikulární nebo extraartikulární zlomeniny;
- primární nebo sekundární zlomeniny;
- s posunem fragmentů nebo bez něj.
Identifikace zlomeniny zápěstí na rentgenovém snímku je relativně snadná, pokud je končetina před pořízením snímku správně umístěna.
Rentgenový snímek vykloubení zápěstí
Luxace je posunutí kloubních ploch kostí ruky vůči sobě navzájem, které může být způsobeno traumatem nebo jinou patologií. Rentgenové vyšetření luxace hraje jednu z hlavních rolí: lze jej použít k určení stupně poranění a vyloučení jiného poškození kostí. Snímek umožňuje snadno identifikovat typ luxace, která může být pravá, perilunální, periskafoidno-lunální, transskafoidno-perilunální, peritriquetrálně-lunální, transskafoidno-translunální, v závislosti na poloze ruky během poranění a směru působení síly.
Rentgen ruky je předepsán, pokud existuje podezření na dislokaci, pokud oběť spadla, opřela se o ruku nebo utrpěla přímý úder do oblasti zápěstí. Rentgen se zpravidla provádí ve dvou, a pokud existují pochybnosti, ve třech projekcích.
Rentgen rukou u revmatoidní artritidy
Rentgen ruky je nejcennější zobrazovací metodou v revmatologii. Onemocnění kloubů lze identifikovat podle individuálních znaků, jako je zúžení kloubní štěrbiny, eroze, subluxace a deformace. U onemocnění, jako je revmatoidní artritida, poskytuje přítomnost erozí na rentgenových snímcích ruky cenné informace o progresi onemocnění a reakci na léčbu. [ 8 ]
Rentgenové vyšetření je obzvláště nezbytné u pacienta s revmatoidní artritidou – v první řadě k posouzení rozsahu patologického procesu a určení jeho stádia.
Základními radiografickými příznaky onemocnění jsou edematózní měkké kloubní tkáně na pozadí mírného zúžení interartikulárního prostoru a viditelná osteoporóza. V případě dlouhodobé patologie budou zjištěny kostní eroze - drobné defekty okrajů kloubních konců kostí. Epifýzy kostí falang prstů se obvykle vyznačují kruhovým osvícením.
Pokud byl proveden rentgenový snímek rukou se šupinami, budou příznaky rozsáhlejší: je zjištěna ruptura okluzálních plotének, a to téměř na samém začátku vývoje patologie. Postupem času se rentgenový obraz zhoršuje: kloub se zužuje, tvoří se erozivní ložiska, osteoporóza se stává výraznější. S destrukcí konečných kloubních elementů se mohou vyvinout subluxace.
Kontraindikace k postupu
Rentgenová diagnostika je již dlouho jedinou metodou, která umožňuje nahlédnout „dovnitř“ lidského těla. Tento postup má však poměrně dost kontraindikací, takže v průběhu času odborníci vyvinuli nové metody pro provádění výzkumu – zejména magnetickou rezonanci a ultrazvuk.
Kontraindikace pro rentgenové vyšetření rukou jsou:
- období těhotenství (tato kontraindikace je relativní, protože s řádnou ochranou lze studii stále provádět);
Dávka ionizujícího záření potřebná k vyvolání specifických účinků na plod závisí na stádiu těhotenství. [ 9 ] Americká Národní rada pro radiační ochranu uvádí, že riziko potratu nebo závažných vrozených vad u plodů vystavených dávkám 5 radů nebo méně je zanedbatelné ve srovnání se spontánním rizikem u žen, které záření nebyly vystaveny. Spontánní riziko zahrnuje 15% pravděpodobnost spontánního potratu, 3% riziko závažných malformací a 4% riziko retardace růstu plodu. [ 10 ], [ 11 ]
Výbor pro radiační bezpečnost Centra pro kontrolu a prevenci nemocí doporučuje, aby nenarozené děti laboratorních pracovníků nebyly během těhotenství vystaveny kumulativnímu záření většímu než 0,5 radů.[ 12 ]
- období laktace;
- psychopatologie (manická psychóza, schizofrenie atd.);
- dekompenzované, závažné stavy pacienta.
Je lepší nepodstupovat rentgenové snímky příliš často, aby se nepřekročila povolená dávka záření. Také se nedoporučuje uchylovat se k rentgenové diagnostice bez zvláštních indikací. [ 13 ]
Normální výkon
Radiolog provede popis nebo dekódování obrazu ihned po jeho obdržení. Tento proces zahrnuje posouzení relativní polohy kostí, stavu jejich spojení a integrity, strukturálních znaků a stupně hustoty.
Normou je, když kosti mají homogenní strukturu. Rentgenové snímky by neměly mít tmavé skvrny na bílém pozadí a mezi kostními elementy jsou nutné mezery.
V případě traumatického poranění jedné ruky může být pro provedení srovnávací analýzy a snadnější identifikaci odchylek vyžadován rentgenový snímek druhé ruky.
Komplikace po postupu
Pokud je možné zvolit rentgenový přístroj pro vyšetření rukou, pak by měla být dána přednost modernímu digitálnímu zařízení: jeho radiační dávka je nižší než u analogů předchozí generace.
Pro každý diagnostický zákrok zahrnující rentgenové záření lékař zaregistruje pacienta v protokolu dávkové zátěže a také provede poznámku do individuální ambulantní karty. Ještě před několika lety se radiační dávka počítala pomocí speciální tabulky, která uváděla průměrné hodnoty. Dnes má každý moderní rentgenový přístroj nebo tomograf vestavěný senzor, který ihned po zákroku ukazuje úroveň dávky, kterou pacient obdržel. Tato dávka – například při rentgenovém snímkování ruky – nemůže být pro každého stejná. Záleží na oblasti vyšetření, tvrdosti použitých paprsků, vzdálenosti od zářiče atd.
Obvykle trvá pořízení snímku ruky zlomek sekundy. Během této doby se nemohou vyskytnout žádné negativní důsledky pro tělo. V některých případech je však stále nutná dodatečná ochrana v podobě olověných zástěr, plátů a límců. Taková ochrana je například nutná, pokud se studie provádí na těhotné ženě nebo dítěti.
Aby se předešlo negativním důsledkům, je také důležité si uvědomit, že úroveň radiace se může akumulovat, proto se nedoporučuje podávat jednu dávku za druhou v krátkém časovém období: tělo musí mít čas se zotavit.
Rentgen rukou se během těhotenství nedoporučuje, zejména v prvním trimestru. V některých případech – například pokud je narušena celistvost kostí – se však bez rentgenu nelze obejít. Aby se předešlo možným komplikacím pro rostoucí plod, používá se ochrana: speciální zástěry ve formě zástěr, které zakrývají hrudník a břišní oblast ženy před zářením.
Podle hygienických norem je maximální přípustná dávka záření pro plod stanovena ukazatelem nepřesahujícím 1 mSv. Zároveň je průměrná dávka během rentgenového snímku ruky obvykle menší než 0,1 mSv, takže nemůže způsobit žádnou škodu.
Odborníci radí nepanikařit zbytečně, ale pokud existují skutečné indikace k tomuto zákroku, nechat si udělat rentgen ruky. Radiační zátěž bude minimální a diagnostické informace, které lékař obdrží, budou komplexní: lékař bude schopen stanovit správnou diagnózu a předepsat správnou léčbu. [ 14 ]
Péče o proceduru
Zvláštní péče o pacienta po zákroku obvykle není nutná. Ihned po vyšetření lékař rozluští výsledky, zašle je ošetřujícímu specialistovi nebo samostatně předepíše léčbu. Pacient bude v závislosti na okolnostech poslán domů nebo do nemocnice k další léčbě.
Někteří lékaři doporučují pít dostatek tekutin a jíst mléčné výrobky: mléko, kefír, bílý jogurt, aby se snížila radiační zátěž v den zákroku. Kromě toho je vhodné se ihned po příchodu domů osprchovat. Je lepší zpestřit si jídelníček ovocem a zeleninou, čerstvě vymačkanými přírodními šťávami. A nesmíme zapomenout, že rentgen ruky je bezpečná diagnostika, takže se není třeba obávat možných dlouhodobých negativních následků.

